#ESMO17. Prima biopsie lichidă care poate selecta pacienții ce răspund cel mai bine la imunoterapie
Mutațiile de la nivelul unei tumori, cuantificate prin biomarkerul TMB (tumor mutation burden) ar putea fi determinate din sânge, prin noul test dezvoltat de compania farmaceutică Roche în colaborare cu Foundation Medicine. Astfel, prin biopsie lichidă se pot identifica grupurile țintă de pacienți pentru care imunoterapiile funcționează cel mai bine. Primele date din studiile care evaluează acuratețea testului au fost prezentate cu ocazia Întâlnirii Anuale a Societății Europene de Oncologie Medicala de la la Madrid.
„Identificarea unei noii generații de biomarkeri este un punct cheie al strategiei noastre privind imunoterapiile. Biomarkerii ne vor ajuta să găsim grupurile țintă de pacienți pentru care acest tip de tratament se potrivește. Determinarea TMB din sânge este o dovadă că avansăm spre personalizarea tratamentului cancerului.” – Sandra Horning, Chief Medical Officer la Roche
Cu toate că imunoterapia și-a dovedit superioritatea în tratarea cancerului, doar 20-40% dintre persoane răspund la acest tratament. Prin determinarea mutațiilor cu ajutorul biomarkerului TMB se pot găsi exact pacienții care vor beneficia de noile terapii, al căror cost se ridică și la 150.000$ pe an în statele din vestul Europei.
Biopsia lichidă poate prezice răspunsul la imunoterapie
Totalitatea mutațiilor ce apar în genomul tumoral sunt determinate prin markerul TMB (tumor mutation burden), care până acum putea fi cuantificat doar prin biopsie din țestutul canceros. Biopsia lichidă poate fi folosită pentru caracterizarea tumorii la nivel molecular, iar faptul că metoda este non invazivă permite o bună monitorizare în timp a bolii.
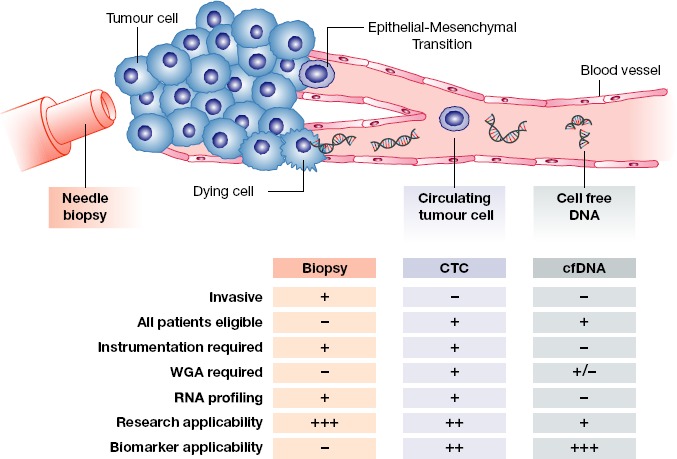
Cu cât un țestut tumoral acumulează mai multe mutații, cu atât crește șansa să răspundă la imunoterapie. O rată înaltă a mutațiilor înseamnă un număr crescut de proteine modificate, numite neo-antigene, care sunt recunoscute de sistemul imun ca non-self și permit declanșarea unui răspuns împotriva acestora.
Există patru clase de mutații genetice asociate cancerului: substituția de baze, inserții sau deleții, rearanjări, alterări în numărul de copii ale genelor. Prin tehnici de secvențiere genomică de nouă generație (NGS) se pot identifica toate aceste tipuri de mutații realizând un profil genetic complet – comprehensive genomic profiling. Utilizând biomarkerul bTMB se va aprecia răspunsul fiecărui pacient la imunoterapie.
Cancerul pulmonar, de exemplu, era considerat în trecut o singură entitate. În prezent, pe baza testării profilului genetic, s-au descoperit cel puțin 12 subtipuri, care ar putea fi tratate țintit în funcție de mutațiile dezvoltate.
Primele aplicații ale noului biomarker – cancerul pulmonar fără celule mici (NSCLC)
Datele furnizate de Roche au arătat că biomarkerul TMB este este un indicator al eficacității imunoterapiei în cancerul pulmonar non-microcelular (NSCLC) în ceea ce privește supraviețuirea fără progresia bolii (PFS – progression-free survival). Un nivel crescut de bTMB se asociează cu o PFS de 4 ori mai mare la pacienții cu cancer pulmonar tratați cu un inhibitor de PDL-1.
S-au analizat aproximativ 800 de mostre de plasmă de la pacienții cu cancer pulmonar aflați în studii (studiul de fază II POPLAR și studiul de fază III OAK) pentru testarea unui medicament imuno-oncologic dezvoltat de Roche, Tecentriq (atezolizumab). S-a demonstrat că persoanele la care s-a găsit un nivel crescut de bTMB au avut cel mai bun răspuns la Tecentriq.
În prezent, se află în curs două studii prospective, care includ pacienți ce primesc tratament de primă linie pentru NSCLC cu Tecentriq și Alecensa (alectinib).
- studiul B-F1RST evaluează eficacitatea și siguranța medicamentului Tecentriq ca tratament de primă linie pentru NSCLC și asocierea cu nivelurile de bTMB
- BAFAST, studiu multicentric de faza II/III include pacienți cu NSCLC metastatic urmărind siguranța și eficacitatea Tecentriq sau Alecensa;
Mai multe tipuri de cancere ar putea avea un răspuns favorabil la imunoterapie
Un nivel crescut al TMB determină răspunsul la imunoterapii aprobate de FDA pentru cancer pulmonar, de vezică urinară și melanom.
Cancerul pulmonar și cel de vezică urinară răspund cel mai bine la Tecentriq atunci când tumora exprimă niveluri crescute de PDL-1. În ceea ce privește melanomul, rata de supraviețuire globală la pacienții tratați cu un inhibitor CTLA-4, cu valori crescute ale TMB a fost cu 3,5 ani mai mare față de cazurile unde expresia TMB a fost scăzută.
Foundation Medicine susține că, în continuare, demersurile științifice se axează pe determinarea TMB și în cancerul de sân, unde imunoterapia nu se folosește foarte mult, permițând astfel extinderea indicațiilor acestui tip de tratament pentru mai multe tipuri de neoplazii.
Mai multe detalii despre biomakerul TMB puteți citi în următorul infografic.
Un alt infografic despre identificarea pacienților candidați la imunoterapie – aici.
Mai jos puteți urmări o prezentare realizată de Foundation Medicine care explică legătura dintre imunoterapii și bTMB
Mai multe informații despre biopsia lichidă – aici

