Primele rezultate ale unei “retine artificiale” la pacienții cu forme avansate de degenerescență maculară
Rezultatele preliminare ale implantării protezei vizuale PRIMA, la pacienții cu degenerescență maculară legată de vârstă, forma uscată (DMLV), indică un profil de siguranță acceptabil și o ameliorare a percepției vizuale. Studiul de fezabilitate a inclus 5 pacienți din Franța, cu acuitate vizuală sever afectată (fără percepție luminoasă în zona centrală a retinei), iar implantul subretinian a condus la reluarea unei funcții vizuale minimale.
Sursa foto: Pixium Vision
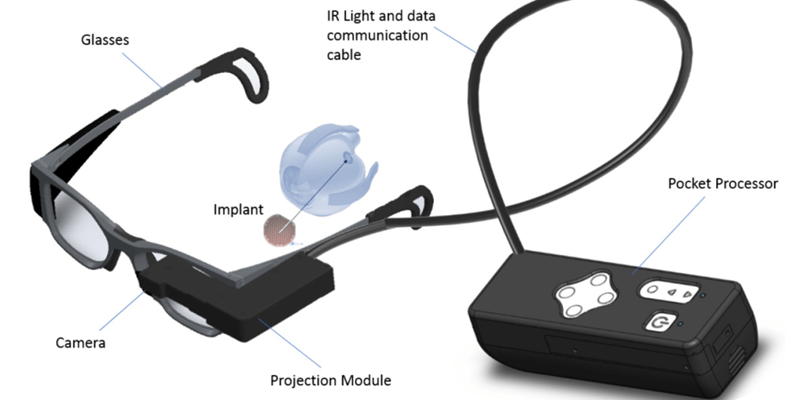
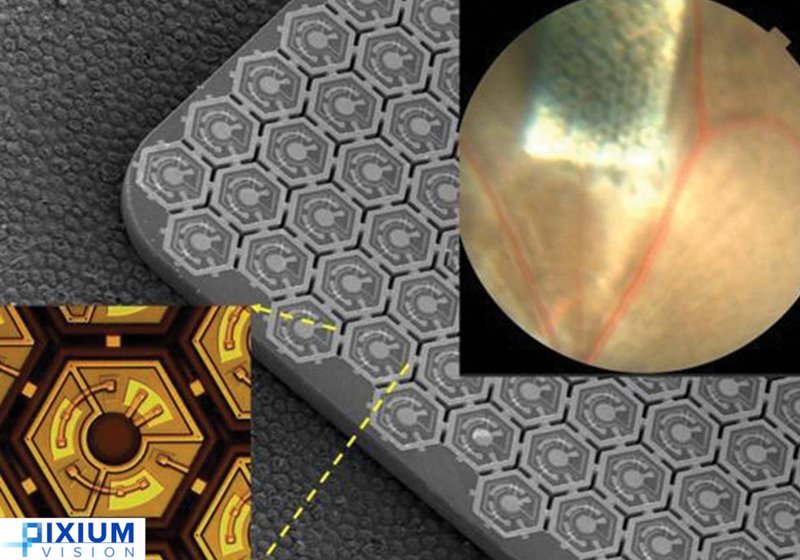
PRIMA este un sistem bionic de susținere a funcției vizuale, cu mai multe componente: o pereche specială de ochelari, un procesor și implantul propriu-zis. Ochelarii preiau în timp real informații vizuale din mediul înconjurător, acestea sunt transmise procesorului, care cu ajutorul unor algoritmi specifici le transformă în semnale capabile să stimuleze celulele retiniene. Ulterior, aceste semnale sunt transmise cu ajutorul unui proiector laser, cu lumină infraroșie, inclus în rama ochelarilor, către implantul subretinian. Acesta conține 378 de pixeli, și generează semnale electrice care sunt transmise celulelor retiniene din stratul nuclear intern (celule bipolare), și mai departe structurilor cerebrale responsabile pentru percepția vizuală.
Sursa foto: Pixium Vision
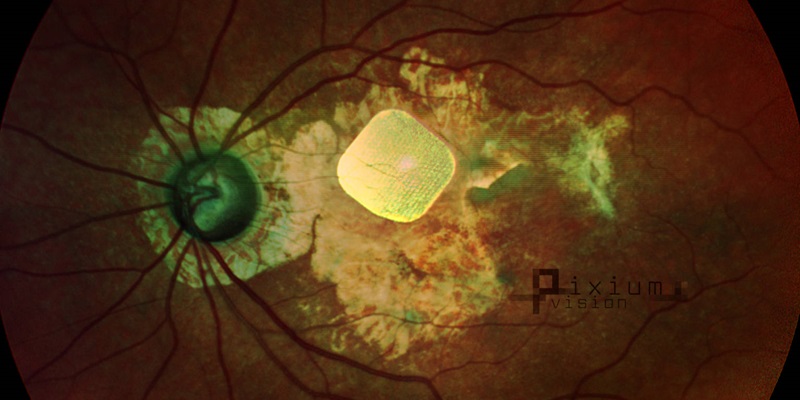
Acest prim studiu a inclus 5 pacienți, cu DMLV forma atrofică severă, fără percepție luminoasă în zona centrală a retinei (macula) și acuitate vizuală între 20/400 și 20/1000 (acești pacienți pot vedea la 6 metri ceea ce o persoană fără patologii vizuale ar trebui să vadă la 120-300 de metri). În urma intervenției, trei dintre implanturi au fost plasate optim, în centrul retinei, unul a avut o poziție mai periferică și unul o poziție mai profundă (intracoroidian). În cele 12 luni de urmărire, cele 5 implanturi au avut o poziție stabilă, și o distanță constantă față de stratul de celule retiniene către care transmit impulsurile electrice – observații ce atestă siguranța intervenției chirurgicale de implantare subretiniană.
Sursa foto: Pixium Vision
În ceea ce privește eficacitatea, acuitatea vizuală periferică a pacienților nu a fost afectată, chiar ameliorându-se într-o mică măsură la 4 dintre aceștia. De asemenea, implantul a redat percepția luminoasă centrală, iar în cele 3 cazuri în care poziția implantului a fost corectă, acuitatea vizuală a crescut la 20/460 – 20/550, pacienții putând distinge litere. În plus, acuitatea vizuală a celor 3 cu poziționare optimă a fost cu doar 10-30% mai mică decât acuitatea vizuală estimată pe baza densității de pixeli a implantului.
Următorul studiu de fezabilitate se desfășoară în Statele Unite ale Americii, și recrutează 5 pacienți pentru a investiga acuitatea vizuală centrală obținută în urma implantului.
Istoria “retinei artificiale”
Informațiile vizuale reprezintă o proporție importantă dintre stimulii recepționați în fiecare clipă de creier. Traiectul acestor stimuli este complex și începe cu structurile oculare: sistemul optic format din cornee, cristalin și iris proiectează imaginea către retină. Fotoreceptorii din structura acesteia transformă energia luminoasă în energie electrică, transmisă neuronal către cortexul cerebral. Există două tipuri de fotoreceptori: celulele cu conuri, în număr de aprox. 6 milioane în fiecare retină, concentrate în zona centrală și responsabile cu distingerea detaliilor fine necesare vieții de zi cu zi, și celulele cu bastonașe, în număr de aprox. 120 de milioane, pe care le regăsim în zonele periferice și susțin vederea de noapte.

Degenerescența acestor fotoreceptori și a celulelor înconjurătoare poate conduce la pierderea ireversibilă a vederii – cel mai frecvent este vorba de degenerescența maculară legată de vârstă, dar și de afecțiuni genetice precum retinopatia pigmentară. În general, patologiile care afectează funcția fotoreceptorilor nu afectează și funcția celorlalte celule retiniene, cu rol de a modula și transmite informațiile către creier, astfel, cu ajutorul tehnologiei acestea ar putea fi stimulate electric pentru o reluare a percepției vizuale.
Diferitele tipuri de implant retinian pot fi instalate deasupra retinei (epiretinian – de exemplu sistemele Argus II și IRIS II, care au fost aprobate atât în Statele Unite ale Americii, cât și în Uniunea Europeană, însă nu mai sunt disponibile comercial), subretinian (de exemplu Alpha AMS, care nu mai este disponibil comercial, sau sistemul PRIMA descris anterior), mai profund, între coroidă și scleră (tunici oculare posterioare retinei), sau intrascleral – aceste tipuri de implanturi fiind încă în stadiul de cercetare.
Această tehnologie este în continuă dezvoltare, însă experții descriu o serie de limitări actuale. Dr. Katarina Stingl de la Universitatea din Tübingen, Germania a declarat pentru Societatea Europeană de Cataractă și Chirurgie refractivă (ESCRS):
“Acuitatea vizuală nu poate depăși 0.1, câmpul vizual este de maximum 10-15º, pacienții nu pot percepe culorile iar implantul nu se adaptează la variațiile nivelului de luminozitate din mediu. În plus, rezultatele diferă de la pacient la pacient, și nu toți ating o acuitate vizuală care să îi ajute în viața de zi cu zi. Mai mult, cele mai bune rezultate depind de o implantare foarte precisă, în centrul retinei.”
Direcții de dezvoltare în domeniul “ochilor bionici” includ sisteme care transmit informația vizuală la alte niveluri ale căilor vizuale, de exemplu direct la nivel cerebral, dar și eforturi de creștere a rezoluției posibile, de scădere a dimensiunii acestor implanturi și de rafinare a algoritmilor de procesare a imaginii. Având în vedere mecanismul de stimulare neuronală a acestor implanturi, tehnologii similare ar putea fi utile drept opțiuni de tratament de neuroprotecție (de inhibare a degenerescenței celulelor retiniene, precum cea întâlnită în retinopatia pigmentară).
Despre degenerescența maculară legată de vârstă – ce înseamnă forma uscată?
Degenerescența maculară legată de vârstă este cea mai frecventă cauză de pierdere ireversibilă a acuității vizuale, în țările dezvoltate. Factorii de risc importanți includ vârsta înaintată, istoricul familial de DMLV, fumatul, dar și patologii precum hipertensiunea arterială sau obezitatea, sau dieta bogată în grăsimi și săracă în antioxidanți. Cea mai frecventă formă, reprezentând 90% dintre cazurile diagnosticate, este forma atrofică, sau “uscată”. Aceasta are în general o evoluție mai lentă, și conduce rar la afectare profundă a vederii. O formă mai rară, însă cu o evoluție mai severă, este forma neovasculară, sau “umedă”, care implică apariția de vase de neoformație subretiniene, cu scăderea marcată a acuității vizuale și riscul de hemoragii intraoculare.
Citește și:
- Brolucizumab, recomandat spre aprobare în UE pentru tratamentul degenerescenței maculare legate de vârstă
- Premiul Nobel pentru Fizică 2018: dezvoltarea de lasere care au contribuit la chirurgia oftalmologică
- BREAKING NEWS. Luxturna, prima terapie genică aprobată în UE pentru distrofia retiniană ereditară, o frecventă cauză a pierderii vederii

