CE SPUN STUDIILE despre febră. Care este rolul determinării temperaturii corpului în contextul pandemiei COVID-19?
Febra este mai mult decât un simptom al unei boli sau infecții și nu este neapărat un semn rău. Temperatura ridicată a corpului este răspunsul sistemului imunitar la o agresiune. Este posibil să fi auzit chiar că febra ușoară este un bun indiciu că sistemul imunitar își face treaba. Însă febra nu este doar un rezultat al răspunsului nostru imunitar. Relația este valabilă și invers – o temperatură ridicată a corpului declanșează mecanisme celulare pentru ca sistemul imunitar să ia măsuri adecvate împotriva diverșilor patogeni.
România, alături de alte state, a relaxat în ultimele săptămâni măsurile de carantină din timpul stării de urgență, pentru a permite oamenilor să se întoarcă la muncă și să viziteze locuri publice. Cu toate acestea, viața este încă departe de a fi revenit la normal. Printre măsurile în vigoare pentru a limita răspândirea noului coronavirus, este automonitorizarea temperaturii sau verificarea temperaturii înainte de accesul în locuri publice închise. Termometrele cu infraroșu sunt utilizate pentru a identifica dacă o persoană are febră și, prin urmare, ar putea fi infectată cu noul coronavirus.
Ce este febra?
Febra reprezintă creșterea temperaturii corpului uman dincolo de limita considerată normală (OMS definește febra drept o temperatură rectală ≥ 38°C sau temperatură axilară ≥ 37,5°C). Febra apare atunci când termostatul organismului (hipotalamus) se resetează la un nivel mai mare al temperaturii, cel mai frecvent ca răspuns la o infecție. Temperatura ridicată a corpului care nu este cauzată de resetarea valorii stabilite a temperaturii este considerată hipertermie.
Temperatura normală a corpului fluctuează pe parcursul unei zile (în medie cu 1°C) în jurul unei constante de 37°C. Dimineața se înregistrează temperaturi mai scăzute ale corpului și mai ridicate după-amiaza. De asemenea, temperatura corpului variază ușor în funcție de nivelul corpului unde este înregistrată. Temperatura rectală (internă) este mai ridicată decât temperatura pielii (de suprafață). Temperaturile orale și axilare pot aproxima temperatura efectivă a corpului și sunt mai ușor de măsurat.
În trecut se considera că reglarea temperaturii corpului funcționează precum un sistem unitar de control, cu un singur centru de termoreglare. Această viziune a fost însă respinsă. Pe baza dovezilor mai recente, temperatura de bază este reglată de diverse bucle termo-efectoare relativ independente, fiecare având propriile sale ramuri aferente și eferente. Prin urmare, ajustarea temperaturii corpului depinde de un circuit termoreglator. Cu toate acestea, regiunea preoptică a hipotalamusului anterior este în continuare considerată centrul termoreglator principal din SNC (sistemul nervos central), unde se primesc și se integrează semnalele de temperatură. Regiunea preoptică este alcătuită din neuroni sensibili la temperatură (neuroni sensibili la cald și la rece), care sunt activați sau inhibați ca răspuns la schimbările de temperatură.
- În medii reci, scăderea activării neuronilor sensibili la cald și amplificarea neuronilor sensibili la frig duc la activarea mecanismelor de creștere a temperaturii și la prevenirea pierderilor de căldură (prin vasoconstricție cutanată, piloerecție, scăderea transpirației, creșterea contracției musculare și căutarea hainelor sau mediilor calde);
- În medii calde, stimularea neuronilor sensibili la cald și inhibarea neuronilor sensibili la frig duc la activarea mecanismelor de pierdere a căldurii și la inhibarea mecanismelor de căldură (prin transpirație, îndepărtarea hainelor sau căutarea mediilor reci).
În cele din urmă, temperatura corpului este menținută într-un interval normal printr-un echilibru delicat între pierderea de căldură (de la periferie) și producerea căldurii (în special la nivel hepatic și muscular).
În mod normal, centrul termoreglator hipotalamic menține temperatura internă între 37 – 38°C. Febra rezultă atunci când ceva crește punctul de referință hipotalamic, declanșând vasoconstricție și șuntarea sângelui din periferie pentru a reduce pierderea de căldură; uneori se declanșează și tremor, ceea ce crește producția de căldură. Aceste procese continuă până când temperatura sângelui din jurul hipotalamusului ajunge la noul punct de temperatură stabilit. Resetarea punctului hipotalamic mai jos (de exemplu, prin medicamente antipiretice) inițiază pierderea de căldură prin transpirație și vasodilatație.
Capacitatea de a genera febră este redusă la anumite categorii de persoane (de exemplu, alcoolici, bătrâni, cei foarte tineri).
Ce provoacă febra?
Multe tulburări pot cauza febră. Ele sunt clasificate în linii mari astfel:
- Infecții (cel mai frecvent);
- Neoplazii (cancere);
- Cauze inflamatorii (inclusiv boli reumatice, nonreumatice, cauze medicamentoase).
Cauza unei febre acute (durată ≤ 4 zile) la adulți este foarte probabil să fie infecțioasă. Atunci când pacienții prezintă febră din cauze neinfectioase, febra este aproape întotdeauna cronică sau recurentă. De asemenea, un eveniment febril izolat și acut la pacienții cu tulburări inflamatorii sau neoplazice cunoscute este cel mai probabil să fie de cauză infecțioasă. La persoanele sănătoase, un eveniment febril acut este puțin probabil să fie manifestarea inițială a unei boli cronice.
Practic, toate bolile infecțioase pot cauza febră. În general, cauzele cele mai probabile sunt:
- Infecții ale tractului respirator superior și inferior;
- Infecții gastrointestinale;
- Infecții de tract urinar;
- Infecții cutanate.
Cum se declanșează febra?
Inițierea, manifestările și reglarea răspunsului febril sunt dependente de proprietățile piretice și antipiretice ale diferitelor substanțe (exogene și endogene). Echilibrul interacțiunii dintre pirogeni (cresc temperatura) și criogeni (scad temperatura) determină intensitatea și durata răspunsului febril la orice injurie imunologică.
Pirogenii sunt clasificați în exogeni (produși în afara gazdei) și endogeni, în funcție de locul de producție. Pirogenii exogeni sunt, în esență, microorganisme sau produși ai microorganismelor (de ex. toxine). Componenta Gram negativă a peretelui celular – lipopolizaharida (LPZ), rămâne cel mai studiat pirogen exogen; cele mai multe date actuale ale răspunsului febril se bazează pe studii care folosesc LPZ ca agent pirogen. Pirogenii endogeni sunt în principal citokine piretice (de ex. interleukina-6, IL-1, interferonul gamma – INF γ, și factorul de necroză tumorală – TNF α). Pirogenii endogeni sunt produși de celulele imune, ca răspuns la expunerea la pirogeni exogeni.
Criogenii includ citokine antiinflamatorii (de ex. IL-10), hormoni (de ex. α-MSH, CRH) și multe alte substanțe neuroendocrine, citocromul P-450. Acestea își exercită efectele antipiretice prin inhibarea sintezei citokinelor pirogene (de ex. glucocorticoizi), blocarea receptorilor de citokine (de ex. antagonistul receptorilor IL-1) și creșterea pierderilor de căldură prin amplificarea sensibilității neuronilor sensibili la cald. Aceste sisteme antipiretice endogene protejează gazda împotriva consecințelor nefaste ale febrei necontrolate.
Semnalele pentru febră transmise de pirogeni duc în final la resetarea circuitelor termoreglatoare prin două căi de bază – umorală și neurală.
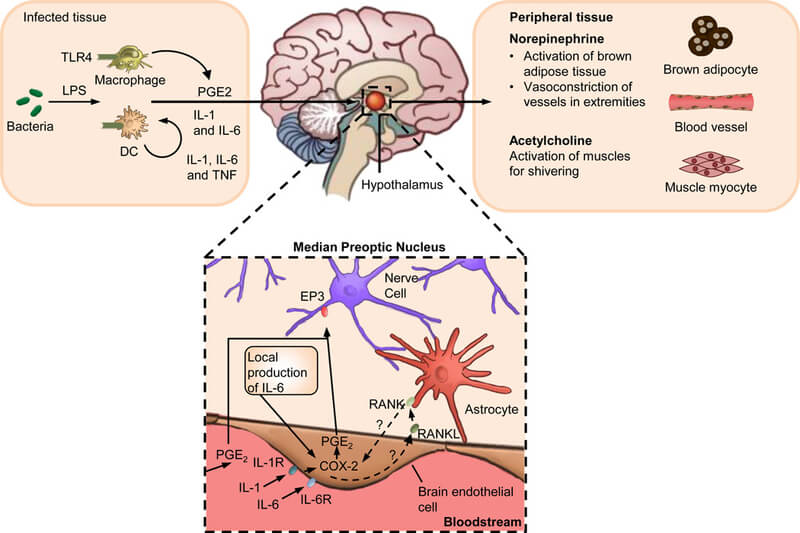
- Calea umorală
Semnalele pentru febră sunt purtate de componente ale produșilor microbieni – modele moleculare asociate agentului patogen (PAMPS), sau de citokine pirogene. PAMPS circulante ale microorganismelor (LPZ Gram negative), se leagă de receptorii Toll like 4 (TLR-4) și activează acești receptori de la nivelul barierei hemato-encefalice. Mai departe, se eliberează prostaglandina E2 (PGE2 ) pe calea acidului arahidonic. Prostaglandina E2 este o moleculă mică care difuzează cu ușurință prin bariera sânge-creier (hemato-encefalică), se leagă de receptorii PGE2 specifici (receptorul EP3) din zona preoptică și apoi activează neuronii termici din hipotalamusul anterior pentru a atinge punct de echilibru termic crescut.
A doua cale umorală este direcționată prin circulația citokinelor pirogene, care transmit semnale circuitelor termoreglatoare pe căi indirecte și directe. În calea indirectă, citokinele pirogene acționează în afara creierului prin legarea și activarea receptorilor de citokine care duc la eliberarea de PGE2. În calea directă, citokinele circulante perturbă bariera hemato-encefalică obținând acces direct la receptorii citokinelor exprimate pe structurile vasculare, gliale și neuronale ale creierului. Activarea acestor receptori centrali stimulează sinteza suplimentară de PGE2 sau promovează sinteza de novo a mai multor citokine de către creier.
Deși PGE2 este esențial în răspunsul febril, unele citokine și mulți alți mediatori inflamatori pot de asemenea activa răspunsul febril, independent de PGE2.
- Calea neurală
Semnalele periferice pentru febră pot ajunge la SNC prin intermediul nervilor periferici. Se consideră că sinteza localizată de PGE2 la locurile de inflamație contribuie la generarea febrei prin activarea nervilor cutanați sensibili la frig, care, la rândul lor, transmit semnale către părțile creierului responsabile de generarea febrei.
Transmiterea semnalelor pentru febră prin intermediul nervului vag urmează o cale mai complexă. Pirogenii circulanți (de ex. LPZ) activează produșii de complement, care la rândul lor stimulează ficatul să producă citokine pirogene. Aceste citokine activează ramura hepatică a nervului vag, care apoi transmite semnale febrile către zonele preoptice și hipotalamice, determinând eliberarea de noradrenalină. Norepinefrina (noradrenalina) mediază calea vagală evocând creșteri distincte ale temperaturii de bază. Primul răspuns este rapid și independent de PGE2, în timp ce al doilea este întârziat și PGE2-dependent.
Cum ajută febra sistemul imunitar să lupte împotriva infecției?
Complexitatea răspunsului febril poate fi atribuită efectelor sale multisistemice orchestrate prin mecanisme endocrine, neurologice, imunologice și comportamentale. În afară de creșterea temperaturii corpului, febra este însoțită și de diverse semne și simptome de boală, modificări ale caracteristicilor metabolice și fiziologice ale organismului, și modificări ale răspunsurilor imune.
Deși mulți pacienți se îngrijorează că febra în sine este un lucru rău, creșterile modeste și tranzitorii ale temperaturii de bază (38°C până la 40°C) provocate de majoritatea bolilor acute sunt bine tolerate de adulții sănătoși.
Există dovezi tot mai multe că o creștere de 1°C până la 4°C a temperaturi corpului, care apare în timpul febrei, se asociază cu o supraviețuire mai mare în multe infecții. De exemplu, utilizarea medicamentelor antipiretice se corelează cu o creștere a mortalității cu 5% a persoanelor infectate cu virus gripal și afectează negativ evoluțiile pacienților din unitățile de terapie intensivă.
Faptul că febra este un mecanism fiziologic de apărare, menținut de-a lungul evoluției vertebratelor, susține cu tărie faptul că temperaturile febrile conferă un avantaj de supraviețuire. Încă nu sunt complet înțelese mecanismele de protecție prin care febra îngreunează atacurile diverșilor patogeni. Un mecanism se referă la efectele directe ale temperaturilor febrile asupra potențialului infecțios al agenților patogeni. De exemplu, temperaturile de 40–41°C determină o reducere de peste 200 de ori a ratei de replicare a poliovirusului în celulele mamiferelor și crește susceptibilitatea de liză a bacteriilor Gram-negative.
Încă nu este pe deplin înțeles de ce modificările termoreglatoare induse de infecție sunt benefice pentru gazdă în combaterea infecțiilor și mecanismele prin care apar aceste răspunsuri protectoare. Cea mai răspândită presupunere este că termoreglarea protejează gazda având un impact negativ asupra bunăstării agentului patogen. De exemplu, unii agenții patogeni sunt mai puțin capabili să se reproducă atunci când temperaturile corpului gazdă sunt peste sau sub temperatura optimă. În plus, în timpul febrei, fierul, care este folosit de mulți microbi, este sechestrat de țesuturile gazdă. Astfel, modificările de temperatură pot face ca gazda să fie un mediu mai puțin ospitalier pentru microbi. Totuși, preferințele de temperatură și dependența de consumul de nutrienți variază la agenții patogeni.
Termoreglarea este de asemenea importantă pentru modelarea răspunsului imun prin optimizarea mecanismelor de rezistență și prin remobilizarea depozitelor de energie pentru a alimenta mecanismele de distrugere microbiană. Dovezile sugerează că temperaturile febrile sporesc eficacitatea răspunsului imun în timpul infecțiilor prin stimularea atât a imunității înnăscute, cât și a celei adaptative (dobândite).
Un beneficiu larg atribuit febrei este îmbunătățirea mecanismelor de protecție imunitară în timpul infecției. Apărarea împotriva agenților patogeni implică o reglare a sistemului imunitar dependentă de timp și spațiu. Celulele imune înnăscute sunt „primii respondenți”, ajungând în câteva ore pentru a distruge direct agenții patogeni prin activități fagocitare sau citotoxice. Aceste activități limitează infecția până când este generat un răspuns imun adaptativ, de vârf (în mod normal în jur de o săptămână mai târziu). Macrofagele și celulele dendritice realizează o punte între imunitatea înnăscută și cea adaptativă prin preluarea agenților patogeni în țesuturile periferice și apoi relocarea în ganglionii limfatici, unde conduc expansiunea celulelor T efectoare specifice agentului patogen. Având în vedere complexitatea mecanismelor imunitare, este remarcabil faptul că temperaturile din intervalul febril stimulează aproape fiecare pas implicat în acest proces, promovând atât imunitatea înnăscută, cât și pe cea adaptativă.

Totuși, febra nu este întotdeauna benefică, în special în cazurile de inflamație extremă atunci când scăderea temperaturii corpului reprezintă un mecanism de protecție. Astfel, febra necontrolată este asociată cu rezultate mai grave la pacienții cu sepsis. Creșterea extremă a temperaturii (de obicei > 41°C) poate fi dăunătoare. La această temperatură are loc denaturarea proteinelor și sunt eliberate citokine inflamatorii care activează cascada inflamatorie. Ca urmare, apare disfuncția celulară și în cele din urmă eșecul majorității organelor; de asemenea se activează exagerat cascada coagulării, provocând coagulare intravasculară diseminată (CID).
Febra poate crește rata metabolică bazală cu aproximativ 10 – 12% pentru fiecare creștere de 1°C peste 37°C. Din acest motiv, febra poate destabiliza adulții cu insuficiență cardiacă sau pulmonară preexistente. De asemenea, febra poate agrava starea mentală la pacienții cu demență, iar la copiii sănătoși poate provoca convulsii febrile.
De ce este importantă determinarea temperaturii corpului în contextul pandemiei COVID-19?
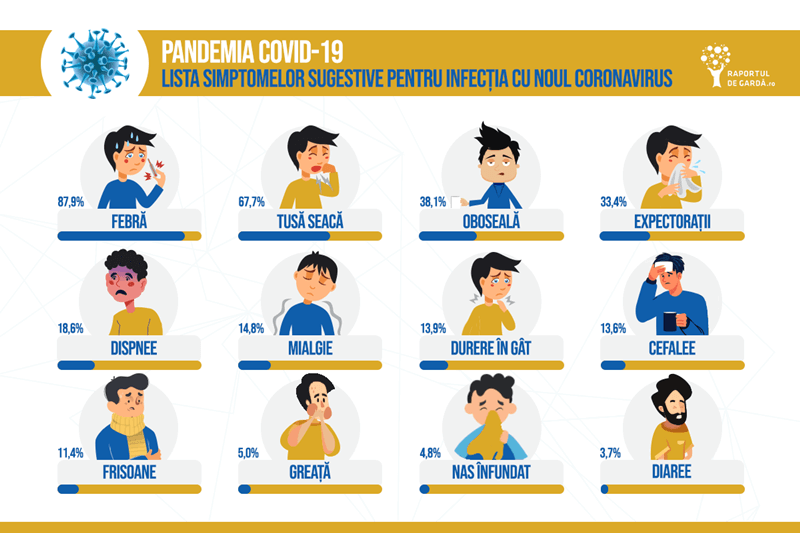
Febra este unul din mai multele semne și simptome ale COVID-19, boala cauzată de noul coronavirus, împreună cu o listă care include dificultăți respiratorii (dispnee), tuse, pierderea gustului și a mirosului, dureri în gât și cefalee.
Febra este însă singurul semn care poate fi verificat extern și ușor – o deosebire deosebit de importantă, având în vedere dificultățile de testare rapidă și masivă a populației.
Determinarea temperaturii înainte de accesul în spații publice închise ar putea limita răspândirea infecției cu noul coronavirus prin identificarea persoanelor cu febră și posibil infectate; însă există numeroase limitări. În plus, cât de mare este impactul pe care aceste măsuri de screening îl pot avea? În general, comunitatea medicală consideră că scanarea populației pe baza temperaturii este o măsură utilă, însă numai ca parte a unei strategii mai largi.
Pe 20 mai 2020 a fost emis Ordinul Comun MS-MAI privind instituirea obligativității purtării măștii de protecție, a triajului epidemiologic și dezinfectarea obligatorie a mâinilor pentru prevenirea contaminării cu virusul SARS CoV-2 pe durata stării de alertă. Triajul epidemiologic constă în:
a) măsurarea temperaturii prin termometru noncontact (temperatura înregistrată nu trebuie să depășească 37,3°C);
b) observarea semnelor și simptomelor respiratorii (de tipul: tuse frecventă, strănut frecvent, stare generală modificată);
c) dacă temperatura înregistrată depășește 37,3°C, se recomandă repetarea măsurării temperaturii, după o perioadă de 2-5 minute de repaus;
d) dacă se constată menținerea unei temperaturi peste 37,3°C sau/și prezența altor simptome respiratorii, persoanei nu i se permite accesul în incintă;
e) dacă temperatura înregistrată nu depășește 37,3°C și nu prezintă alte simptome respiratorii, se permite accesul în incintă, prin preluarea acestuia de la intrare de către un angajat, cu înregistrarea biroului/camerei/departamentului unde va merge.
Screeningul febrei, utilizat de asemenea în focarele anterioare de boli infecțioase, precum SARS și Ebola, a devenit frecvent în timpul pandemiei COVID-19; însă este departe de a fi perfect. Stabilirea unui prag de temperatură relativ scăzut (37,3°C) va ridica suspiciunea mai multor cazuri de COVID-19, însă, de asemenea, va semnala și multe persoane care nu au nimic altceva decât o răceală comună sau o temperatură crescută din alt motiv. Unele cazuri ar putea fi însă omise din cauza utilizării pe scară largă a medicamentelor antipiretice.
Febra este totuși un semnal slab de COVID-19, fiind absent în 15-20% din cazurile de COVID-19. Un studiu recent realizat în New England Journal of Medicine din Wuhan, China, de unde a apărut focarul mondial, a constatat că doar 44% dintre persoanele internate în spital pentru COVID-19 au prezentat febră.
O altă provocare este lipsa unei definiții clare a febrei, cu o valoare absolută pentru febră. Studiul medical din Wuhan a definit febra drept o temeperatură de cel puțin 37,5°C. Mulți medici consideră febra, o temperatură peste 38°C. Nici CDC nu oferă o definiție clară, ci descrie febra ca un semn al COVID-19, dar nu oferă o temperatură limită. În alte contexte, CDC definește febra ca o temperatură de cel puțin 38°C sau cineva care „se simte cald la atingere”.
Alte probleme constau în faptul că temperatura corpului poate fluctua în timpul zilei și diferă în funcție de modul și locul în care este măsurată. Nu este clar dacă sau cum ar putea această pandemie să modifice utilizarea temperaturii corpului ca instrument de diagnostic. Poate că în viitorul apropiat, cunoașterea propriei temperaturi medii și modul în care fluctuează va putea ajuta medicii să diagnostice și să trateze mai precis unele boli. La fel cum oamenii își cunosc tensiunea arterială, ar trebui să știe, de asemenea, care este temperatura lor normală.
Cu toții avem un rol de jucat în reducerea transmiterii infecției. Oamenii își pot monitoriza temperatura singuri. În plus, dacă în timpul unui screening de masă se constată că o persoană are febră, ar putea fi utilă confirmarea acesteia cu ajutorul unui termometru digital oral. Deși febra nu înseamnă că o persoană are COVID-19, este o posibilitate. Din acest motiv, trebuie izolată și raportat autorităților medicale competente.
În timp ce controalele periodice de temperatură ar putea deveni o parte din viață pentru mulți dintre noi, specialiștii avertizează că nu ar trebui să abandonăm obiceiurile de prevenție de bază și trebuie să continuăm măsurile de distanțare socială. SARS-CoV-2 nu a fost eliminat și chiar după ce au fost îndepărtate măsurile de carantină din timpul stării de urgență, oamenii pot încă contacta virusul, chiar și în ciuda utilizării pe scară largă a monitorizării temperaturii.

Citește și:
-
#COVID19. Ce impact are imunitatea de turmă în desfășurarea pandemiei?
-
Călcâiul lui Ahile: cazurile asimptomatice de infecție cu SARS-CoV-2

