Tratamentul neovaselor din retinopatie: actualități și direcții terapeutice viitoare
Văzul reprezintă cel mai important instrument prin care omul percepe mediul din jur. Dintre cele 5 simțuri principale, se estimează că văzul contribuie cu 83% din informațiile care ajung la creier. De aceea, este esențial să acordăm atenție patologiilor oculare. Astăzi discutăm despre retinopatie.
Ce înseamnă retinopatie?
Retinopatia reprezintă o afectare a retinei, cel mai profund strat al ochiului. Aceasta are o funcție deosebit de importantă: transformă imaginile pe care le percepe ochiul în impulsuri nervoase, pe care apoi le transmite creierului pentru a fi procesate.
Retinopatia poate evolua într-o boală gravă, ce poate duce până la orbire. Diferitele afecțiuni ale retinei contribuie în mod semnificativ la numărul de cazuri de orbire și de deficit vizual sever la nivel mondial. Conform Organizației Mondiale a Sănătății:
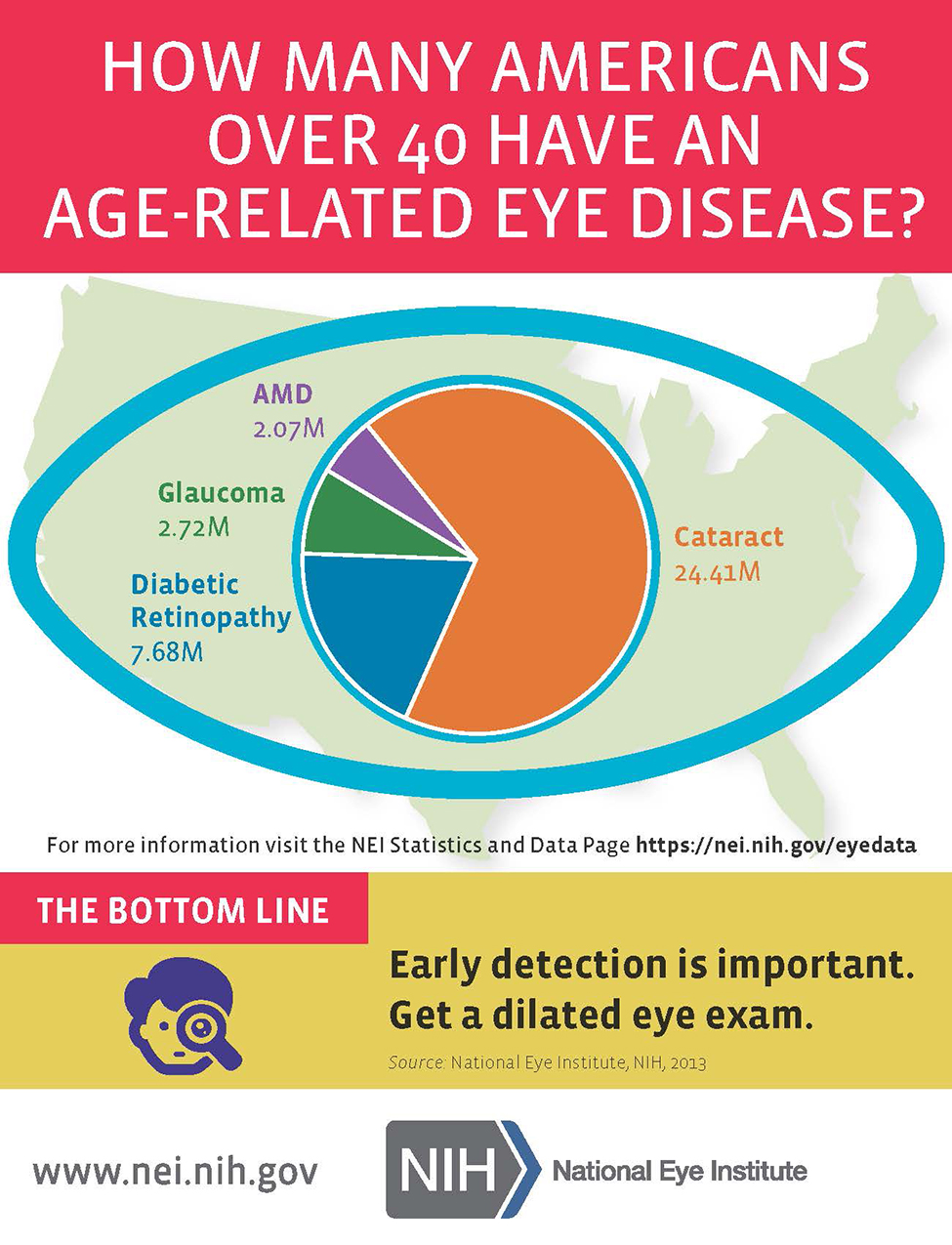
- Aproximativ 253 de milioane de oameni la nivel mondial prezintă deficit sever sau total de vedere;
- 4.8% dintre aceste cazuri sunt cauzate de retinopatia determinată de diabet;
- 8.7% dintre aceste cazuri sunt cauzate de degenerarea maculară legată de vârstă (DMLV);
- În Europa de Est, DMLV și retinopatia diabetică au o pondere și mai crescută în pierderea vederii;
- Conform aceluiași studiu, retinopatia diabetică produce 7% din cazurile de cecitate;
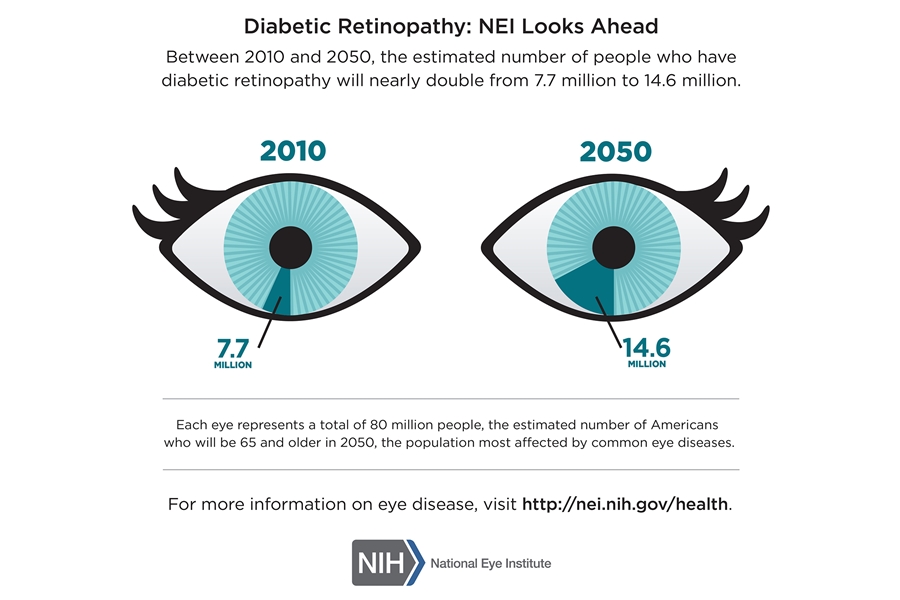
Și în rândul copiilor, pierderea vederii este o problemă importantă. Conform Organizației Mondiale a Sănătății, cecitatea afectează între 0.3 și 1.5 copii la fiecare 1.000 de copii. În țările din Europa de Est și Centrală, cauza principală este retinopatia de prematuritate, care duce la deficit vizual în 60% din cazuri.
Tipuri de retinopatie
Afectarea retinei poate avea loc prin două mecanisme, ambele implicând vasele de sânge mici din retină:
Retinopatia non-proliferativă
În cazul retinopatiilor non-proliferative, vasele de sânge din retină sunt afectate prin diverse mecanisme și nu mai sunt capabile să furnizeze celulelor retiniene suficient oxigen – astfel apare un fel de infarct al retinei. Această ischemie a retinei va cauza modificări în sistemul venos al retinei și va stimula apariția de noi vase de sânge, care sunt însă deosebit de fragile și predispuse la hemoragii.
Astfel apare retinopatia hipertensivă: prin îngustarea arterelor din retină, apoi sclerozarea peretelui lor, și într-un final apariția de hemoragii în retină și afectarea nervului optic. Se estimează că aceste modificări patologice afectează 6-15% dintre persoanele non-diabetice cu vârsta peste 40 de ani.
Un alt mecanism prin care un pacient poate dezvolta retinopatie non-proliferativă este prin lezarea directă a retinei, prin intermediul radicalilor liberi de oxigen. Astfel apare retinopatia solară (lezarea retinei în urma privitului direct la soare, de obicei cu ocazia unei eclipse, sau chiar în cazul expunerii prelungite la soare intens fără privit direct) și retinopatia de prematuritate.
Retinopatia de prematuritate reprezintă o problemă importantă de sănătate în țările în curs de dezvoltare, ce contribuie la 60% dintre cazurile de deficit vizual la copii. Dintre copiii născuți prematur, cu o greutate de sub 1.250 de grame, 65% sunt afectați de retinopatie.
Aceasta este cauzată de expunerea nou-născutului prematur la oxigenul atmosferic. La acesta, dezvoltarea vaselor sangvine nu este încă completă, iar expunerea la oxigenul din aer (și, în plus, la oxigenul suplimentar din incubator- necesar pentru supraviețuirea nou-născutului prematur) inhibă acest proces. Ulterior, rețeaua sangvină a retinei se dovedește insuficientă și se produce hipoxia – care stimulează neoangiogeneza, același proces ca în retinopatia proliferativă.
Retinopatia proliferativă
Retinopatia proliferativă semnifică apariția de noi vase în retină, ca răspuns la o cantitate insuficientă de oxigen ce ajunge la aceasta. Acest tip de retinopatie poate fi o etapă de evoluție a retinopatiei non-proliferative: îngustarea arterelor va crea o nevoie de oxigen în țesutul retinian, care va stimula apariția de noi vase. Acest proces se numeşte neoangiongeneză. Aceste vase, fiind fragile, sângerează ușor, iar această hemoragie în interiorul ochiului (în corpul vitros) stimulează apariția de benzi fibroase. Acestea pot tracționa retina, ducând la detașarea retinei și pierderea vederii.
Cea mai frecventă formă de retinopatie proliferativă este cea diabetică. Se estimează că 50% din pacienții diabetici își pot pierde vederea prin retinopatie proliferativă în 5 ani, în lipsa tratamentului.
Tratamente contra neoangiogenezei retiniene
În evoluția retinopatiei,un proces deosebit de important este neoangiogeneza. De aceea, numeroase tratamente țintesc această etapă de degradare a retinei. Deseori, aceste tratamente se adresează neoangiogenezei cauzate de diabet ori de prematuritate.

Crioterapia și terapia laser
Crioterapia (aplicarea de temperaturi scăzute la nivelul retinei) şi fotocoagularea cu laser sunt metode minim-invazive, aplicate la nivelul retinei. Acestea produc o ablație a porțiunii periferice a retinei (aceea care, la expunerea la oxigenul din aer, a devenit ischemică). Această porțiune, având nevoie constantă de oxigen, stimulează crearea de noi vase de sânge (care apoi conduc spre dezlipirea retinei). Ablația acestei retine ischemice va împiedica evoluția retinopatiei spre dezlipire de retină și orbire– riscul de orbire scade cu 25%.
Crioterapia poate fi indicată în cazurile în care laserul nu poate ajunge la retină (de exemplu, dacă există o hemoragie la nivelul corpului vitros), dar terapia cu laser are în general rezultate mai bune, cu o inflamație mai redusă a ochiului.
Totuși, aceste tratamente nu îmbunătățesc semnificativ acuitatea vizuală. În plus, afectează ireversibil funcția și structura retinei periferice.
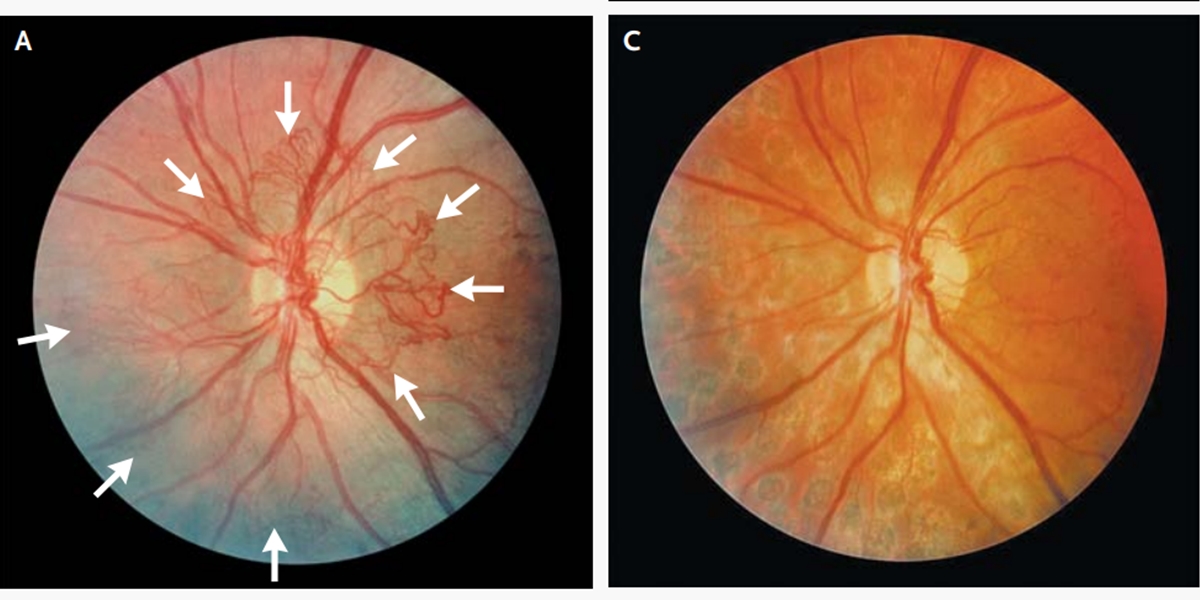
Înainte de laser: neovasele sunt vizibile (indicate cu săgeți)
După laser: neovasele au fost înlăturate, sunt vizibile cicatricile rezultate în urma fotocoagulării
© 2011 Massachusetts Medical Society
Terapia de fotocoagulare laser este centrală și în tratamentul retinopatiei proliferative diabetice. Aceasta înjumătățește riscul de pierdere severă a vederii. Totuși, nu poate fi utilizată în cazul hemoragiilor în corpul vitros sau în cazul cataractei.
Reatașarea retinei
O dată retina detașată prin tracționarea benzilor fibroase, poate fi utilă reatașarea ei, pentru a preveni degradarea vederii. Un studiu care a urmărit două metode de reatașare a retinei la prematuri a observat că la o treime din pacienți macula (partea centrală a retine) a fost reatașată cu succes- totuși, acuitatea vizuală a pacienților a rămas slabă.
Suplimentarea cu vitamina E
Leziunile la nivelul retinei în cazul copiilor prematuri sunt cauzate și de radicalii liberi de oxigen. De aceea, tratamentul cu antioxidanți, precum vitamina E, ar putea ameliora retinopatia de prematuritate. Totuși, studiile clinice nu au demonstrat un beneficiu clar al vitaminei E la prematuri, astfel nu se recomandă administrarea de vitamina E în doze mari la nou-născuții cu o greutate sub 1500 g.
Tratament anti-VEGF
Modalitatea prin care retina periferică ischemică stimulează crearea de noi vase de sânge este prin producerea de VEGF (Vascular endothelial Growth Factor) . Această substanță este un factor de creștere a țesutului vascular endotelial (care ulterior se dezvoltă în vase sangvine). VEGF poate fi inhibat cu ajutorul unui anticorp specific- Bevacizumab (utilizat și în alte maladii, precum cancerul colorectal).
Conform studiilor clinice ce au urmărit retinopatia de prematuritate, bevacizumab este mai eficient decât terapia laser în a opri formarea progresivă de vase sangvine, iar vascularizația de la periferia retinei se dezvoltă normal.
O meta-analiză recentă afirmă că sunt necesare mai multe studii pentru a confirma efectele inhibitorilor de VEGF în retinopatia de prematuritate, mai ales pe termen lung.
Și în cazul neovascularizației cauzate de retinopatia diabetică, terapia cu bevacizumab se dovedește eficientă. Injectată în corpul vitros, aceasta contribuie la scăderea hemoragiei în corpul vitros și stimulează regresia neoangiogenezei.

Direcții viitoare de tratament
Pe măsură ce procesul de neoangiogeneză retiniană este înțeles mai bine prin studii, apar potențiale noi terapii.
De exemplu, celulele progenitoare endoteliale (ECFC- asemănătoare cu celulele stem) au fost testate pe modele animale (șoricei) de retinopatie de prematuritate. Acestea ar putea fi eficiente în faza precoce a bolii, deoarece stimulează formarea normală a vaselor sangvine, astfel neoangiogeneza nu mai are loc.
Și acizii grași polinesaturați pot avea o influență asupra retinopatiei de prematuritate, aceștia fiind componente importante în formarea celulelor în timpul vieții intrauterine. Un studiu a descoperit că o concentrație mai mare a acestor substanțe în serul nou-născutului prematur se asociază cu un risc scăzut de a dezvolta retinopatia de prematuritate.
Un alt studiu a observat un efect benefic al propanololului asupra evoluției retinopatiei de prematuritate, însă acest rezultat nu este semnificativ statistic.

