5 inovații care vor schimba pentru totdeauna tratamentul cancerului, folosind sistemul imun al organismului
14 milioane de oameni vor fi diagnosticați cu cancer în lume, în 2018. Conform datelor Societății Americane pentru Oncologie Clinică (ASCO), 9 milioane de oameni pe an mor din această cauză, ceea ce echivalează cu 22.000 de decese pe zi. Pe măsură ce se înregistrează o îmbătrânire și o creștere a populației se așteaptă ca până în 2030 incidența să ajungă la 21 de milioane de cazuri.
Problema schimbării abordării tratamentului cancerului este în acest context acută, iar ca dovadă este rapiditatea cu care inovațiile ajung să schimbe standardele în oncologie. Imuno-oncologia se conturează ca un al cincilea pilon în tratamentul cancerului, cu perspective de a oferi rezultate fără precedent.

Numărul articolelor medicale care conțin cuvântul cancer s-a mărit de 4 ori în ultimii 10 ani. Stimularea propriului organism să lupte împotriva cancerului a atras atât de mult interesul lumii medicale încât acum există peste 2.000 de studii în fază clinică ce evaluează imunoterapiile.
2017 a fost un an istoric pentru medicină. FDA a aprobat 18 terapii noi și 13 noi indicații pentru 16 tipuri de cancer. Prin comparație, în anul precedent au fost aprobate doar 8 terapii. Pentru prima data a fost aprobată o substanță (pembrolizumab) pe baza unui biomarker ce definește boala, nu în funcție de localizare (tumor-agnostic therapy). Prima terapie CAR-T, Kymriah, a primit acordul FDA pentru tratarea leucemiei limfoblastice acute. Tratament cu potential curativ, CAR-T presupune reprogramarea celulelor imune ale pacientului să lupte împotriva cancerului.
Toate acestea au coincis sau au fost datorate unei schimbări în modul de aprobare a medicamentelor. Statutul de terapie inovatoare (breakthrough therapy designation) și alte proceduri de aprobare accelerată a medicamentelor și tehnologiilor încep să fie din ce în ce mai folosite de instituții iar astfel tratamentul modern poate ajunge mai rapid la pacient.

În ultimii 3 ani Inovația Anului în viziunea ASCO a fost reprezentată de imunoterapii. ASCO estimează că inhibitorii punctelor de control (checkpoint inhibitors) ar putea salva 250.000 de ani de viață în SUA pentru pacienți cu cancer pulmonar avansat. Două din top trei medicamente oncologice din următorii 5 ani sunt imunoterapii – Opdivo și Keytruda.
În 2018, însă, asistăm la sfârșitul începutului imunoterapiei. Cum luptăm astăzi împotriva cancerului? Care sunt direcțiile strategice de tratament care promit să revoluționeze oncologia?
Imunoterapiile: inhibitorii PD-1/PD-L1
O funcție importantă a sistemului imun ține de diferențierea dintre celulele normale din organism și celulele „străine”. Astfel, celulele străine pot fi distruse iar celulele normale recunoscute. Pentru a se realiza această selecție este necesar ca anumite molecule de pe suprafața celulelor sistemului imun să fie activate sau inactivate pentru a porni un răspuns imun. Moleculele sunt denumite checkpoints – puncte de control – și funcționează printr-un mecanism de tip on-off.
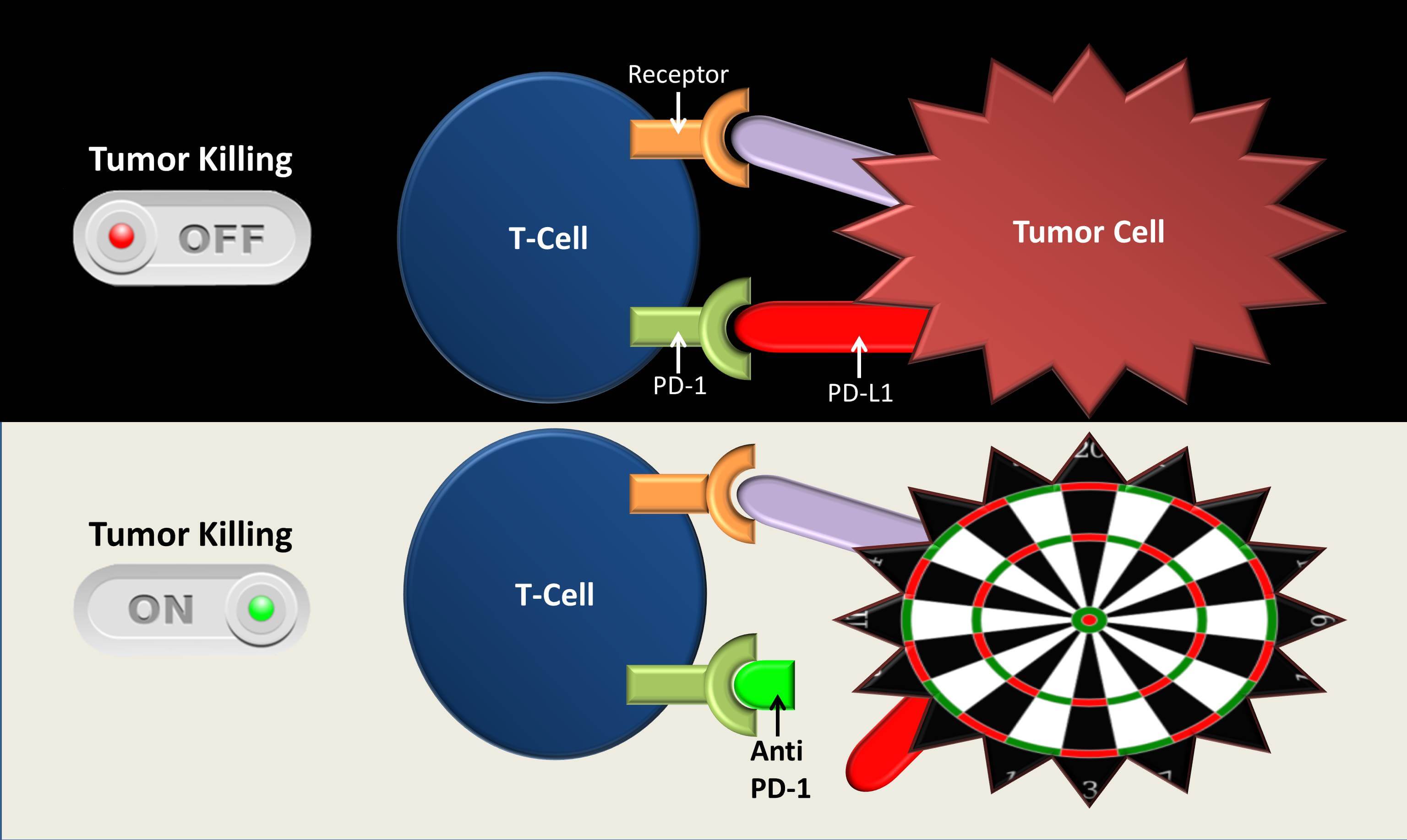
Celulele canceroase reușesc uneori să găsească anumite căi prin care se folosesc de punctele de control pentru a evita atacul din partea sistemului imun.
PD-1 este o proteină de tip checkpoint de pe suprafața limfocitelor T. În mod normal oprește limfocitele T să atace alte celule din organism. Acest lucru se întâmplă când se leagă de PD-L1, o altă moleculă ce se găsește pe suprafața unor celule normale și canceroase. Anumite tipuri de tumori au un nivel crescut de PD-L1 pe suprafața celulelor maligne, ceea ce le permite să evite atacul sistemului imun.
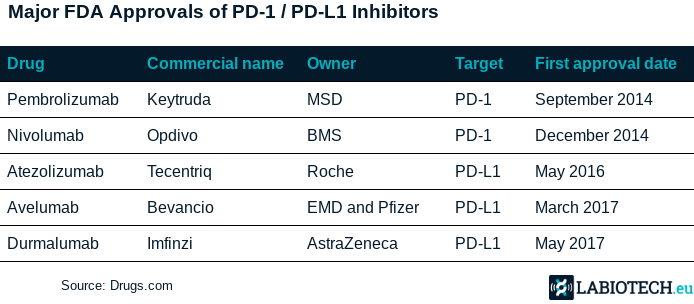
Substanțe inovatoare folosite în oncologie sunt anticorpii monoclonali care țintesc fie PD-1 fie PD-L1.
Pembrolizumab (Keytruda) și Nivolumab (Opdivo) aparțin clasei inhibitorilor PD-1 și sunt două medicamente de referință. având deja multiple indicații și rezultate încurajatoare în neoplazii precum:
- melanomul
- cancerul pulmonar non-microcelular (NSCLC)
- cancerul renal
- cancerul de vezică urinară
- cancerele de cap și gât
- limfomul Hodgkin
Opdivo este produs de Bristol-Myers Squibb și Keytruda, produs de Merck.
Bavencio, dezvoltat de Pfizer, Imfinzi, produs de AstraZeneca, și Tecentriq, produs de Roche, sunt exemple de inhibitori PD-L1.
Inhibitorii IDO
Proteina IDO sau indolamin (2,3)-dioxigenaza este o proteină de tip checkpoint ce are un rol important în generarea mediului imunosupresiv din jurul tumorii. IDO este o enzimă care se găsește în două forme, IDO1 și IDO2, și este implicată în descompunerea amnioacidului esențial numit triptofan. Efectele sale asupra sistemului imun se traduc prin distrugerea celulelor T efectorii – limfocitele T helper, T citotoxice și celulele Natural Killer (NK). IDO induce apoptoza acestor celule și le împiedică maturarea. În acest mod, este împiedicată funcția sistemului imun de a elimina celulele canceroase.
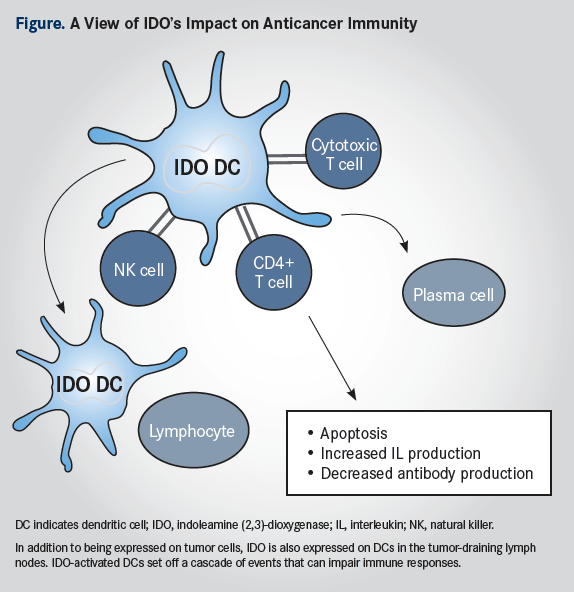
„În prezent există o generație de inhibitori IDO în cercetare și aceste substanțe s-au dovedit a avea o toxicitate redusă când sunt combinate cu terapia PD-1. Se pare că aceste combinații au rezultate bune până acum deși discutăm momentan de studii de fază II” – Adil Daud, unul dintre principalii investigatori în domeniul IDO, profesor la Helen Diller Family Comprehensive Cancer Center din San Francisco
Inhbitorii IDO nu există pe piață încă, însă două companii biotehnologice au înregistrat deja progrese în cercetare. Incyte are studii de faze avansate pentru epacadostat în combinație cu imunoterapii deja aprobate precum Opdivo și Keytruda. De asemenea, New Genetics derulează un alt studiu pentru un inhbitor IDO experimental, indoximod, iar înrolarea se estimează a fi terminată până la sfârșitul anului 2018.
Terapia CAR-T, desemnată de ASCO – Inovația Anului 2018.
„CAR-T este în același timp terapie celulară, terapie genică și imunoterapie. Reprezintă o schimbare radicală față de toate formele de tratament existente până în prezent” – a declarat Michael Sadelain , co-fondator Juno Therapeutics
După succesul primilor inhibitori ai punctelor de control, atenția lumii științifice se îndreaptă asupra terapiei CAR-T, următoarea mare inovație în oncologie. Chimeric antigen T-cell (CAR-T) reprezintă un receptor de pe suprafața limfocitelor T modificat prin tehnici de biotehnologie pentru a recunoaște mai bine proteine specifice de pe suprafața celulelor canceroase.
Din moment ce antigenele de la nivelul celulelor canceroase sunt diferite de la un tip de neoplasm la altul, fiecare CAR este fabricat pentru un anumit antigen. De exemplu, în anumite tipuri de leucemii sau limfoame la nivelul celulelor maligne se află un antigen numit CD-19. Terapiile CAR create pentru aceste tipuri de neoplazii vor funcționa doar dacă celulele canceroase vor exprima CD-19.
Primele 2 terapii CAR-T au primit deja aprobare. În august 2017 Novartis a fost prima companie care a primit aprobarea pentru Kymriah, terapie CAR-T pentru leucemia limfocitară acută cu precursori ai limfocitelor B. În octombrie 2017, Yescarta (axicabtagene ciloleucel), produsă de Gilead Sciences, care a preluat Kite Pharma, a fost aprobată de FDA.
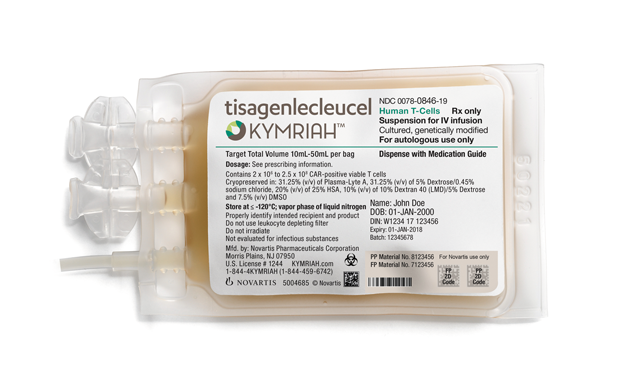
Peste 240 de studii clinice care examinează terapiile CAR-T sunt derulate în prezent. Aceste studii demonstrează rate de remisiune impresionante, de până la 94% pentru mai multe tipuri de cancere. Ceea ce este și mai important este că majoritatea studiilor privitoare la CAR-T recrutează pacienți care nu au răspuns la alt tratament disponibil.
TCRs
O altă imunoterapie ce implică celulele T este T-cell receptors (TCRs). Similar receptorilor folosiți în CAR, TCR sunt proteine care determină limfocitele T să recunoască celule canceroase și să le distrugă. Diferența dintre cele două terapii este că TCR pot recunoaște proteine tumorale specifice din interiorul celulelor, nu doar proteine exprimate pe suprafață, cum este cazul CAR-T.
În prezent nu există pe piață acest tratament. Gilead Sciences și Juno Therapeutics derulează, însă, câteva studii în fază incipientă în acest sens.
Epigenetica
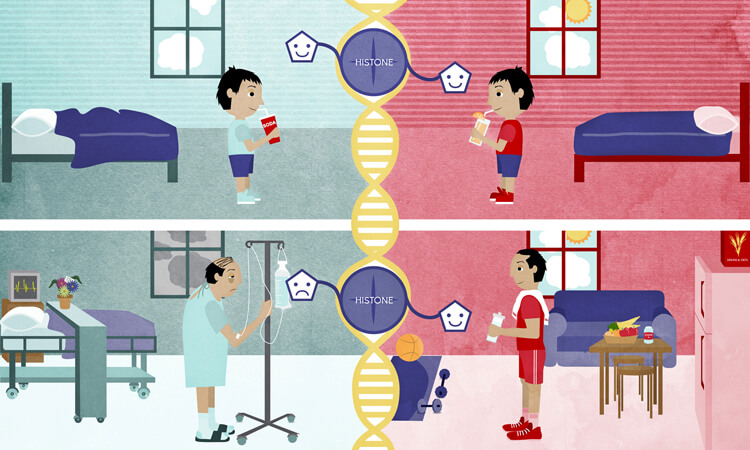
Prin epigenetică se înțelege orice proces care alterează activitatea genelor fără a schimba secvențe din ADN și determină modificări ce pot fi transmise și la generațiile următoare. De exemplu, țigările conțin peste 7000 de substanțe toxice care pot perturba activitatea anumitor gene și declanșa cancerul pulmonar. Cu alte cuvinte, epigenetica presupune studiul studiul factorilor externi, de mediu care pot induce modificări la nivel genetic, ce pot fi punctul de start pentru boli precum cancerul și afecțiunile autoimune.
Epizyme este o companie care adoptă această perspectivă în lupta împotriva cancerului și dezvoltă un produs, tazemetostat, care se află în prezent într-un studiu de fază 2 și are ca ținte tumori solide precum mezoteliomul – un tip ce cancer cauzat frecvent de expunerea la azbest. În 2015, Gilead Sciencies a cumpărat Epitherapeutics, o firmă daneză, pentru a studia fenomenele legate de epigenetică în cancer, însă proiectele sunt în stadii preclinice.
Articole similare:
- Terapiile țintite și imunoterapia, noile standarde în tratarea cancerului pulmonar avansat, potrivit Ghidului ASCO 2017
- #ESMO17. Prima biopsie lichidă care poate selecta pacienții ce răspund cel mai bine la imunoterapie
- Analiză ASCO: Utilizarea imunoterapiilor pentru tratamentul cancerului pulmonar ar putea salva 250.000 de ani de viață

