Creșterea supraviețuirii pacienților oncologici din România: noi dovezi care susțin cost-eficiența diagnosticului de precizie și imunoterapiilor pentru cancer
Evenimentul „Consolidarea rezilienței sistemului de sănătate: îmbunătățirea supraviețuirii în cancer bazată pe dovezi”, organizat pe 20 iunie, la Biblioteca Carol I, de Centrul pentru Inovație în Medicină și MSD România, a fost dedicat generării de dovezi pentru implementarea unor politici publice eficiente în domeniul oncologiei din România și a fost împărțit în două sesiuni:
- „Finanțarea controlului cancerului: provocări și strategii”
- „Creșterea supraviețuirii în cancerul pulmonar. Politici publice pentru accesul rapid la tratament”
În contextul lansării Planului Național de Control al Cancerului, în ianuarie 2022, și al transformării acestuia într-o lege a cancerului, generarea de dovezi pentru faza de implementare a PNCC, particularizate pentru situația României, este esențială. Evenimentul a adus împreună reprezentanți ai autorităților și ai societății profesionale și academice, precum și reprezentanți ai societății civile.
„Știm cu toții cât de mult a pierdut România în lupta cu cancerul pe perioada pandemiei Covid-19. Decalajele deja existente s-au mărit. Planul Național de Luptă împotriva Cancerului, promulgarea legii privind Ziua Supraviețuitorului de Cancer și noile inițiative legislative, precum dreptul de a fi uitat și medicina personalizată, marchează în România un moment cu totul special în lupta împotriva cancerului. (…) Planul Național de Redresare și Reziliență, împreună cu toate programele care aduc fonduri pe alte axe, fie europene, fie internaționale, reprezintă punctul maxim de oportunitate pentru că ne oferă resursele atât de necesare pentru a crește capacitatea de screening și diagnosticare precoce”, Conf. Dr. Diana Loreta Păun, Consilier Prezidențial.

Au fost prezentate rezultatele a două studii – proiecte de cercetare care se adaugă unor inițiative similare, fiind rezultatul direcției strategice a MSD România de a susține, în parteneriat cu organizații și instituții prestigioase, cercetări, studii și analize ce furnizează evidențe utile pentru fundamentarea politicilor de control al cancerului în România, inclusiv privind accesul pacienților la imunoterapii.
„Planul Național de Combatere a Cancerului este o necesitate și reprezintă transpunerea, într-o oarecare măsură, a Planului European de Combatere a Cancerului în România. (…) Cred că doi dintre pilonii cei mai importanți ai PNCC sunt reprezentați de traseul standardizat al pacientului și medicina personalizată. Ministerul Sănătății este cel care trebuie să intervină de acum înainte și să aplice normele formulate, dincolo de parcursul legislativ – proiectul de lege este depus la Senat și se află în procedură de urgență. Urmează să ajungă la Camera Deputaților, care are puterea decizională. Sperăm că în această toamnă să avem legea cancerului aprobată și să începem implementarea”, a declarat Dr. Nelu Tătaru, Președinte Comisia pentru sănătate şi familie din Camera Deputaților.
Prima sesiune: rezultatele Analizei „Health Impact Projection (HIP) in Romania”
Multiple imunoterapii anti PD-1/PD-L1 s-au dovedit eficiente în ultimii ani și sunt aprobate la nivel global, cum ar fi pembrolizumab, durvalumab, avelumab, nivolumab, atezolizumab. Unele dintre acestea reprezintă standarde de tratament în multiple indicații, precum melanom sau cancer pulmonar non-microcelular.
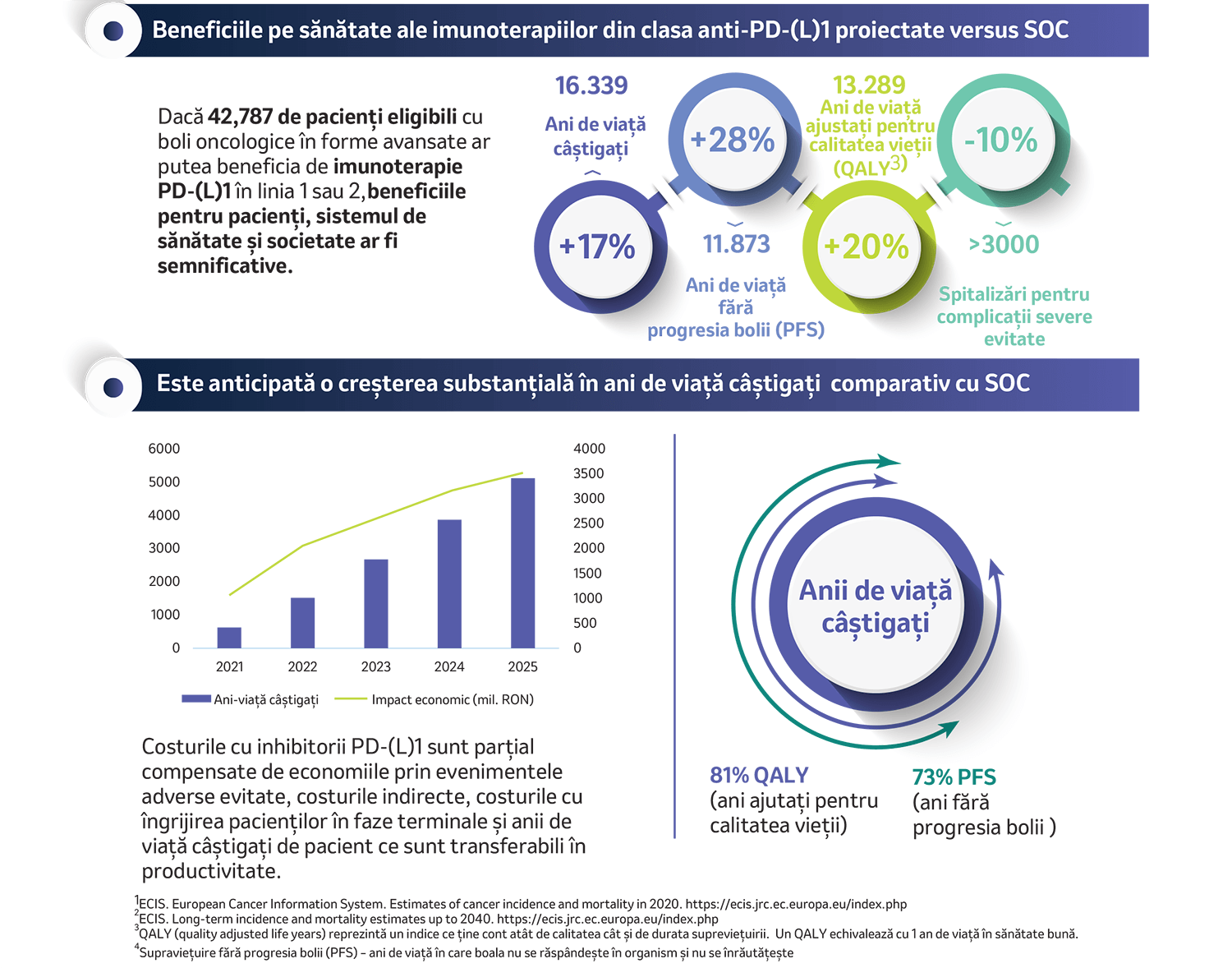
Accesul unui număr de aproape 43,000 de pacienți eligibili cu boli oncologice în forme avansate la imunoterapii PD-(L)1 ar putea determina, în perioada 2021-2025, un beneficiu de peste 16,000 de ani de viață câștigați. Acest beneficiu estimat echivalează cu o supraviețuire cu 17% mai mare decât cea oferită de terapiile standard (SOC), în linia 1 sau 2, pentru 11 tipuri de cancer.
În plus, 73% din acest câștig pentru sănătate ar fi în ani de viață fără semne de progresie a bolii (PFS), iar 81% din beneficiul proiectat ar fi în ani de viață ajustați pentru calitatea vieții (QALY) – quality adjusted life years, un indice ce ține cont atât de calitatea, cât și de durata supraviețuirii. Un QALY echivalează cu 1 an de viață în stare bună de sănătate. Totodată, s-ar reduce cu 10% spitalizările potențial necesare pentru complicații severe, degrevând pacienții și sistemul de spitalicesc cu peste 3.000 de internări.
În scenariul modelat în HIP pentru 2021, impactul bugetar suplimentar adus de folosirea imunoterapiei anti-PD-(L)1 se ridică la doar 1,72% din totalul cheltuielilor cu sănătatea și la 31,5% din cheltuielile cu medicamentele oncologice.
„Rezultatele pozitive ale acestor studii arată beneficiile pe care imunoterapiile din clasa anti-PD-(L)1 le pot avea pentru pacienții cu forme avansate de boală care în urmă cu doar câțiva ani aveau un prognostic foarte rezervat. Investițiile în creșterea accesului la imunoterapii aduc însă nu doar prelungirea vieții acestor pacienți, ci o viață mai lungă și de calitate. Pe măsură ce acestea își demonstrează eficacitatea și în tratarea formelor precoce de cancer, beneficiile anticipate vor fi mai mari. Având astăzi la îndemână aceste terapii inovatoare, putem spera că poate fi transformat cancerul într-o boală cronică”, a declarat Ana Dodea, Policy & Market Director, MSD România.
Adaptarea HIP pentru România a fost implementată de Adelphi Values. Acest model a fost deja adoptat în peste 40 de țări, inclusiv țări europene, putând fi un instrument versatil ce poate proiecta rezultatele potențiale în diverse scenarii de lucru. Scopul analizei HIP este de a informa strategiile și alocările bugetare în tratamentul cancerului prin măsurarea valorii și impactului asupra sănătății a utilizării terapiilor inovatoare, precum cele anti-PD-L1, în locul celor clasice. De asemenea, a fost măsurat impactul bugetar al creșterii progresive a accesului pacienților oncologici la imunoterapie în România.
A doua sesiune: rezultatele studiului „Diagnosticat, dar netratat: Cum poate fi îmbunătățit accesul pacientului la tratamentul avansat NSCLC în Europa”
Cel de-al doilea proiect de cercetare prezentat, la rândul lui o premieră la nivel european, s-a concentrat pe inegalitățile în accesul la tratament al pacienților cu cancer pulmonar non-microcelular (NSCLC) în 12 țări din Europa și a fost realizat de Institute for Health Economics (IHE din Suedia) cu sprijinul MSD România. Recomandările formulate:
- Stabilirea unui traseu clar și rapid al pacientului cu NSCLC în sistemul de sănătate
- Creșterea numărului de centre care pot efectua analize moleculare avansate pentru diagnostic și monitorizare
- Îmbunătățirea colaborării între centre și specialiști
- Practicile de diagnosticare trebuie îmbunătățite la niveluri multiple: elaborarea unor ghiduri de testare de către CNAS, rambursarea testării moleculare, utilizarea testării comprehensive a biomarkerilor ca standard în practica clinică (utilizând tehnologia NGS, în locul testării fiecărui biomarker pe rând)
- Alinierea ghidurilor naționale de tratament la ghidurile ESMO
- Facilitarea accesului la studii clinice
- Facilitarea educației medicale continue, precum și îmbunătățirea atitudinilor și percepțiilor pacienților/cetățenilor cu privire la tratament
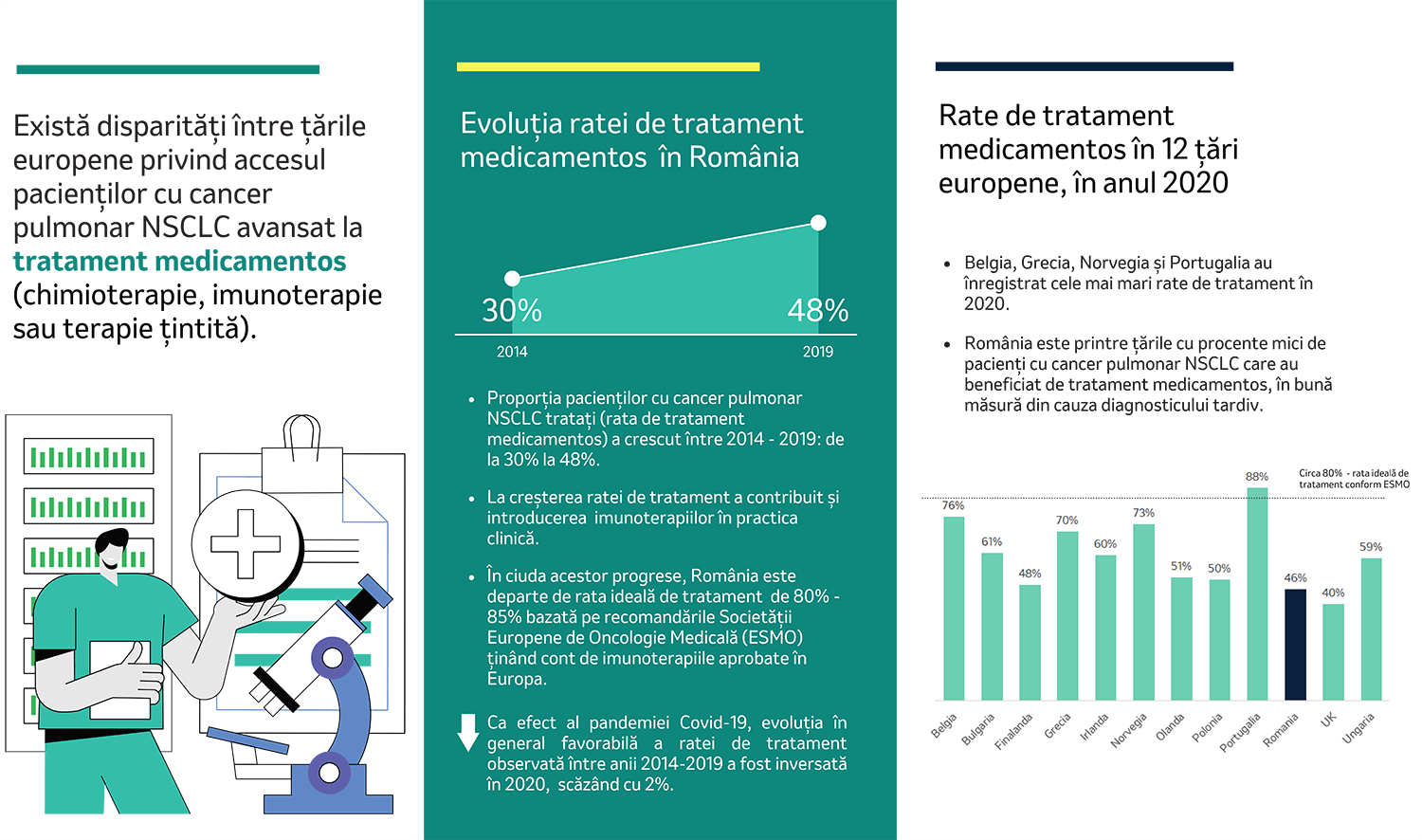
Rezultatele studiului arată că procentul pacienților cu cancer pulmonar NSCLC tratați în România a crescut de la 34% (2015-2017) la 48% în 2019 și a scăzut la 46% în 2020. Totuși, rata de tratament este sub ratele altor țări europene și substanțial inferioară ratei ideale de tratament (de circa 80%), care ar putea ar fi atinsă dacă toți pacienții eligibili ar fi tratați conform recomandărilor Societății Europene de Oncologie Medicală (ESMO), care se actualizează anual. Rata suboptimală de tratament din România este în mare măsură determinată de traseul fragmentat al pacientului ce contribuie la un diagnostic întârziat.
În cei 4 ani de la rambursarea în România a imunoterapiei pentru tratamentul cancerului pulmonar non-microcelular, procentul pacienților tratați cu imunoterapie a crescut progresiv până la 17% în 2020. Acest procent ar putea fi îmbunătățit încât să se ajungă la circa 47% pacienți NSCLC tratați cu imunoterapie, dacă s-ar ține cont integral de recomandările ESMO privind imunoterapiile anti-PD-(L)1 aprobate pe plan european.
Povara cancerului pulmonar se reflectă în cele aproximativ 12,000 de cazuri noi și 10,000 de decese înregistrate anual în România, circa 85% din această povară fiind dată de cancerul pulmonar non-microcelular. În România, NSCLC afectează într-o mai mare măsură persoanele de vârstă activă decât la nivel european, rata mortalității premature (41% dintre cei sub 65 de ani) este mai mare față de media la nivelul UE 27 (30%), iar rata de supraviețuire la 5 ani este de 11% față de 15% media europeană.
„Planul Național pentru Combaterea Cancerului prevede optimizarea traseului pacientului cu cancer pulmonar prin definirea unui timp optim obligatoriu pentru formularea diagnosticului complet și precis, înainte de inițierea tratamentului, precum și prin prevederile referitoare la implementarea medicinei personalizate în managementul cancerului pulmonar, în general. Aceste prevederi sunt aliniate cu bunele practici care există deja de ani buni în sistemele de sănătate din Uniunea Europeană și, odată cu implementarea lor, pacienții români vor avea un acces îmbunătățit la inovația exponențială din cancerul pulmonar non-microcelular”, a declarat Dr. Marius Geantă, Președinte Centrul pentru Inovație în Medicină.
Citește și:
- Raport The Economist Intelligence Unit: România are nevoie de un Plan Național de Control al Cancerului Pulmonar
- Cancerul pulmonar: cum poate fi scurtat traseul pacientului în sistemul de sănătate, de la primele simptome la accesul la tratament?

