#EADV2019. INTERVIU. Dr. Melinda Gooderham: „Mulți pacienți cu psoriazis nu știu că o remisiune completă a leziunilor cutanate este posibilă astăzi”
3% din populația lumii suferă de psoriazis. Psoriazisul a fost recunoscut de Organizația Mondială a Sănătății drept una dintre bolile asociate cu o povară globală foarte mare, cu un impact puternic asupra calității vieții. Datorită apariției noilor generații de medicamente biologice, cu acțiune țintită asupra unor citokine cheie implicate în mecanismele bolii, atingerea unei remisiuni cutanate complete este un obiectiv realist pentru aproape toți pacienții.
În cadrul unei conferințe organizate cu ocazia Congresului Societății Europene de Dermatologie (EADV2019) a fost prezentată perspectiva medicului dermatolog cu experiență în prescrierea acestor terapii, reprezentat de Dr. Melinda Gooderham, de la SKiN Centre for Dermatology, Petersborough, Ontario, Canada.
Dr. Gooderham a discutat despre modul în care s-au schimbat strategiile terapeutice în psoriazis, despre valoarea noilor medicamentelor biologice și care trebuie să fie obiectivele în prezent. Aceasta a explicat, într-un interviu acordat pentru Raportuldegardă, beneficiile aduse de noile tipuri de terapii, pornind de la propria experiență:
„În clinica în care lucrez le trimitem pacienților notificări legate de programările la care trebuie să ajungă. Am avut cazuri în care pacientul vine la mine și îmi spune că a uitat că are psoriazis până nu a primit apelul. Acum își trăiește viața normal” – Dr. Gooderham

„Trebuie să avem în vedere tabloul complet al pacientului a cărui viață se schimbă. Scopul e să obținem un clearance complet și să le redăm pacienților șansa la o viață normală. Noile medicamente îmbunătățesc și calitatea vieții dermatologului. Pacienții sunt controlați mai bine, nu mai vin pentru multe programări, nu mai prezintă pusee frecvente. Poți avea mai mult timp astfel pentru a consulta alți pacienți cu alte probleme. Nu mai trebuie să cer multe analize în fiecare lună și să petrec ore întregi verificând tratamentul cu metotrexat sau ciclosporină. Pacienții nu mai vin la urgențe pentru o infecție din cauza tratamentului, nu mai fac penumonie, de exemplu. Este mai simplu pentru pacient este mai simplu pentru medic. Aceste medicamente poate costă mai mult, dar în final avantajele sunt mai mari”.
Conform ghidurilor europene, pacienții care prezintă leziuni pe mai puțin de 10% din suprafața corporală sunt încadrați în forma ușoară de boală. Pacienții care au afectare cutanată de peste 10% se încadrează în formeze moderate sau severe. Cu toate acestea, Dr. Gooderham atrage atenția asupra interpretării corecte a ghidurilor și individualizarea abordării pentru fiecare pacient, astfel încât calitatea vieții acestuia să fie pe primul loc:
„Dacă un pacient are psoriazis doar pe mâini, adică 2% din suprafața corpului dar boala e așa gravă încâtă pacientul nu poate să lucreze, nu aș considera boala într-o formă ușoară pentru că îi afectează capacitatea de a funcționa. Mereu atrag atenția că trebuie luate în considerare și alte elemente, nu doar de a folosi suprafața corporală ca reper, sunt mulți alți factori de luat în considerare”
Noile terapii biologice – mai eficiente și mai sigure
Disponibilitatea tratamentelor biologice cu mecanisme de acțiune țintită a transformat radical controlul psoriazisului.
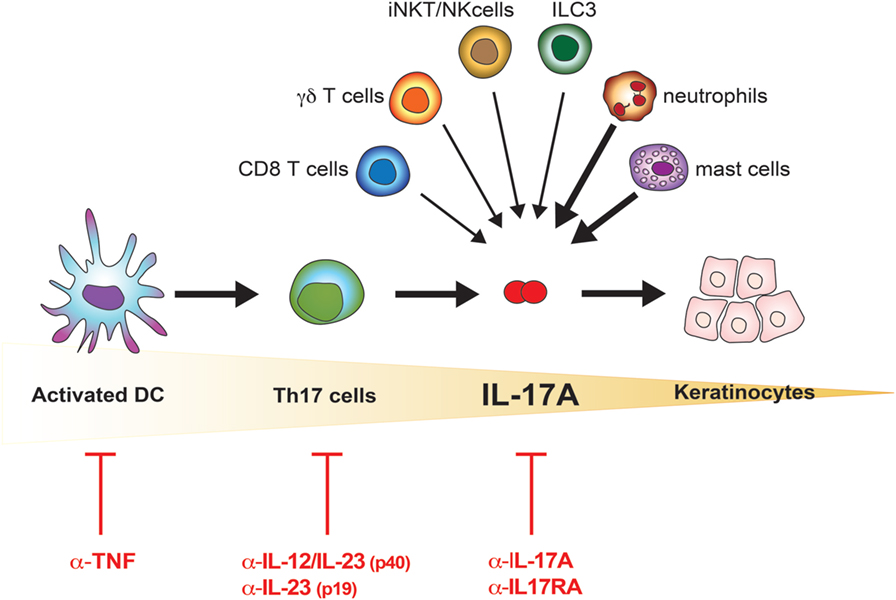
Psoriazisul este o boală inflamatorie cronică, în care sunt implicate mecanisme patogenice complexe. Interacțiunea dintre factorii genetici, de mediu, precum și componente ale imunității înnăscute și dobândite, conduc la proliferarea anormală a keratinocitelor și apariția leziunilor psoriazice.
Metotrexatul și ciclosporina reprezintă unele dintre primele terapii folosite pentru controlul psoriazisului. Deși acestea funcționează la unii pacienți, determină efecte adverse, toxicități de organ. Terapiile biologice, în schimb, se adresează doar componentei sistemului imun care funcționează anormal în psorizis și nu determină o imunosupresie așa puternică.
Introducerea primelor medicamente biologice în anii 2000, agenții anti-TNF au adus schimbări majore. Acestea funcționează, însă, prin blocarea mai multor citokine. Pe măsură ce mecanismele bolii au început să fie înțelese mai bine au apărut noi clase de anticorpi monoclonali, cu acțiuni țintite asupra unor citokine specifice – anti IL17 (ixekizumab, secukinumab), anti IL23 (tildrakizumab, risankizumab).
IL-23 reprezintă probabil una dintre cele mai importante citokine implicate în procesul inflamator care conduce la apariția psoriazisului. Studiile realizate până în prezent, precum și analizele comparative prezentate în cadrul conferinței sugerează că inhibitorii IL-23, precum risankizumab, sunt eficienți în timp, intervalele dintre tratamente sunt mai lungi, iar tratamentul s-a dovedit sigur până acum. Cu timpul este posibil ca această clasă să devină tratament de primă linie. Cu toate acestea, alegerea tratamentului trebuie întotdeauna individualizată, în funcție de particularitățile pacientului.
Dr. Gooderham a comentat asupra și profilul de siguranță al noilor tipuri de medicamente biologice pentru psoriazis:
”Există această concepție greșită conform căreia un medicament dacă e mai puternic în mod cert nu e sigur. Adevărul este că medicamentele au devenit nu doar mai eficiente, dar și mai sigure. Primele blocau mai multe componente ale răspunsului imun întâlnit în psoriazis. Agenții anti TNF aveau reacții adverse precum reactivarea unor infecții. Cu noii agenți țintiți nu mai apar aceste reacții adverse”
Psoriasis Area Severity Index (PASI) este un scor folosit pentru exprimarea severității psoriazisului și reflectă atât suprafața corporală afectată cât și caracteristicile leziunilor. Cu ajutorul noilor medicamente jumătate dintre pacienți pot ajunge la PASI 100, conform studiilor prezentate în cadrul conferinței.
„Nu mă bucur de un scor PASI75. Pacienții se simt mai bine când ating acest scor, dar nu au o viață normală. Când mă întâlnesc prima dată cu un pacient, acesta nu îmi spune tot ce îl deranjează. Dar după ce obținem un clearance complet, atunci îmi împărtășește povestea. Nu e suficientă o țintă de 90%. Persoana cu clearance de 100% este cea care uită că are o programare” – Dr. Gooderham
Mulți pacienți nu știu că un clearance complet e posibil
Deși ghidurile s-au actualizat și atingerea unui clearance complet este posibilă cu ajutorul noilor măsuri terapeutice, schimbările nu se regăsesc și în practica medicală, iar informarea pacienților este, adesea, insuficientă. Pe de o parte, mulți pacienți primesc tratamentul nepotrivit pentru perioade lungi de timp. De asemenea, pacienții nu comunică adevăratul impact al bolii și nici nu înțeleg efectele adverse ale noilor tratamente. Medicii, pe de altă parte, intervin uneori doar atunci când pacientul își exprimă îngrijorarea cu privire la boală. Medicii și pacienții trebuie să colaboreze, astfel încât pacienții să înțeleagă care sunt obiectivele posibile.
Perspectiva pacientului
Celia Marin este președintele asociației de pacienți Psoriasis En Red și membru FFPaciente și a explicat în cadrul simpozionului modul în care a perceput schimbările din ultimii ani în ceea ce privește controlul psoriazisului.

„La început nu am avut multe informații despre boală. Următorul pas e să cauți pe internet, unde descoperi informații îngrozitoare care stârnesc emoții. Am petrecut mulți ani încercând să lupt cu boala. Mi-am oprit studiile, activitățile de zi cu zi nu mai erau la fel pentru că aveam și afectare articulară și nu puteam să mă mișc. Așa a început o etapă sumbră din viața mea. Și nimeni nu mă ajuta să depășesc povara psihologică a bolii”
Deși în ceea ce privește înțelegerea bolii și opțiunile terapeutice se înregistrează progrese, stigmatizarea reprezintă în continuare o provocare. Momentul în care a decis să vorbească despre povara bolii și să o înfrunte a reprezentat un moment de referință pentru Celia Marin:
„La doi ani de când m-am întors la serviciu am început să vorbesc despre această experiență. Am descoperit că și unul dintre colegii mei avea psoriazis. Niciunul nu vorbea despre psoriazis până atunci. Adesea ne simțim vinovați. Am realizat că am oprit toate activitățile – nu am mai mers la sală, la plajă, am pierdut multe oportunități. M-am simțit afectată și fizic și psihic”
„Însă poți să controlezi boala, să ai o familie, o slujbă. Când decizi să schimbi asta mergi la medic și îi ceri mai multe informații, astfel descoperi care e impactul bolii și cum poți să o controlezi. Am trăit 23 de ani cu psoriazis. Am doi copii, am decis că această oportunitate nu o voi pierde în fața bolii. Astfel, am petrecut 5 ani fără tratament din cauza sarcinii. Sunt mândră că am făcut asta deși au fost 5 ani foarte dificili”
Comunicarea cu medicul și stabilirea unui obiectiv comun a reprezentat o altă prioritate pentru Celia Marin:
„Am discutat deschis cu medicul, am luat decizii împreună. Nu mulți oameni pot face asta. Am mers cu copiii la piscină după 15 ani, iar asta a fost incredibil pentru mine. Nimeni nu m-a judecat. Am început să mă reintegrez la serviciu, să pot ajuta alți pacienți. Acum pot să fac tot ceea ce alți oameni au făcut pentru mine”
„Experiența pacientului e una diferită, e personală. Vreau să încurajez mereu perspectiva pacientului”
Citește și
- #EADV2019. Pacienții cu psoriazis sever prezintă forme mai grave de steatoză hepatică non-alcoolică
- Risankizumab a fost aprobat în UE pentru tratamentul formelor moderat-severe de psoriazis în plăci

