#ESCCongress. Prelungirea tratamentului anticoagulant oral după externare reduce trombozele non-fatale, dar nu are impact asupra trombozelor fatale
Utilizarea de anticoagulante orale timp de 45 de zile post-externare din spital determină scăderea ratei trombozelor simptomatice non-fatale, fără impact semnificativ asupra evenimentelor trombotice fatale. Aceste rezultate au fost înregistrate în studiul MARINER prezentat în cadrul ediției 2018 a Congresului European de Cardiologie și publicat în The New England Journal of Medicine.
“Anticoagulantele previn formarea cheagurilor de sânge la pacienți pe durata spitalizării. Cu toate acestea, riscul de tromboze se extinde și după această perioadă. Rezultatele noastre sugerează că putem oferi protecție ulterioară pacienților cu risc de evenimente trombotice non-fatale, fără creșterea riscului de sângerare masivă, prin prescrierea de anticoagulante orale și după externare. Acest studiu are potențialul de a reduce povara episoadelor non-fatale de tromboză la o proporție semnificativă de pacienți”, a declarat autorul studiului, Prof. Alex Spyropoulos, Donald and Barbara Zucker School of Medicine at Hofstra/Northwell, New York, US.
Anticoagulantele sunt recomandate pentru prevenția formării cheagurilor de sânge (numită tromboprofilaxie) și pentru a reduce cu până la 50-60% riscul de tromboembolism venos la pacienții spitalizați. În conformitate cu ghidurile actuale, tratamentul este rareori continuat după momentul externării. Riscul de tromboembolism venos simptomatic, incluzând tromboza venoasă profundă (TVP) și tromboembolism pulmonar (TEP), persistă până la 6 săptămâni post-externare. Cu toate acestea, până acum, studiile extensive asupra tromboprofilaxiei au evidențiat fie sângerări majore excesive sau un beneficiu bazat în principal pe reducerea riscului de TVP asimptomatică. Studiul MARINER a fost elaborat pentru a optimiza profilul risc vs. beneficiu al profilaxiei extensive cu rivaroxaban după externare la pacienții cu risc.
Studiul MARINER a cercetat dacă prelungirea tromboprofilaxiei cu anticoagulant oral post-externare poate reduce riscul de tromboembolism venos (TEV) simptomatic și deces asociat cu TEV la pacienții cu risc trombotic conform scorului IMPROVE (International Medical Prevention Registry on Venous Thromboembolism). Studiul a înrolat 12.024 pacienți din 671 de centre medicale din 36 de țări. Lotul a fost compus din pacienți de peste 40 de ani, cu factori de risc pentru TEV, care fuseseră spitalizați pentru un eveniment medical acut (40% pentru insuficiență cardiacă, 27% insuficiență respiratorie, 17% infecție, 14% accident vascular cerebral ischemic și 2% pentru boală inflamatorie). Subiecților le-a fost administrat în mod randomizat, dublu-orb, rivaroxaban (10 mg, respectiv 7.5 mg în cazul pacienților cu afectarea funcției renale) și placebo, în momentul externării din spital.
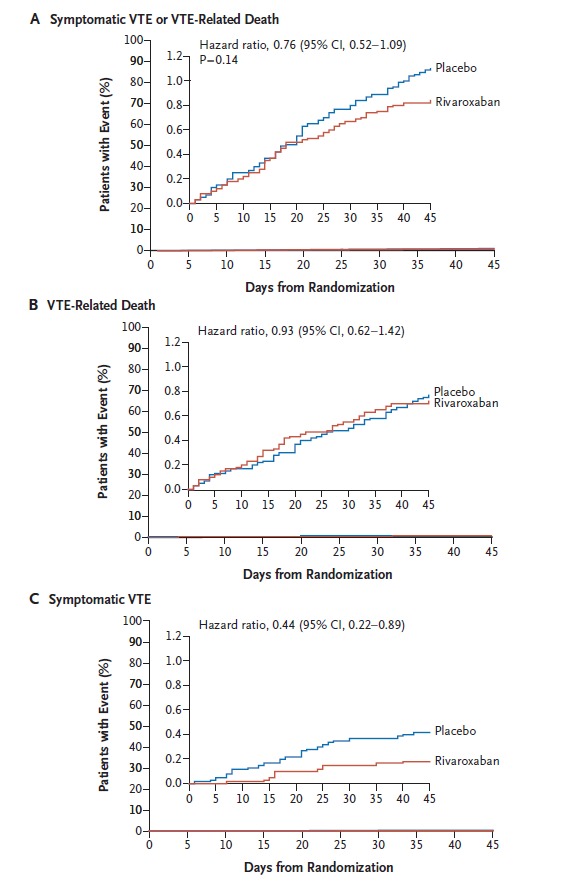
Eficacitatea tratamentului anticoagulant a fost evaluată prin urmărirea evenimentelor simptomatice de TEV și a deceselor determinate de TEV. Principalul criteriu de siguranță evaluat a fost sângerarea masivă. Rezultatele studiului au fost următoarele:
- Cumulativ, 0.83% dintre pacienții tratați cu rivaroxaban au înregistrat TEV simptomatic sau deces legat de TEV, comparativ cu 1.1% în cazul placebo;
- În momentul evaluării numai a TEV simptomatic (TVP sau TEP non-fatal), s-au înregistrat 0.18% cazuri la cei care au primit rivaroxaban, față de 0.42% în cazul placebo;
- 1.3% din subiecții la care s-a administrat rivaroxaban au prezentat episod de TEV simptomatic și mortalitate de cauze generale, spre deosebire de 1.78% în cazul placebo;
- Sângerarea majoră s-a produs la 0.28% din pacienții tratați cu rivaroxaban, comparativ cu 0.15% din cei care au primit placebo. Sângerările masive și cele fatale au fost într-un număr foarte redus, fără diferențe semnificative între cele două grupuri.
Sursa foto: NEJM
Pacienții internați pentru un eveniment medical acut, precum insuficiență cardiacă, insuficiență respiratorie, AVC, boală infecțioasă sau inflamatorie, prezintă risc crescut de eveniment trombotic. Scorurile de risc validate care includ factori adiționali, precum imoblitate prelungită, vârstă avansată > 60 de ani, cancer, internare pe secția de terapie intensivă, antecedente de tromboembolism venos, trombofilie sau nivel ridicat al D-dimerilor, ajută la identificarea pacienților la risc de a dezvolta tromboembolism venos simptomatic.
Citește și:
- #ESCCongress. O nouă definiție a infarctului miocardic. Există două tipuri, recunoscute în Clasificarea Internațională a Bolilor
- #ESCCongress. Nivelul ridicat de HDL sau colesterolul „bun” crește riscul de infarct miocardic la pacienții cardiovasculari

