#ESCCongress. Alegerea terapiei antitrombotice în funcție de profilul genetic, o strategie optimă pentru pacienții care au suferit o intervenție coronariană percutană
Alegerea unui antiagregant din categoria inhibitorilor de P2Y12 în funcție de rezultatele genotipării determină reducerea sângerărilor fără creșterea riscului trombotic la pacienții care au suferit un infarct miocardic cu supradenivelare de segment ST (STEMI), pentru care s-a efectuat o intervenție coronariană percutană (PCI) primară, cu montare de stent.
Acestea sunt principalele rezultate ale studiului POPular Genetics, prezentat în cadrul Congresului Societății Europene de Cardiologie, Paris 2019 și publicat în revista New England Journal of Medicine.
POPular Genetics este primul studiu randomizat care a investigat beneficiul genotipării în ghidarea alegerii inhibitorului de P2Y12 după intervenția coronariană percutană la pacienții cu STEMI.
Ghidurile Societății Europene de Cardiologie recomandă dublă terapie antiplachetară cu aspirină și un inhibitor de P2Y12 timp de un an. De primă intenție la pacienții cu STEMI este ticagrelorul sau prasugrelul, iar dacă acestea nu sunt disponibile sau în caz de contraindicații, se poate administra clopidogrel.
Deși ticagrelorul și prasugrelul sunt mai eficiente în prevenirea evenimentelor trombotice, riscul lor de a produce sângerare este mai mare în comparație cu clopidogrelul, această complicație fiind asociată cu mortalitatea. În multe state, clopidogrelul este utilizat la majoritatea pacienților deoarece este mai ieftin și mai simplu de dozat.
Clopidrogrelul este un pro-medicament, fiind convertit în forma sa activă metabolic de către enzima hepatică CYP2C19, componentă a citocromul P450, codificată de gena CYP2C19. Acesta conduce la blocarea ireversibilă a receptorului P2Y12 de la nivelul trombocitelor, inhibând astfel agregarea plachetară.
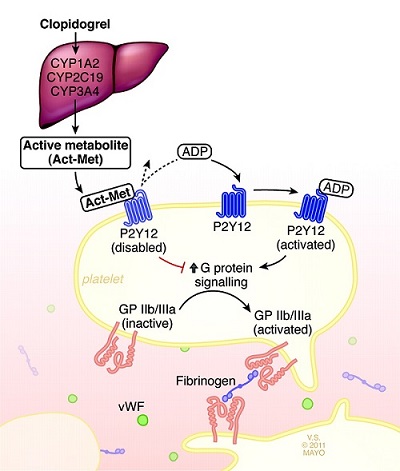
Variabilitatea genetică a indivizilor face ca metabolizarea acestui medicament sa fie diferită de la o persoană la alta.
Alela normală în populație este considerată CYP2C19*1, fiind asociată cu o activitate enzimatică normală. S-a demonstrat că persoanele la care se identifică variante genetice cu pierdere a funcției genei CYP2C19, în special purtători ai mutației CYP2C19*2 și CYP2C19*3, au o capacitate enzimatică insuficientă în metabolizarea clopidogrelului și un răspuns scăzut la terapia antiplachetară.
În Ghidul de Revascularizare al Societății Europene de Cardiologie și al Asociației Europene de Chirurgie Cardio-Toracică din anul 2018 (ESC/EACTS Myocardial revascularization, 2018) este menționează faptul că testarea genei CYP2C19 poate aduce informații referitoare la terapia antiplachetară optimă. Cu toate acestea, nu există niciun studiu care să demonstreze beneficiile clinice ale acestor testări și astfel testarea genetică nu poate fi recomandată de rutină, ci poate fi luată în considerare doar în cazuri selecționate.

„Testarea genetică nu se recomandă de rutină din moment ce nu s-a realizat niciodată un studiu randomizat care să arate beneficiile acesteia în comparație cu strategiile actuale”, a explicat Dr. Danny Claassens, prim autor al studiul POPular Genetics, de la Spitalul St. Antonius, Nieuwegein, Olanda.
Studiul a pornit de la ipoteza că testarea pentru mutațiile CYP2C19 *2 și *3 ar duce la un tratament personalizat pentru fiecare pacient, cu rezultate mai bune și un management mai bun al complicațiilor. Astfel, pacienții cu mutație CYP2C19*2 și *3 ar trebui tratați cu ticagrelor sau prasugrel, iar pacienții care nu sunt purtători ai uneia din cele două mutații (deci au genotip CYP2C19 *1/*1) pot fi tratați cu clopidogrel, cu o eficiență bună și cu un risc scăzut de sângerare.
Studiul POPular Genetics s-a desfășurat în 10 centre din Olanda, Belgia și Italia. Acesta a inclus un număr de 2.488 pacienți cu STEMI, la care s-a efectuat PCI primară și care au fost împărțiți randomizat în două grupuri de terapie: un grup tratat cu tratament standard și un grup de pacienți tratați în funcție de rezultatele genotipării. Grupul de tratament standard a primit, conform recomandărilor clasice, inhibitori de P2Y12, ticagrelor sau prasugrel pentru un an.
Pacienții cu genotip *1/*1 au primit tratament cu clopidogrel timp de un an, iar la cei cu mutația confirmată CYP2C19*2 sau CYP2C19*3 s-a ales terapia cu ticagrelor sau prasugrel.
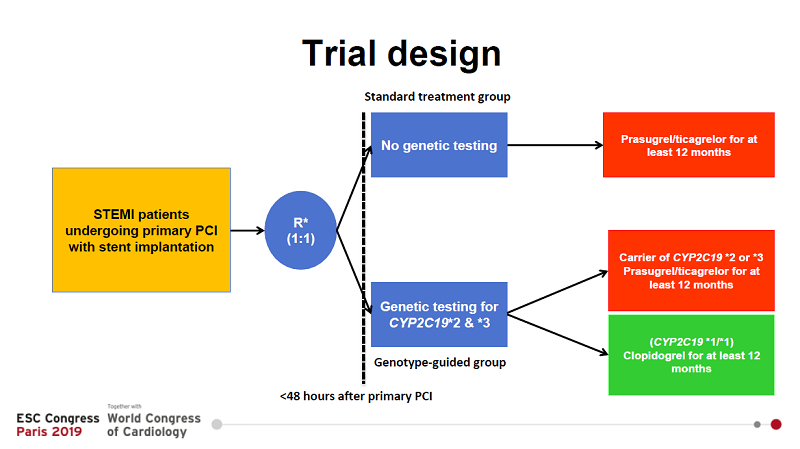
În cadrul celui de-al doilea grup, testarea genetică s-a efectuat cât mai devreme posibil după intervenția PCI, din sânge venos și rezultatele au venit în 1-2 zile sau dintr-o probă rapidă de salivă, cu rezultate într-o oră. Metoda a fost aleasă în funcție de dotările centrului medical.

Obiectivul principal a fost evaluarea riscului trombotic și a celui legat de sângerare, urmărind ca tratamentul ghidat de genotipare să nu fie inferior tratamentului standard. Aici s-au inclus toate cauzele de deces: infarct miocardic, tromboză de stent, accident vascular cerebral și sângerări masive, conform criteriilor PLATO (Platelet Inhibition and Pacient Outcomes), timp de un an.
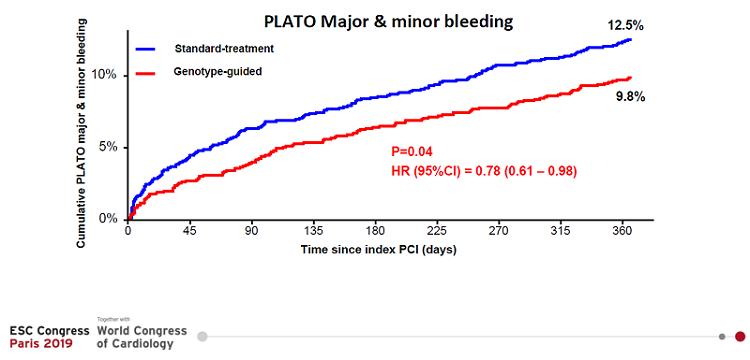
Un alt obiectiva fost urmărirea superiorității tratamentului ales în funcție de rezultatele genetice în ceea ce privește riscul de sângerări minore și majore. Pacienții tratați personalizat în funcție de genotip au avut un număr semnificativ mai redus de sângerări (9,8%) în comparație cu cei aflați în tratament antiagregant standard (12,5%).
S-a evaluat, de asemenea, un obiectiv secundar legat de riscul trombotic, ce a inclus mai multe componente – decesul de cauze cardiovasculare, infarctul miocardic, tromboza de stent și accidentul vascular cerebral. Rezultatele au arătat o rată de 2,7% pentru brațul ghidat de testarea genetică și de 3,3% pentru brațul cu tratament standard, fără diferențe semnificative între cele două grupuri.
„Acest studiu demonstrează că o strategie bazată pe genotiparea CYP2C19 în alegerea tratamentului antiagregant aduce beneficii la pacienții cu STEMI, cărora li s-a efectuat un PCI primar prin reducerea riscului de sângerare, fără a crește riscul de evenimente trombotice” – Dr. Claassens
Citește și:
- #ESCCongress: Care este tratamentul potrivit după un infarct miocardic: bypass-ul sau implantarea unui stent?
- „Câte vieți are inima ta?”: Rata mortalității cauzate de infarct în România este peste media europeană
- #ESCCongress. Sângerarea internă după un atac de cord poate ridica suspiciunea de cancer

