Raport IHE. Povara economică a cancerului: costurile directe au crescut cu 98% din 1995 până în 2018, în UE. România alocă cea mai mică sumă pe cap de locuitor
În 2016, 1 din 4 decese era atribuit cancerului, fapt care clasează boala pe al doilea loc în topul afecțiunilor care conduc la deces, pe primul loc situându-se bolile cardiovasculare.
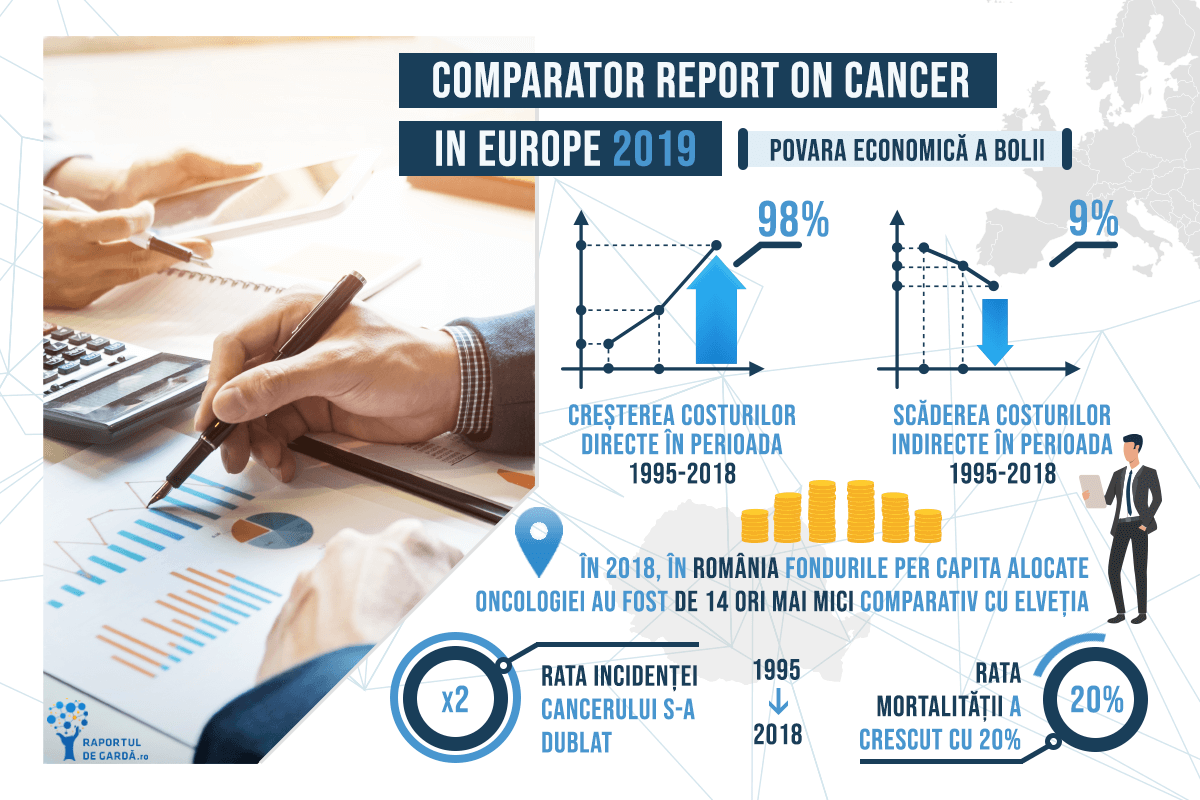
Din anul 1995 până în 2018, incidența cazurilor oncologice s-a dublat, iar mortalitatea a crescut cu peste 20%. Acești factori, alături de dezvoltarea tehnologiei și a noilor medicamente, reprezintă principalele elemente care au condus la creșterea substanțială a poverii economice asociată bolii.
Povara economică a cancerului implică două arii principale – costurile directe și cele indirecte. Pe parcursul celor 25 de ani luați în considerare în documentul Comparator Report on Cancer in Europe 2019, costurile directe asociate domeniului oncologic au crescut de la 52 miliarde de euro la 103 de miliarde de euro, iar cele indirecte au scăzut de la 77 de miliarde de euro la 70 de miliarde de euro.
În ceea ce privește fondurile alocate de România în 2018, pe cap de locuitor, în domeniul oncologic, acestea abia dacă au atins 70 de euro. Comparativ cu alte țări din Uniunea Europeană, este cea mai mică sumă înregistrată. La polul opus, Elveția, în același an, a alocat o sumă de 14 ori mai mare decât țara noastră.
Conform graficului de mai jos, până în anul 2005 costurile indirecte, asociate cu pierderea productivității forței de muncă din cauza morbidității sau a mortalității premature, depășeau costurile directe.
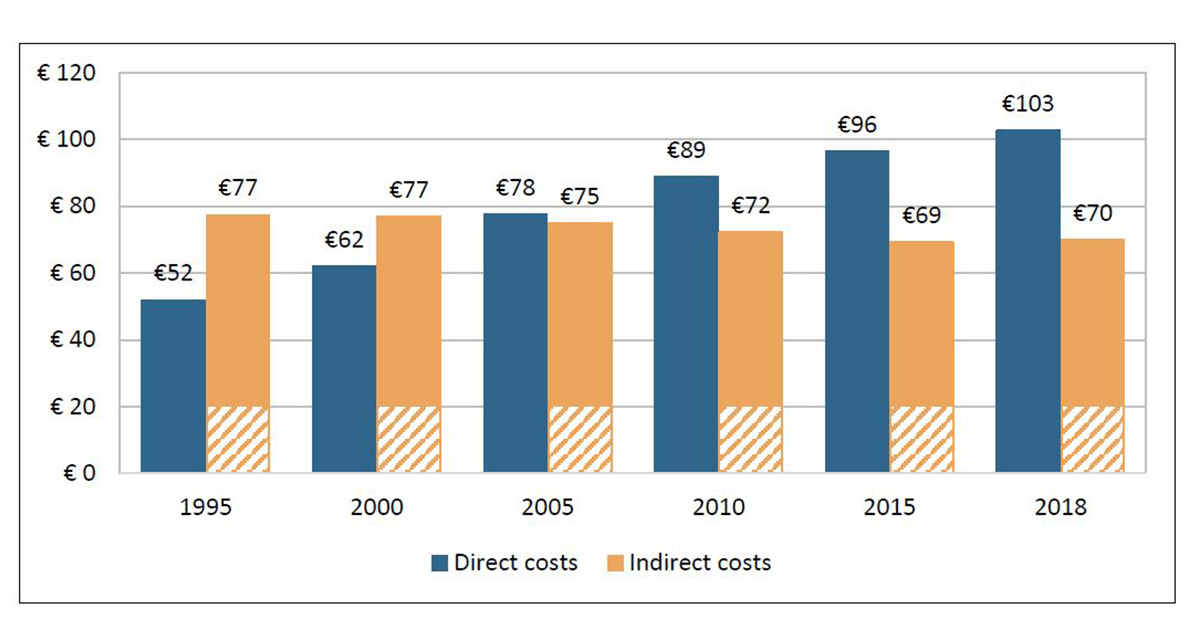
Odată cu trecerea timpului și cu dezvoltarea tehnologiei, a programelor de screening și de prevenție, a metodelor de diagnostic și tratament, precum și a noilor clase de medicamente anti-tumorale, valoarea costurilor directe a început să depășească treptat valoarea celor indirecte.
Din 1995 până în 2018 costurile directe au crescut cu un procent de 98%, fapt care poate fi pus pe seama dublării numărului de pacienți diagnosticați. Astfel, în anul 2018, costurile directe asociate cancerului atingeau valoarea de 103 miliarde de euro, iar cele indirecte 70 de miliarde de euro.
Majoritatea țărilor europene au urmat acest tipar în care valoarea costurilor directe o depășea treptat pe cea a costurilor indirecte. Totuși, în cazul țărilor precum Bulgaria, Croația, Letonia, Lituania și Portugalia nu a fost înregistrată o scădere substanțială în valoarea costurilor indirecte asociate oncologiei.
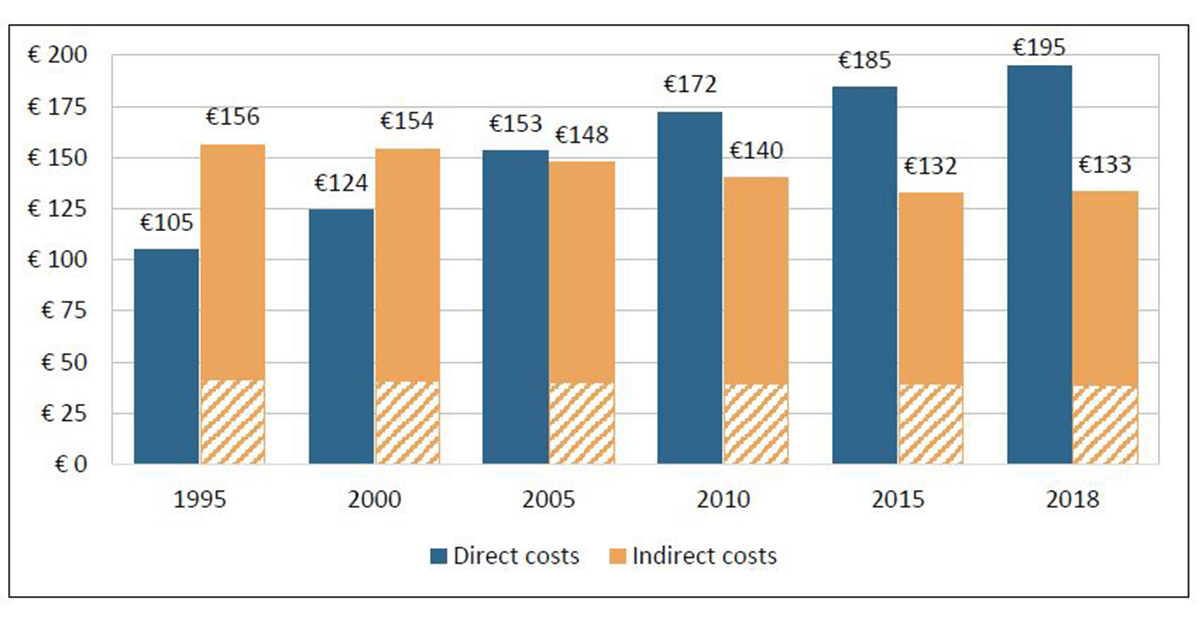
În ceea ce privește România, în 1995 valoarea costurilor directe per capita nici nu atingea 20 de euro, iar cea a costurilor indirecte era de aproximativ 50 de euro. 25 de ani mai târziu, valoarea costurilor indirecte nu a scăzut, însă cea a costurilor directe a crescut, reușind să atingă și ea pragul de 50 euro.
Povara economică a cancerului depinde foarte mult și de fiecare țară în parte. Spre exemplu, o țară bogată va investi mai mult în programe de screening și metode inovative de diagnostic și tratament, în timp ce o țară cu statut socioeconomic precar va manageria în altă manieră fondurile alocate domeniului oncologic.
Acest lucru este subliniat și de datele provenite din Comparator Report on Cancer in Europe 2019, unde se observă că țări precum Austria, Germania, Elveția și Franța investesc o valoare mai mare în domeniul oncologic comparativ cu țările de la granița estică a Europei.
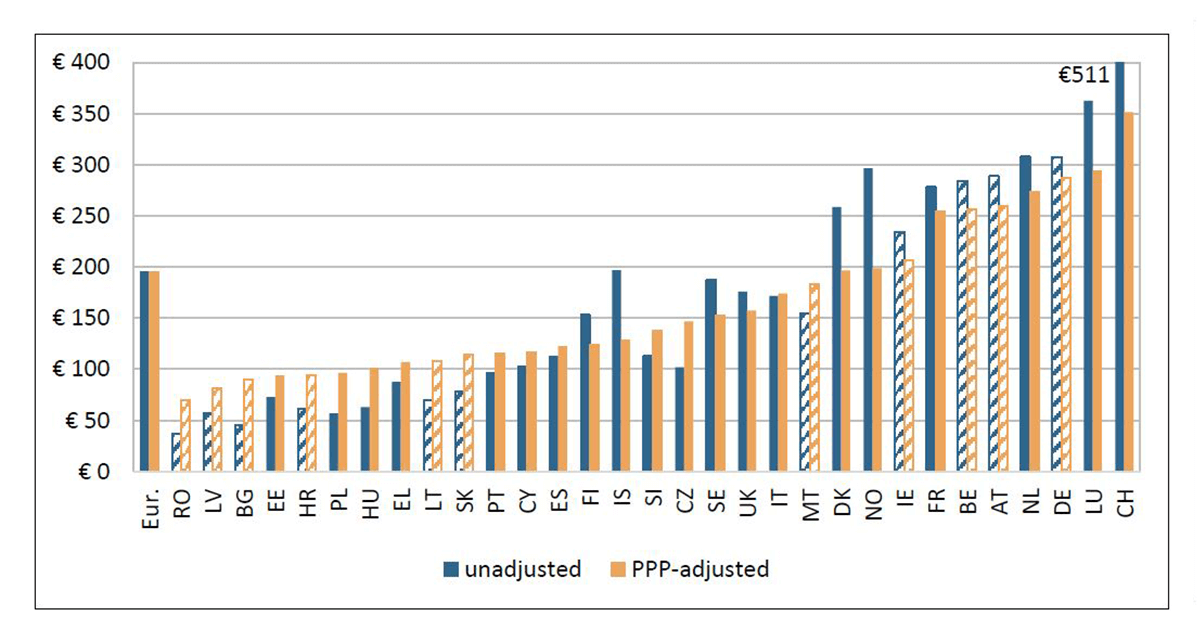
Spre exemplu, în 2018 în România, suma per capita cheltuită pentru totalitatea aspectelor care vizau cancerul a fost de 70 de euro, în timp ce în Elveția aceasta a atins valoarea de 511 euro.
Statisticile arată și faptul că țările bogate tind să aibă o rată de supraviețuire mai mare în lupta cu cancerul, comparativ cu țările cu nivel economic mai scăzut. Acest lucru este posibil datorită investirii fondurilor în tehnici și tratamente inovative.
Costuri directe
Costurile directe reprezintă componenta principală a poverii economice înregistrate în cazul cancerului, acestea însumând cea mai mare valoare. Majoritatea acestor costuri sunt acoperite de sistemul de sănătate, însă o parte din fonduri provin și din afara acestuia, spre exemplu de la serviciile de îngrijire socială.
Costurile directe se adresează resurselor consumate în domeniul oncologic, mai exact în programe de screening, în tehnici de diagnostic, în metode de prevenție precum și în tratamentul propriu-zis. Mai mult, acestea înglobează inclusiv tot ce ține de reabilitarea pacientului și îngrijirea sa non-formală (acasă, de către prieteni sau familie).
Principalele componente care alcătuiesc costurile directe:
- Tehnicile de imagistică (CT, RMN, PET-CT);
- Activitatea medicilor patologi, radiologi, chirurgi, oncologi, hematologi și a asistenților;
- Îngrijirea psiho-socială și reabilitarea pacientului;
- Screening-ul cancerului;
- Prevenția cancerului;
- Medicamentele;
- Campanii publice de conștientizare;
- Îngrijirea non-formală a pacientului.
Odată cu trecerea anilor, aceste componente și-au modificat ponderea în ceea ce privește valoarea totală a costurilor directe. Dacă în 2004 cea mai mare pondere o avea tratarea pacientului în spital, 10 ani mai târziu cel mai mare procentaj era deținut de vizitele în ambulator.
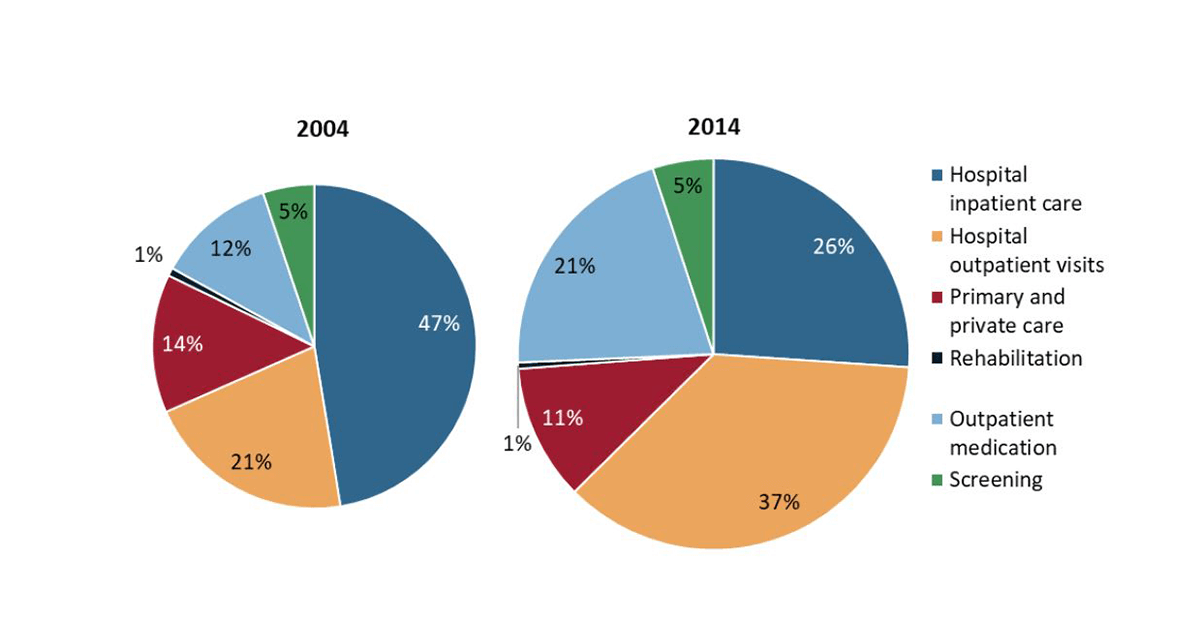
Numărul ridicat de diagnosticări (2.1 milioane în 1995, 3.1 milioane în 2018) crește costurile directe pentru diagnostic și tratament. De asemenea, și costurile medicamentelor s-au dublat din 2008 până în 2018 în Europa, fapt care a influențat direct valoarea totală a costurilor directe. Mai mult decât atât, odată cu inovarea tehnologică crește și valoarea costurilor directe.
Costuri indirecte
Costurile indirecte reprezintă cea de-a doua componentă a poverii economice asociate cancerului. Acestea provin din pierderea productivității pacientului odată cu diagnosticarea bolii. Încep să fie cuantificate în momentul în care persoana respectivă își pierde capacitatea de muncă sau când se înregistrează un deces prematur în rândul pacienților care încă lucrează.
Deși din 1995 și până în 2018 mortalitatea din cauza cancerului a crescut cu 20%, rata deceselor cauzate de această boală a scăzut în rândul persoanelor cu vârsta sub 65 de ani.

O abordare mai eficientă a bolii ar putea scădea numărul de decese în rândul persoanelor tinere și astfel să reducă pierderea productivității asociată cu decesul prematur.
Costurile indirecte asociate cancerului au scăzut pe perioada 1995-2018. Această scădere este generată de declinul ratei de mortalitate a pacienților tineri, capabili să lucreze, fapt care a redus pierderea productivității din motivul decesului prematur. Mai mult decât atât, în ciuda creșterii numărului de pacienți, lipsa productivității asociată cu morbiditatea a rămas stabilă.
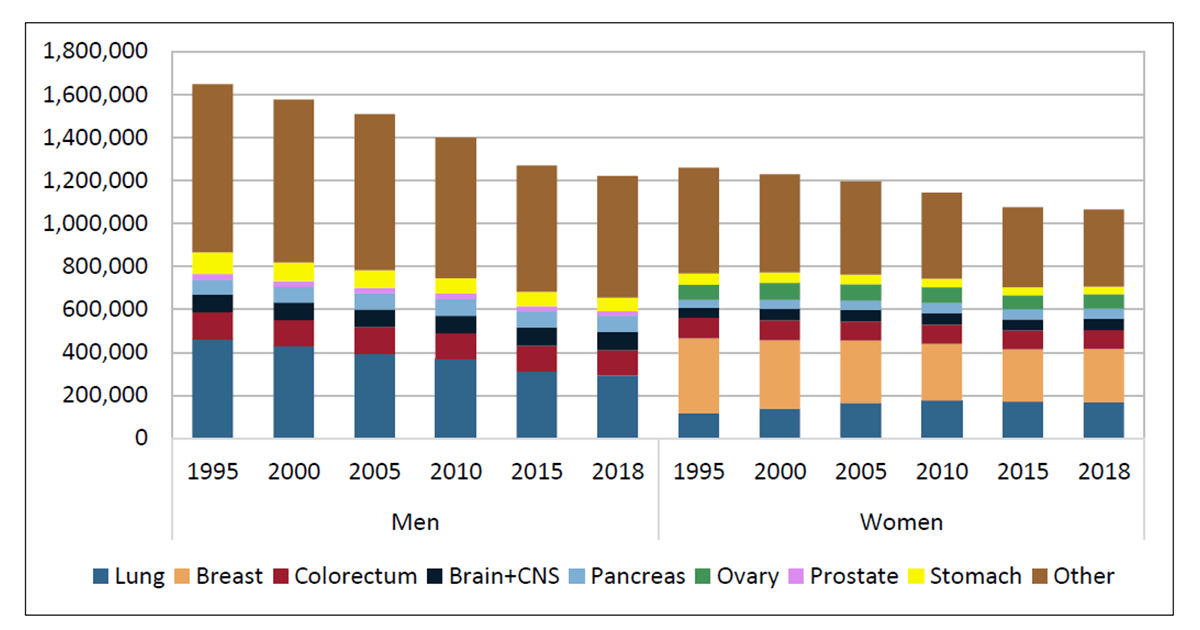
Povara economică a cancerului este în strânsă legătură cu povara bolii în sine. Avansul tehnologic, alături de descoperirea noilor metode de diagnostic și prevenție și a liniilor terapeutice inovatoare, va conduce la creșterea costurilor asociate cu domeniul oncologic, însă cu siguranță va scădea rata diagnosticărilor și va crește șansele de supraviețuire ale pacienților.
Citește și:
- Raport IHE. Cancerul în Europa: mai multe cazuri diagnosticate, dar și mai mulți supraviețuitori. Inovația face diferența, dar există diferențe între Est și Vest în materie de acces
- Raport IHE. Incidența cancerului s-a dublat în ultimii 25 de ani în UE, însă mortalitatea a scăzut la persoanele sub 65 de ani. Care este impactul bolii în Europa?
- Situația controlului cancerului în Europa de Est și Centrală- obstacole și posibile soluții

