#COVID19: Pașaportul imunitar – care sunt condițiile necesare introducerii unui astfel de document? Obstacole de natură științifică și etică
În perspectiva deschiderii granițelor și relaxării măsurilor de distanțare socială, impuse de pandemia COVID-19, s-a vehiculat ideea pașaportului de imunitate, care să certifice faptul că persoana în cauză este imună la noul coronavirus. Din dorința de a redresa situația economică afectată de pandemie, anumite țări au propus certificatul de imunitate drept un instrument care ar permite persoanelor vindecate (și presupuse, astfel, imune) să revină la muncă. Totuși, această inițiativă este grevată de o serie de obstacole etice și logistice, dar și științifice: înțelegerea interacțiunii imunitate-virus nu este completă, iar fiabilitatea testelor serologice și moleculare nu este verificată de organisme independente (sunt utilizate pe baza autorizației pentru utilizare de urgență, care nu echivalează cu o aprobare clasică).

Ideea unui document care să ateste imunitatea împotriva unui agent patogen nu este nouă. În cazul bolilor care fac ținta programului național de vaccinare, precum rujeola sau hepatita virală B, se utilizează carnetele de vaccinări sau documentele care atestă titrul de anticorpi, pentru intrarea în colectivitate sau o activitate care aduce cu sine expunere la respectivul patogen (de exemplu, profesia medicală). Cu toate acestea, nu se utilizează în cazul imunității dobândite prin îmbolnăvire și vindecare, și sunt rezervate bolilor bine caracterizate și înțelese științific, în care protecția oferită de anticorpi este o certitudine. Nu este cazul SARS-CoV-2, deoarece, până în acest moment, nu poate fi estimată protecția pe termen lung conferită de vindecarea infecției.
Perspectiva științifică – pe ce se pot baza pașapoartele imunitare?
Confirmarea imunității față de noul coronavirus ar necesita, cel mai probabil, atât testare diagnostică PCR, cât și testare serologică pentru anticorpi. Testarea PCR este necesară pentru a confirma diagnosticul, printr-un test pozitiv, și pentru a confirma vindecarea, printr-un test negativ, la cel puțin 7 zile de la confirmare. Ambele testări prezintă provocări în ceea ce privește acuratețea.
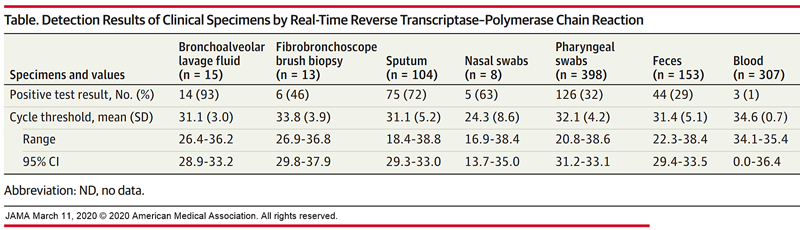
În primul rând, confirmarea PCR depinde de concentrația virusului în proba prelevată (exsudat nazal, spută, lavaj bronhoalveolar, etc.) și de tehnica corectă de prelevare. Conform unui articol publicat în JAMA, detecția SARS-CoV-2 a variat între 32% (exsudatul faringian) și 93% (lavajul bronhoalveolar). În plus, coronavirusul viu (care poate fi transmis) a fost detectat și în proba de fecale (29% dintre probe), foarte rar în sângele pacienților (1% dintre probe), iar probele de urină au fost toate negative. Această acuratețe variabilă a testării poate conduce la o proporție de cazuri fals negative – care să nu poată beneficia de certificarea imunitară, dacă nu există suspiciunea de infectare.
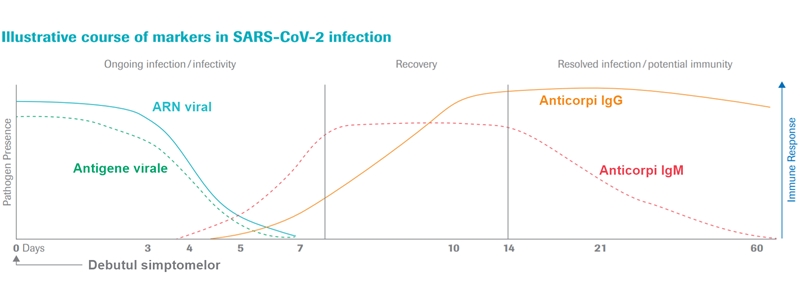
În plus, și momentul testării necesare certificării imunologice este important, și depinde de dinamica anticorpilor de-a lungul infecției (incomplet înțeleasă, până în acest moment). La 15-24 de zile de la debutul simptomatologiei, majoritatea pacienților prezintă anticorpi IgG și IgM în sânge (peste 75% în toate studiile, între 95-100% în majoritatea). În primele 7 zile de la debutul simptomelor, seroconversia are loc rar – unele studii raportează apariția anticorpilor în 33% sau 50% din cazuri, dar există și raportări de 3-11%. Studiile au calculat o perioadă mediană de 10-14 zile între debutul simptomelor și apariția anticorpilor, însă este evident că apariția acestora are loc variabil, și la peste 3-4 săptămâni de la debut se pozitivează toți pacienții. Această variabilitate trebuie luată în calcul, atunci când se decide momentul optim de efectuare a testelor care certifică imunitatea.
Meta-analizele realizate până acum se adresează și premizei esențiale, care stă la baza dezvoltării de pașapoarte de imunitate: protecția conferită de anticorpi contra reinfecției, pe termen lung. Organismul poate genera anticorpi care recunosc specific diferite componente dintr-un virus: proteina S, nucleoproteine, etc.. Anticorpul contribuie la eliminarea virusului doar în cazul în care se leagă de o componentă esențială a procesului infecțios, de exemplu de proteina S, situație în care este denumit anticorp neutralizant. Din păcate, testele comerciale disponibile nu pot discerne între anticorpi, în funcție de ținta acestora, doar certifică prezența/absența anticorpilor și, eventual, cantitatea totală de IgM sau IgG.
Cercetările sugerează că anticorpii contra proteinei S și contra nucleoproteinei virale (NP) sunt protectori, deci neutralizanți, iar majoritatea pacienților din studiul respectiv au prezentat anticorpi contra proteinei S și NP după 10 zile de la debut. Totuși, titrul anticorpilor neutralizanți este foarte mic în 30% din cazurile vindecate, și nu se mai dezvoltă (dacă un pacient nu prezintă anticorpi neutralizanți în momentul externării, nu mai dezvoltă ulterior astfel de anticorpi).
În plus, este necesară urmărirea pe termen lung a pacienților vindecați pentru a afla perioada de timp în care persistă acești anticorpi neutralizanți (care determină perioada de timp în care o persoană vindecată este imună la o reinfecție). Fără aceste informații complete asupra răspunsului imunitar contra SARS-CoV-2, dezvoltarea unui certificat de imunitate nu este o idee practică.
Testele serologice – metoda de cuantificare a reacției imunitare
Reacția imunitară a unei persoane la SARS-CoV-2 este estimată cu ajutorul testelor serologice, care dozează cantitatea de anticorpi din organism. Aceste teste pot fi inexacte din mai multe motive. În primul rând, datorită situației de urgență, testele au fost aprobate rapid, fără o determinare standard a acurateței și fiabilității. Acestea pot conduce la erori de două tipuri:
- Fals pozitiv: persoane lipsite de anticorpi sunt identificate de test drept pozitive. Un test specific are o rată scăzută de fals pozitiv.
- Fals negativ: un caz pozitiv, care prezintă anticorpi, este considerat negativ. Un test sensibil are o rată scăzută de fals negativ.
Desigur, orice test diagnostic menține un echilibru între specificitate și sensibilitate, iar testele utilizate în acest moment pentru detecția anticorpilor contra SARS-CoV-2 sunt specifice și sensibile într-o mare măsură (între 81% și 100%, însă majoritatea având valori peste 90%). Totuși, dacă anomalia identificată de test are o prevalență scăzută în populație (cum este cazul serologiei pozitive SARS-CoV-2), impactul proporției de rezultate fals pozitive este mai mare: în cazul unei prevalențe estimate de 2%, un test cu o specificitate de 98% va conduce la rezultate pozitive, din care aproximativ jumătate sunt fals pozitive.
Dacă pașaportul imunologic include prezența rezultatelor serologice, o proporție ridicată dintre cei considerați pozitiv de fapt nu au intrat în contact cu virusul sau nu au dezvoltat anticorpi în urma contactului, și nu sunt, de fapt, imuni la acesta. Acordarea certificatului de imunitate îi expune la riscuri semnificative, de a fi infectați și de a disemina mai departe infecția.
Perspectiva etică – ce provocări pot aduce aceste pașapoarte?
Implicațiile etice și legale ale unui certificat de imunitate contra COVID-19 au fost discutate în cadrul unei prezentări realizate de Organizația Mondială a Sănătății. Dr. Andreas Gilsdorf, specializat în epidemiologia bolilor infecțioase, și dr. Sophie Briand, director în cadrul diviziei OMS responsabile cu răspunsul la urgențe de natură infecțioasă, au trecut în revistă provocările posibile.
Din punct de vedere etic, existența unui pașaport imunitar ar crea nevoia unui drept la testare – însă testarea serologică este, și ea, o resursă finită, și trebuie elaborate indicații clare de prioritizare a persoanelor testate.
În situația în care testarea și generarea documentului se efectuează contra cost și sunt condiții obligatorii pentru angajare sau călătorii, persoanele cu statut socio-economic scăzut sunt dezavantajate, și apare o inegalitate de șanse semnificativă.
În plus, obținerea unui astfel de certificat ar permite reluarea activității profesionale și economice și exceptarea de la regulile stricte de distanțare socială și autoizolare, ceea ce ar crea un stimulent pentru infectarea cu noul coronavirus. În consecință, există riscul ca oamenii să nu respecte regulile de distanțare socială și igienă personală, expunându-se voluntar la infecție. În același timp, persoanele vindecate ar putea fi discriminate, deoarece ar fi responsabile pentru un volum de muncă ridicat (compensând și pentru personalul aflat în autoizolare, care nu poate munci).
La fel ca în multe alte afecțiuni medicale, există și riscul stigmatizării sociale, care poate împiedica persoanele infectate sau vindecate să apeleze la serviciile de testare, din dorința de a menține anonimatul asupra diagnosticului. O astfel de situație poate afecta în mod semnificativ situația economică a pacientului, împiedicându-l să-și efectueze activitatea profesională și să călătorească.
Din punct de vedere logistic, este necesară stabilirea unei infrastructuri capabile să testeze un număr ridicat de persoane, în condiții de siguranță, și să genereze în mod rapid documente securizate, cu identitatea persoanei clar stabilită. În acest sens, există riscul de apariție a laboratoarelor neautorizate, care realizează testele necesare, și riscul de falsificare a acestor documente.
Dr. Martin Howell Friede, directorul diviziei OMS responsabile cu dezvoltarea de vaccinuri, a sumarizat echilibrul dintre latura etică și științifică a posibilelor pașapoarte de imunitate:
„Discuția despre etica testării și certificării imunitare COVID-19 este deosebit de importantă, în special în condițiile în care înțelegerea științifică și dezvoltarea tehnologică a testelor este, încă, imperfectă. Când vom avea tabloul complet, care include dinamica pe termen lung a anticorpilor protectori și standardizarea testelor, dilemele etice vor fi mult diminuate.”
Percepția publicului român față de pașaportul imunologic
Institutul Român pentru Evaluare și Strategie – IRES a realizat, în perioada 24-27 aprilie 2020, un nou studiu cu privire la percepțiile, atitudinile și comportamentelor românilor pe durata crizei provocate de pandemia COVID-19. Acesta a fost dedicat evaluării percepțiilor și atitudinilor cu privire la testarea pentru COVID-19. Eșantionul a fost format din 1.089 de adulți de pe teritoriul României, aleși în mod aleatoriu.
Peste trei sferturi dintre români acceptă ideea testării prin sondaj a populației pentru COVID-19: testarea prin sondaj a populației pentru a se stabili proporția de persoane infectate și imunizate este considerată o măsură foarte bună de 50% dintre participanți, și foarte bună de 29% dintre aceștia. Aproape două treimi dintre români cred că măsura acordării unor certificate sau pașapoarte de imunitate este bună: acordarea unor certificate de imunitate pentru cetățenii care au avut COVID-19 și s-au imunizat, astfel încât aceștia să fie exceptați de la restricțiile impuse, ar fi o măsură bună în opinia a 50% dintre participanți, și foarte bună în opinia a 13% dintre aceștia.
Pașaportul de imunitate este, astfel, o manifestare a dorinței de a reveni cât mai repede la productivitatea, mobilitatea și activitatea recreațională uzuală, anterioare pandemiei. Din păcate, nu este un concept foarte bine susținut de cunoașterea științifică acumulată până în acest moment, și ar întâmpina importante obstacole etice și logistice. Până la dezvoltarea unui vaccin eficient pe termen lung și larg disponibil (care ar permite certificarea imunității, sub forma clasicelor carnete de vaccinare), distanțarea socială, igiena riguroasă și testarea populației sunt instrumentele principale de control infecțios.
Citește și:
- #COVID19 în România: 30% dintre decese sunt asociate cu diabetul zaharat. Ce recomandă experții și ce trebuie să știe pacienții?
- #COVID19 în România: 40 din primele 500 de decese sunt asociate cu cancerul. Ce recomandă experții (ASCO, ESMO, SNOMR) și ce trebuie să știe pacienții?
- #COVID19 în România: 16,1% dintre decese au prezentat comorbidități pulmonare. Ce recomandă experții (ERS, GOLD, NICE, SRP) și ce trebuie să știe pacienții?

