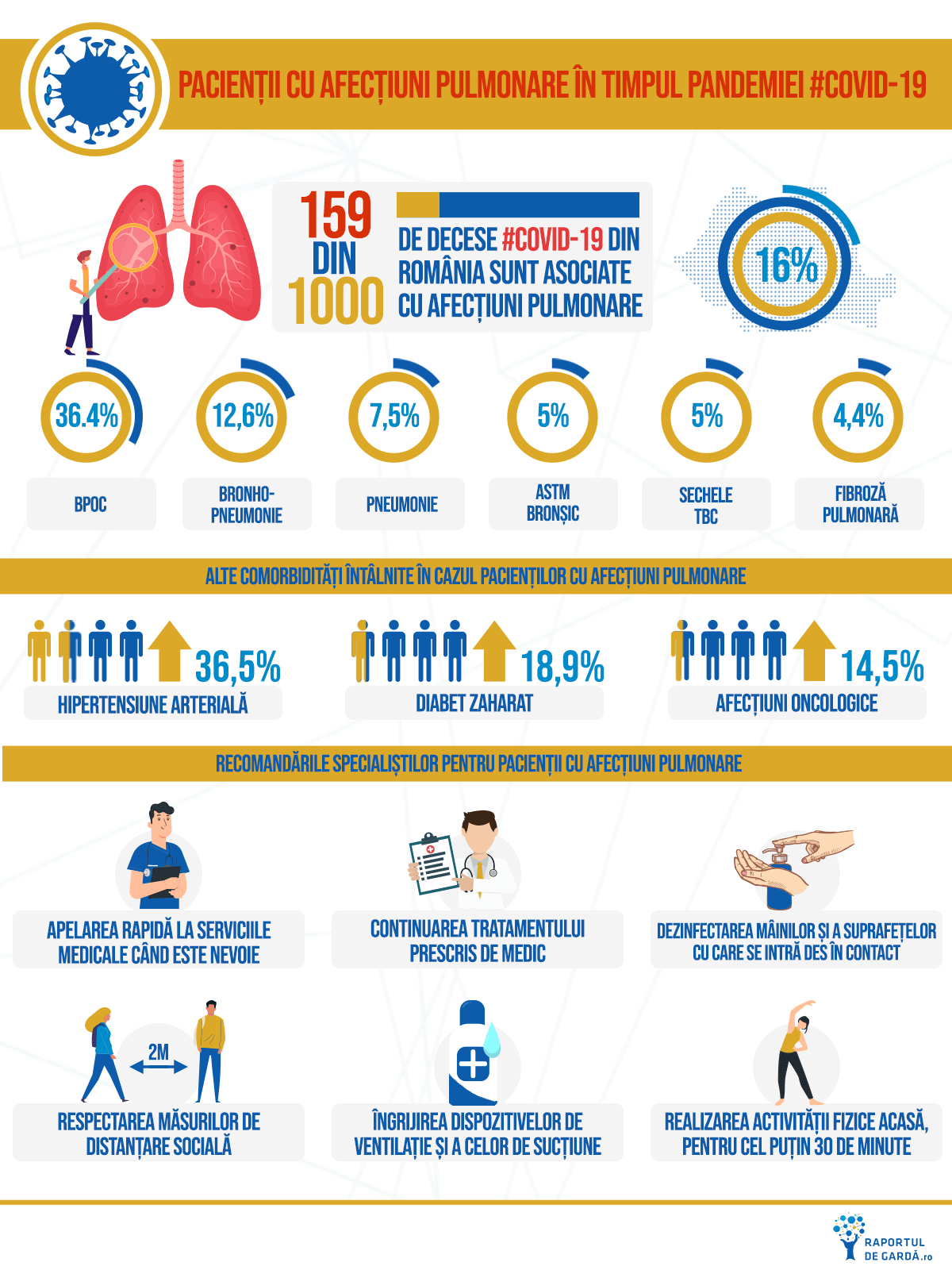
#COVID19 în România: 16,1% dintre decese au prezentat comorbidități pulmonare. Ce recomandă experții (ERS, GOLD, NICE, SRP) și ce trebuie să știe pacienții?
Coronavirusurile reprezintă o familie virală care, în general, provoacă simptome de tract respirator superior, ușoare sau moderate, precum răceala comună. Totuși, există tulpini cu contagiozitate mare, care pot duce la manifestări severe. SARS-CoV-2 reprezintă cea mai recentă tulpină care amenință sănătatea publică la nivel global, după epidemiile anterioare SARS și MERS.
În acest articol vom prezenta cum afectează acest virus sistemul respirator și cum poate determina în cazuri grave insuficiență respiratorie acută. Care sunt riscurile la care sunt expuși milioanele de persoane cu afecțiuni respiratorii din România și ce măsuri ar trebui să ia aceștia?
Cum ajunge virusul la nivelul sistemul respirator și cum determină simptomele respiratorii?
SARS-CoV-2 este un virus nou apărut în populația umană, nu se cunosc toate detaliile despre acesta, iar cercetările sunt în desfășurare. De aceea, anumite detalii de-a lungul procesului infecțios sunt deduse din studierea virusurilor SARS și MERS, deoarece SARS-CoV-2 se comportă similar cu acestea.
SARS-CoV-2 este compus dintr-o moleculă de ARN, înconjurată de o serie de proteine structurale și funcționale. Proteinele structurale identificate sunt proteina S (sau spike – care conduce la aspectul caracteristic), proteina M (membranară), proteina E (envelope) și proteina N (nucleocapsidă). Dintre acestea, proteina S are rolul de a se atașa de receptorii din celulele umane și de a facilita fuziunea conținutului viral cu celula. Receptorul folosit de SARS-Cov-2 este enzima de conversie a angiotensinei 2 (ACE2), exprimată pe membrana celulelor alveolare epiteliale de tip 2 din plămâni (se pare că acestea au rol de rezervor al infecției), din inimă, rinichi și tractul gatrointestinal. Plămânii sunt cei mai afectați. Unul dintre mecanismele propuse pentru a explica manifestările pulmonare ale COVID-19 este injurie directă a țesutului pulmonar determinată de răspunsul local inflamator antiviral.
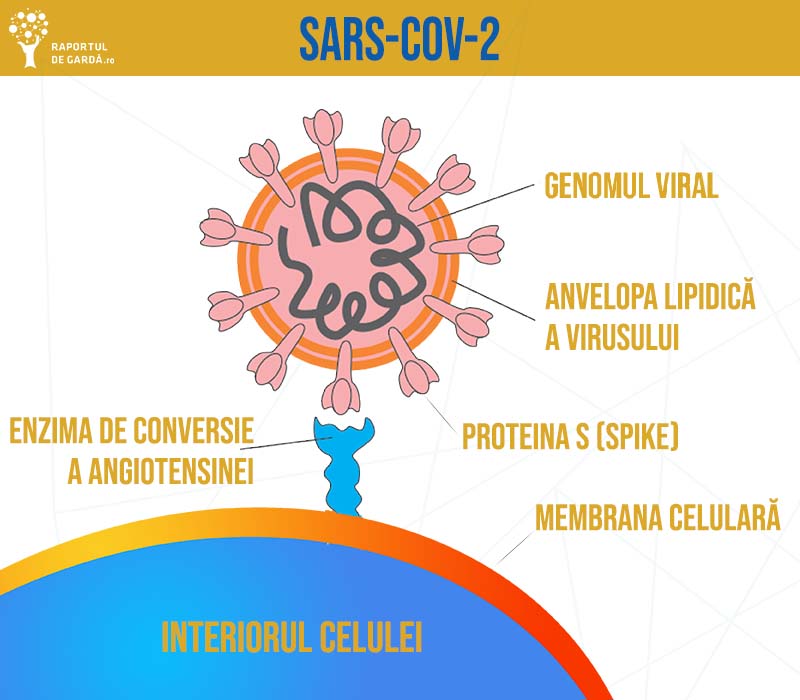
După pătrunderea ARN-ului viral în interiorul celulelor respiratorii, sunt folosite resursele celulei pentru a produce copii ale virusului, care sunt apoi eliberate de celulă pentru a propaga infecția. Procesul replicativ viral este detaliat într-un articol anterior.
Din punct de vedere al simptomatologiei, sunt descrise trei etape ale infecției:
- Perioada de incubație – pacientul este asimptomatic, poate sau nu prezenta virusul în secrețiile respiratorii;
- Perioada simptomatică – pacientul prezintă simptome non-severe, iar virusul poate fi detectat;
- Perioada severă – pacientul prezintă o formă gravă a infecției, iar virusul este prezent în cantități mari în secrețiile respiratorii.
Tabloul clinic variază de la simptome minime de infecție respiratorie superioară, la pneumonie, sindrom de detresă respiratorie sau insuficiență multiplă de organ.
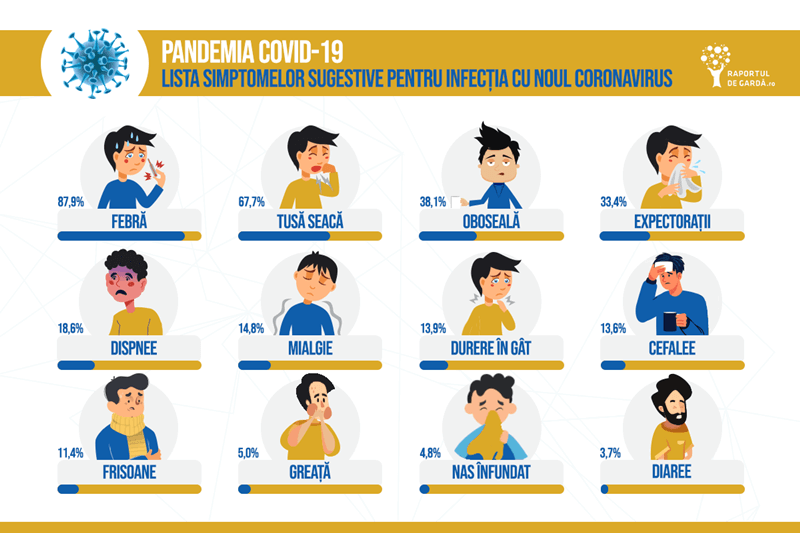
Cele mai comune simptome la debutul infecției sunt febra, oboseala, tusea seacă, anorexia, mialgia, dispnea. La acestea s-au adăugat prin studii ulterioare și durerea în gât, cefaleea, manifestările gastrointestinale (diaree, greață, vărsături, dureri abdominale), anosmia și disgeuzia, rinoreea și conjunctivita.
În majoritatea cazurilor, sistemul imunitar are un răspuns suficient la invazia SARS-CoV-2, iar persoanele sunt asimptomatice sau prezintă simptome ușoare. Dintre cei care manifestă simptome doar 15% dintre cazuri sunt severe și 5% sunt critice, necesitând suport ventilator.
În cazul în care răspunsul imunitar inițial este insuficient, virusul diseminează în organism, în special în țesuturile bogate în receptorul ACE2. Acolo, virusul se multiplică, distrugând celulele din care este eliberat. Componentele intracelulare astfel eliberate stimulează un răspuns imunitar exagerat, care conduce la inflamație pulmonară și sindrom de detresă respiratorie acută (ARDS). Acesta din urmă este, conform studiilor efectuate până în prezent, o cauză principală de mortalitate în COVID-19. Este caracterizat de inflamația acută a plămânului și acumularea de exsudat în alveole, care conduce la insuficiență respiratorie acută.
În COVID-19 (similar cu SARS și MERS), răspunsul imunitar exagerat reprezintă o componentă principală în apariția ARDS. Astfel, celulele imunitare răspund la infecție prin eliberarea de cantități excesive de citokine și chemokine proinflamatorii producând sindromul furtunii de citokine (cytokine storm syndrome- CSS): interferon, TNF alfa, interleukinele 1-beta, 6, 12, 18, 33. CSS se manifestă prin febră și afectare multiplă de organe, inclusiv ARDS și injurie renală. Paraclinic se înregistrează leucopenie, creșterea feritinei și a IL-6.
Alt mecanism posibil implicat în evoluția severă a COVID-19 este tromboza intravasculară pulmonară. Ipoteza este bazată pe studii care au demonstrat corelația între niveluri crescute ale D-dimerilor la internare, severitatea evoluției și rata de deces.
Forme severe COVID-19 asociate cu patologiile respiratorii
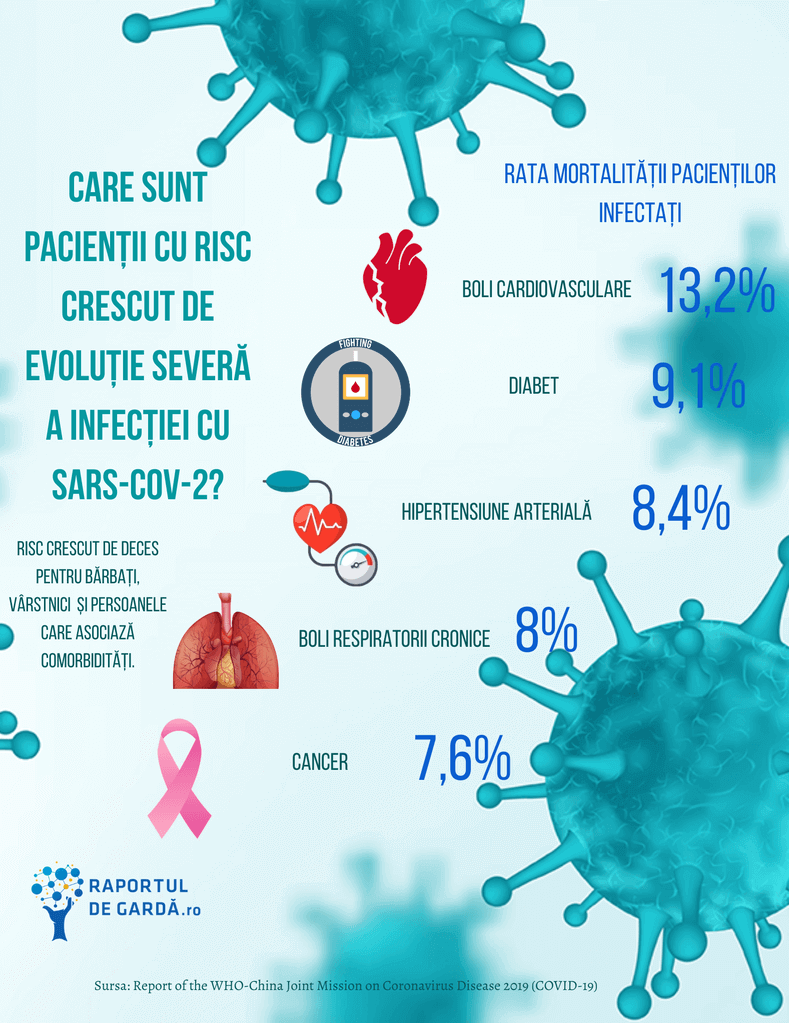
Un studiu cu peste 5.700 de pacienți a arătat că cele mai întâlnite comorbidități ale pacienților COVID-19 sunt bolile cardiovasculare, diabetul, obezitatea, și bolile respiratorii (8,4% dintre pacienți prezentând astm, 5% BPOC, 2,7% sindrom de apnee în somn). Patologiile respiratorii cresc riscul evoluției severe de 2,46 ori, prin modificarea răspunsului imunitar local și sistemic, precum și a microbiomului, prin producere excesivă de mucus și prin scăderea rezervei pulmonare funcționale. În plus, la pacienții cu BPOC (boală pulmonară obstructivă cronică) s-au înregistrat niveluri crescute ale ACE. O altă meta-analiză, de data aceasta incluzând peste 1.500 de pacienți, a arătat o creștere a riscului de boală severă de 5,97 ori pentru acești pacienți.
Un studiu care a analizat datele acumulate de sistemul electronic din Marea Britanie a tras o serie de concluzii importante, în ceea ce privește factorii de risc de evoluție severă a COVID-19 (în total, fiind înregistrate 5.683 decese asociate infecției). Ajustând rezultatele pentru toate variabilele care ar putea modifica rezultatul final (etnie, sex, vârstă, etc.), prezența unei patologii pulmonare, alta decât astmul bronșic, implică un risc de deces în urma COVID-19 de 1,78 mai mare. Prezența astmului crește riscul de deces cu 11%, proporție și mai mare în cazul în care pacientul este sub tratament cu corticosteroizi orali.
În România, afecțiunile pulmonare au fost prezente în 16,1% dintre cazurile soldate cu deces.
Proceduri medicale cu risc înalt de transmitere SARS-CoV-2
Principala rută de transmitere a COVID-19 este prin intermediul picăturilor respiratorii, mari, peste 5-10 micrometri, eliminate în mediu de către o persoană infectată- prin respirație, vorbire, tușit sau strănutat. Altă posibilitate de transmitere este cea prin picături mici, aerosoli. Aceștia pot fi produși și în mod natural, dar sunt mai frecvent produși în timpul procedurilor medicale cu risc precum intubarea, folosirea de dispozitive de asistare a respirației, administrarea de medicamente prin nebulizare, bronhoscopia, etc. Astfel, se recomandă minimizarea de astfel de proceduri cu potențial infecțios ridicat și folosirea de măsuri de protecție sporite (mască FFP2/3, ochelari, costum de protecție, cameră cu presiune negativă), dacă nu pot fi amânate sau înlocuite cu alte proceduri.
Societatea Europeană Respiratorie recomandă ca în timpul pandemiei COVID-19 la persoanele cu simptome COVID-19 sau simptome gripale să nu se efectueze teste respiratorii de rutină. La pacienții pozitivi COVID-19 aceste teste trebuie amânate cu cel puțin 30 de zile după infecție.
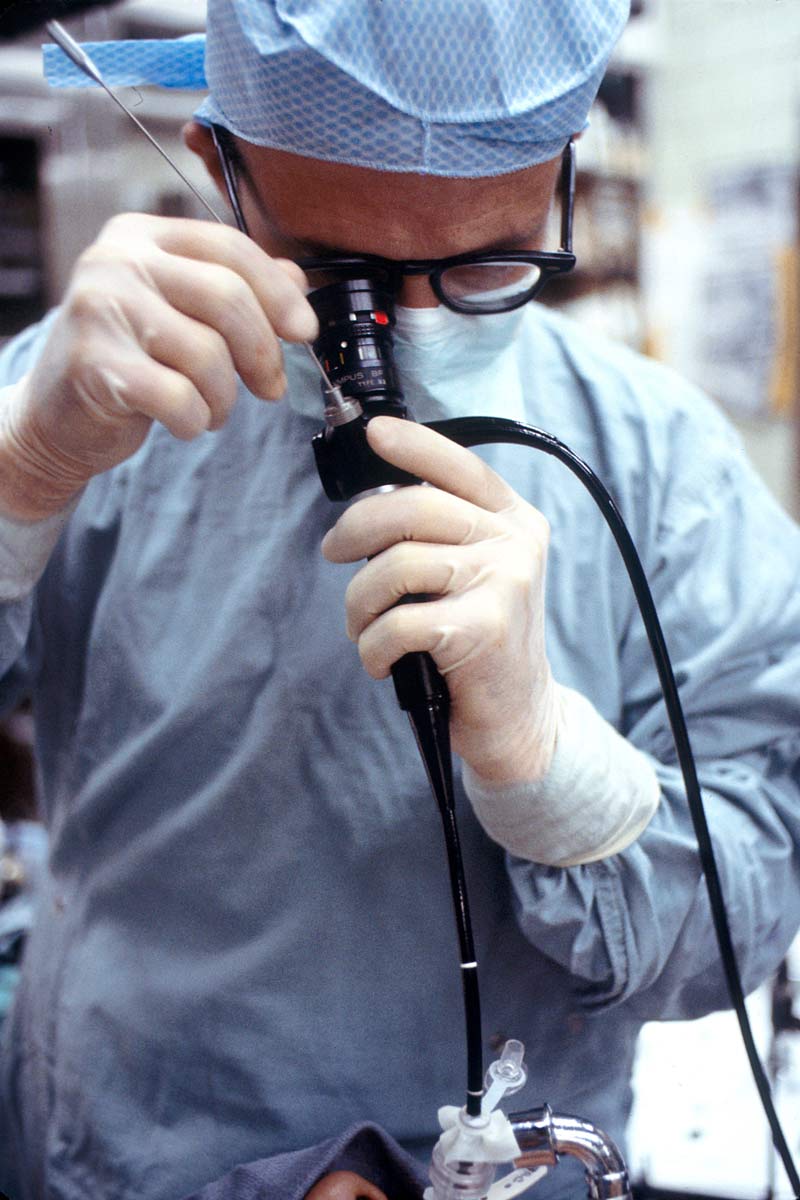
Societatea Română de Pneumologie a elaborat o serie de recomandări privind efectuarea bronhoscopiei în contextul actual al pandemiei, pentru a diminua riscul major de transmitere al virusului prin aceasta procedură. Sunt prezentate indicațiile pentru care se poate realiza bronhoscopia chiar și la pacienții confirmați COVID-19 (în cazuri urgente, precum hemoptizia masivă, stenoza benignă sau malignă, prezența de corp străin sau de neoplazie care produce o obstrucţie endobronşică semnificativă) și măsurile de protecție necesare. Pentru cazurile cu indicații non-vitale, la pacienții cu suspiciune sau confirmare COVID-19, se recomandă temporizarea procedurii. Nu se recomandă efectuarea bronhoscopiei în scop diagnostic COVID-19 deoarece poate determina agravarea considerabilă a stării clinice a pacienților.
Insuficiența respiratorie determinată de COVID-19 sau de patologii pulmonare preexistente poate necesita suplinirea funcției respiratorii. Nu există încă un consens al protocolului de suport respirator al pacienților COVID-19. În funcție de necesarul de oxigen al pacientului și a disponibilității aparaturii se pot folosi canule nazale, ventilație non-invazivă sau invazivă. Aceste modalități asociază risc crescut de transmitere al infecției prin aerosoli și necesită măsuri suplimentare de protecție.
Deoarece boala duce la disfuncție respiratorie, fizică și psihologică a pacienților, reabilitarea respiratorie reprezintă o intervenție importantă. Au fost publicate mai multe serii de recomandări de către specialiști din China și Italia. Pentru cazurile spitalizate, reabilitarea respiratorie scade dispneea, anxietatea și depresia, putând să crească calitatea vieții și funcția fizică. Pentru cazurile aflate în izolare la domiciliu se pot folosi metode de telemedicină. Pentru că procedurile de examinare clinică și fizioterapie pot necesita contact fizic apropiat au fost emise recomandări pentru protecția personalului medical.
Recomandările experților pentru pacienții cu patologii pulmonare
8,3% dintre românii peste 40 de ani suferă de BPOC, o afecţiune care afectează tot mai mulţi oameni, de la an la an, şi care e responsabilă de peste 3 milioane de decese la nivel global.
Organizația GOLD (Global Inițiative for Obstructive Lung Disease) afirmă că pacienții cu BPOC se numără printre cei mai afectați de pandemia COVID-19. Îi încurajează pe aceștia să respecte măsurile recomandate de autoritățile sanitare naționale pentru a minimiza riscul de infecție. Pacienții ar trebui să își continua schema de tratament anterioară. În prezent, nu există dovezi științifice care să demonstreze că folosirea de corticoizi, atât sub formă orală cât și inhalatorie, ar trebui evitată. Oxigenoterapia ar trebui să fie oferită în continuare conform recomandărilor standard.

În Europa, aproape 30 de milioane de persoane suferă de astm bronșic, prevalența bolii fiind în creștere. Prevalența estimată a astmului bronșic în România este între 4 și 6%. Nu există încă date asupra riscului de infectare și evoluție severă COVID-19 a acestor pacienți. Se presupune, pe baza modificărilor expresiei genetice și imunologice determinate de astm la nivelul căilor respiratorii (creșterea expresiei ACE2 și a IL-6, cu stimularea unui răspuns imunitar citotoxic mai pronunțat la alte virusuri respiratorii), că astmul ar putea crește riscul asociat COVID-19. Recomandarea GINA (Global Initiative for Asthma) pentru acești pacienți este similară cu cea a pacienților cu BPOC. Astmaticii, atât adulții cât și copiii, ar trebui să își continue medicație prescrisă anterior. Nu ar trebui să oprească corticosteroizii indiferent de forma de administrare.
Pacienții neoplazici reprezintă o altă categorie vulnerabilă în pandemia COVID-19. Cancerul pulmonar este primul în România, atât ca număr de cazuri cât și ca număr de decese. Planul de tratament pentru cei peste 200.000 de pacienți români trebuie să ia în considerare atât riscul de evoluție severă COVID-19 cât și riscul amânării sau modificării schemei terapeutice.
Pentru pacienții cu fibroză pulmonară idiopatică (FPI) sfaturile experților sunt de a-și lua măsuri suplimentare de protecție deoarece prezintă risc crescut de evoluție severă. În plus, cei care au în planul de tratament terapii imunomodulatoare pot avea au risc crescut de a fi infectați. Conform Fundației pentru Fibroza Pulmonară, există posibilitatea ca anumite terapii, folosite în tratamentul FPI, să fie eficiente în COVID-19. Pentru că atât FPI, cât și ARDS asociat COVID-19, sunt uneori asociate cu fibroza pulmonară, cele două ar putea avea procese fiziopatologice comune.
Pacienții cu insuficiență respiratorie cronică care folosesc la domiciliu dispozitive de ventilație sau de clearance mecanic al căilor respiratorii trebuie să ia măsuri suplimentare de igienă pentru a scădea riscul infectării persoanelor din jur. Chest Foundation a publicat o serie de recomandări pentru a îi ajuta pacienții să gestioneze o serie de situații, precum îngrijirea dispozitivului de ventilație sau a celui de sucțiune orală și nazală.
Pacienții cu patologii cronice pulmonare urmau programe de reabilitate pulmonare ar trebui să continue cu exerciții acasă. Se recomandă ca aceștia să facă exercițiu fizic cel puțin 30 de minute, să meargă prin casă și pe scări, să folosească conserve pentru exerciții de forță musculară și să facă exerciții de respirație adâncă.
Pacienții cu COVID-19 prezintă simptome pulmonare precum tuse și dificultate în respirație, iar în cazuri severe se poate ajunge la insuficiență respiratorie prin sindromul de detresă respiratorie acută. Pacienții cu patologii pulmonare preexistente (BPOC sau astm sever, bronșiectazii, fibroză chistică, cancer pulmonar) nu au risc crescut de a contracta boala, dar au risc crescut a avea o evoluție severă. De aceea, este foarte important să ia măsuri pentru a scădea riscul de infecție, precum distanțarea fizică, spălatul mâinilor și al suprafețelor cu care iau contact în mod frecvent.
Citește și:
- #COVID19 în România: 30% dintre decese sunt asociate cu diabetul zaharat. Ce recomandă experții și ce trebuie să știe pacienții?
- #COVID19 în România: 51% dintre decesele raportate sunt asociate cu cel puțin o afecțiune cardiovasculară. Care sunt recomandările experților (ACC, AHA, ESC, SRC)?
- #COVID19 în România: 40 din primele 500 de decese sunt asociate cu cancerul. Ce recomandă experții (ASCO, ESMO, SNOMR) și ce trebuie să știe pacienții?
Sursă element imagine feature: freepik.

