UPDATE. Ghidul Asociației Americane de Cardiologie în contextul COVID-19: pacienții hipertensivi nu trebuie să întrerupă tratamentul cu IECA si blocanți ai receptorilor de angiotensină
UPDATE 9 aprilie. Asociația Americană de Cardiologie (AHA) a emis un ghid pentru pacienții hipertensivi având în vedere contextul pandemiei COVID-19. În plus, în ultima săptămână au fost publicate mai multe articole despre posibila legătură dintre sistemul renină-angiotensină-aldosteron și noul coronavirus, SARS-CoV-2.
Ultimele informații oferă mai multe detalii despre posibilele beneficii ale inhibitorilor enzimei de conversie a angiotensinei (IECA) și blocanților receptorilor de angiotensină (BRA). Toate ajung la aceeași concluzie, în acord cu recomandările societăților internaționale de cardiologie – pacienții trebuie să continue tratamentele antihipertensive prescrise.
Ce trebuie să știe pacienții cu hipertensiune despre COVID-19
Ghidul AHA subliniază faptul că persoanele cu nivel înalt al tensiunii arteriale prezintă risc crescut de complicații și evoluție severă în cazul infecției COVID-19. Datele din Wuhan, China, dar și cele din alte țări, precum Italia, au arătat o rată mai mare de deces prin COVID-19 a pacienților hipertensivi.
Ghidul actual reiterează recomandările precedente, conform cărora pacienții nu trebuie să oprească tratamentul prescris cu inhibitori ai enzimei de conversie a angiotensinei sau blocanți ai receptorului de angiotensină pentru managementul hipertensiunii arteriale (HTA) sau altor boli cardiovasculare.
“Aceste medicamente nu cresc riscul infectării. Sunt esențiale pentru menținerea valorilor tensionale și pentru a reduce riscul de infarct miocardic acut, accident vascular cerebral și decompensare a bolii cardiace”, conform autorilor ghidului AHA.
Ghidul avertizează asupra potențialului de creștere a tensiunii arteriale al anumitor obiceiuri, suplimente alimentare sau medicamente utilizate frecvent, precum antiinflamatoarele nesteroidiene și steroidiene.
“Persoanele cu patologie cardiacă preexistentă ar trebui să le evite, în special dacă tensiunea arterială este necontrolată”. În plus, autorii ghidului recomandă persoanelor care utilizează medicamente antipsihotice, corticoterapie, contraceptive orale, imunosupresoare, tratamente oncologice, să își monitorizeze valorile tensionale pentru a se asigura că sunt în limite normale.
Este importantă limitarea consumului de alcool și cafea, pentru că acestea pot conduce la creșterea valorilor tensionale. Nu trebuiesc depășite 3 cești de cafea pe zi, iar majoritatea persoanelor cu HTA, ar trebui să le evite complet. Și anumite suplimente din ierburi medicinale pot crește tensiunea arterială, așa că este necesară prudență și atenție în utilizarea acestora.
Ce se cunoaște nou despre medicamentele antihipertensive?
Între timp, au fost publicate trei articole în reviste de specialitate care au analizat legătura întâmplătoare sau directă între medicamentele antihipertensive și infecția cu SARS-CoV-2.
Articolul din Mayo Clinic Proceedings prezintă un raport al Ministerului Sănătății din Italia din data de 20 martie, ce sugerează că din 481 de pacienți cu COVID-19 decedați, 74% aveau hipertensiune arterială, 34% aveau diabet, 30% cardiopatie ischemică și 22%, fibrilație atrială. Menționând că vârsta medie a pacienților era de 78 de ani, autorul a subliniat relația dintre COVID-19 și HTA, în contextul pacienților mai susceptibili pentru deces, și anume – vârstnicii.
“Ținând cont de faptul că valorile tensionale cresc în paralel cu vârsta, aceasta ar putea fi prevalența HTA corespunzătoare acestei grupe de vârstă”.
Datele publicate de Ministerul Sănătății din Italia arată faptul că, înainte de a fi spitalizați, 36% din pacienții decedați foloseau inhibitori ai enzimei de conversie a angiotensinei (IECA) și 16% foloseau blocanți ai receptorilor de angiotensină (BRA).
În legătură cu aceste date, autorii studiului au afirmat: “Nu putem stabili un raport risc-beneficiu al acestor terapii antihipertensive din cauza diferitelor variabile, precum vârsta, hipertensiunea și posibile comorbidități neidentificate ce ar fi putut juca un rol în evoluția finală a COVID-19″.
În toate cele trei articole, autorii susțin efectele pozitive ale mecanismelor IECA și BRA în managementul infecției COVID-19.
“Cu toate că hipertensiunea arterială este una din cele mai frecvente comorbidități asociate cu un prognostic nefavorabil al COVID-19, la pacienții hipertensivi au fost decelate valori scăzute ale expresiei ECA2”.
De asemenea, aceștia sugerează că legarea virusului SARS-CoV-2 de ECA2 ar putea atenua activitatea reziduală a enzimei de conversie, crescând astfel nivelul angiotensinei 2. În plus, se face referire la anumite studii care sugerează că legarea BRA de receptorul 1 al angiotensinei 2 (AT1R) ar putea stabiliza complexul AT1R-ECA2, blocând interacțiunea SARS-CoV-2 – ECA2.
“Speculăm că dereglarea sistemului renină-angiotensină ar putea juca un rol central în leziunile pulmonare asociate COVID-19. Totuși, nu știm momentan dacă este benefică sau nu modularea SRA la pacienții cu formă severă de COVID-19 aflați la risc pentru injurie pulmonară acută / sindrom de detresă respiratorie acută”.
Într-o scrisoare către Lancet Respiratory Medicine, publicată pe 26 martie, un grup de cercetători a răspuns unui raport inițial care avertiza față de posibilul efect nociv al medicamentelor antihipertensive la pacienții COVID-19 pozitivi.
“Este posibil ca pacienții cu hipertensiune arterială să aibă o hiperreactivitate a sistemului renină-angiotensină (SRA), care se presupune că mediază leziunile pulmonare acute în infecția COVID-19“.
Aceștia susțin că angiotensina 2 cauzează inflamație, fibroză și edem la nivel pulmonar. Activarea enzimei de conversie a angiotensinei 2 determină valori scăzute ale angiotensinei 2, și viceversa.
În concordanță cu această ipoteză, date din China arată că nivelul angiotensinei 2 a fost mai crescut la un grup de 12 pacienți cu COVID-19 comparativ cu persoanele fără COVID-19, și s-a asociat linear cu încărcătură virală mare și leziuni pulmonare întinse.
Există câteva studii care au arătat efectul protectiv al BRA (losartan) la șoarecii de laborator cu leziuni pulmonare induse de SARS, cât și al ECA-2 recombinant uman la pacienți cu SARS. Sunt necesare studii clinice care să analizeze efectele ECA-2 recombinată și ale losartanului la pacienții cu COVID-19.
“Există controverse în legătură cu rolul inhibării sistemului renină-angiotensină în boala COVID-19. Cu toate acestea, nu există dovezi care să susțină întreruperea de rutină a IECA sau BRA. Studiile preclinice sugerează că inhibarea SRA ar atenua progresia bolii. Există multe argumente și contraargumente clinice așa că, înainte de a recomanda pacienților să întrerupă o medicație potențial salvatoare de viață, ar trebui efectuate studii multicentrice pentru a evalua această ipoteză la pacienții cu COVID-19“, concluzionează autorii studiului.
Un articol publicat în revista New England Journal of Medicine în data de 30 martie vorbește despre studii clinice aflate în desfășurare ce testează profilul de siguranță și eficacitatea medicamentelor modulatoare ale SRA, inclusiv ECA-2 recombinant uman și losartan, la pacienții cu COVID-19.
“Întreruperea bruscă a medicamentelor inhibitorii ale sistemului renină-angiotensină la pacienții cu risc înalt, precum cei care au suferit IMA sau cei cu insuficiență cardiacă, ar putea avea ca rezultat o evoluție nefavorabilă a bolii de fond. Până ce vor fi disponibile date noi, considerăm că IECA si BRA ar trebui continuate la pacienții stabili cu COVID-19”, au concluzionat autorii.
Pacienții hipertensivi, printre cei mai afectați de infecția COVID-19. Care este legătura între tratamentul antihipertensiv și severitatea infecției?
Virusul SARS-CoV-2 infectează celulele gazdă prin intermediul ECA2 (enzima de conversie a angiotensinei 2), care îndeplinește rolul de receptor, și astfel provoacă boala (COVID-19), care se manifestă cel mai frecvent prin pneumonie, însă și prin afectare miocardică acută. Din acest motiv, atenția este îndreptată asupra protejării sistemului cardiovascular în managementul pacienților infectați.
Rapoartele inițiale din China și datele ulterioare au arătat existența unei asocieri între hipertensiunea arterială și riscul crescut de evoluție severă și mortalitate al pacienților cu infecție COVID-19.
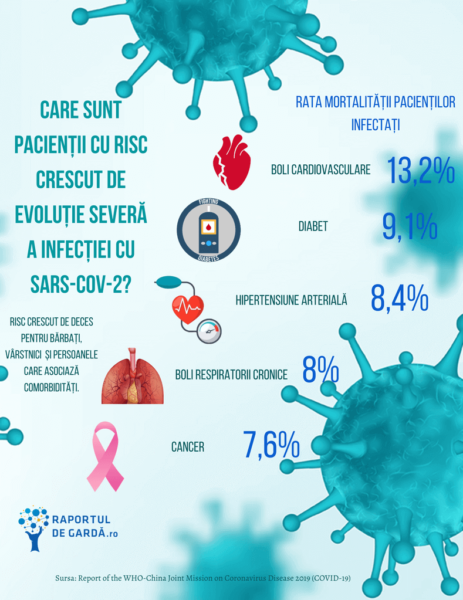
Conform datelor WHO și CDC, cea mai mare rată a mortalității prin COVID-19 se înregistrează în cazul vârstnicilor, bărbaților și a celor cu alte comorbidități. Pacienții cu boli cardiovasculare au cel mai mare risc de evoluție severă (13,2%), fiind urmați de diabetici (9,2%) și de cei cu hipertensiune arterială (8,4%). Peste 40% dintre pacienții cu formă severă a infecției prezentau hipertensiune arterială iar 20%, diabet.
Dr. Gabriel Tatu-Chițoiu, fostul președinte al Societății Române de Cardiologie vorbește despre recomandările pentru pacienții cu hipertensiune arterială, în Podcast #VociCuAutoritate COVID-19.
Au fost lansate ipoteze conform cărora anumite medicamente antihipertensive (inhibitorii enzimei de conversie a angiotensinei – IECA, și blocanții receptorilor de angiotensină – BRA) au potențial efect advers. În special în mediul online a fost sugerat că aceste medicamente ar putea crește riscul de infecție cu SARS-CoV-2 și severitatea evoluției.
Sunt însă mai multe explicații posibile. Mulți dintre pacienții cu comorbidități, care s-a observat deja că au evoluție mai severă a infecției, primesc tratament antihipertensiv cu IECA și/sau BRA, așa că este posibil să nu existe o legătură directă, ci doar o asociere.
Comunitatea medicală depune în prezent eforturi remarcabile pentru a testa tratamentele existente deja și pentru a dezvolta noi terapii în lupta cu această infecție. Între timp, cercetătorii încearcă să determine dacă ponderea mai mare a cazurilor severe în rândul celor cu hipertensiune arterială este o coincidență provocată de vârstă, sau dacă se datorează rolului receptorilor ECA2 în hipertensiune și infecția COVID-19. Și dacă într-adevăr există o asociere, IECA ajută sau dăunează persoanelor cu risc crescut de formă severă COVID-19?
Societatea Europeană de Cardiologie recomandă continuarea tratamentului antihipertensiv cu IECA și BRA
Pe 13 martie, Societatea Europeană de Cardiologie (ESC) a subliniat, prin intermediul unui document de poziție, lipsa dovezilor care să susțină efectul negativ al inhibitorilor enzimei de conversie a angiotensinei (IECA) și al blocanților receptorilor de angiotensină (BRA) în contextul pandemiei COVID-19. Despre aceste recomandări vorbește și domnul Dr. Gabriel Tatu-Chițoiu în videoclipul de mai jos:
Consiliul pentru Hipertensiunea Arterială din cadrul ESC recomandă pacienților și medicilor să continue tratamentul antihipertensiv uzual, deoarece nu există date clinice sau dovezi științifice care să sugereze că medicamentele IECA și BRA ar trebui întrerupte din cauza infecției cu SARS-CoV-2.
Îngrijorările asupra IECA și BRA s-au bazat pe observația că virusul SARS-CoV-2 se leagă specific de enzima de conversie a angiotensinei 2 (ECA2), similar coronavirusului responsabil de SARS (Severe Acute Respiratory Syndrome). Se cunoaște faptul că nivelurile ECA2 sunt crescute în urma tratamentului cu IECA și BRA. Coroborând aceste informații, s-au lansat ipotezele conform cărora pacienții hipertensivi care iau aceste tratamente au risc crescut de infecție COVID-19 din cauza nivelului ridicat al enzimei la nivelul căreia se leagă virusul.
Pe 3 martie, în revista British Medical Journal a apărut un material în care inhibitorii enzimei de conversie a angiotensinei erau catalogați drept posibili factori de risc pentru evoluția fatală a infecției COVID-19. Autorul, medic infecționist și epidemiolog, lansa întrebarea dacă utilizarea IECA și BRA crește expresie receptorilor ECA2 în celule și dacă acești pacienți sunt astfel expuși riscului de evoluție severă.
“Sunt necesare rapid studii epidemiologice și preclinice care să clarifice relația dintre COVID-19 și antihipertensivele IECA și BRA. În cazul unei legături, am putea reduce riscul de cazuri severe cu SARS-CoV-2 prin înlocuirea acestor tratamente”, au declarat autorii articolului.
Pe 5 martie, în revista Nature Reviews Cardiology, a fost publicat un material legat de impactul infecției COVID-19 asupra sistemului cardiovascular. Medicii chinezi, autori ai acestui articol, au ridicat problema siguranței și efectelor necunoscute ale tratamentului antihipertensiv cu IECA și BRA la pacienții infectați cu noul coronavirus.
“Rămâne controversat dacă pacienții hipertensivi cu infecție COVID-19, care necesită tratament cu IECA sau BRA, ar trebui să întrerupă administrarea și să primească alte terapii antihipertensive. Este nevoie de date științifice suplimentare,” au concluzionat autorii articolului.
Îngrijorările legate de siguranța IECA și BRA în relație cu infecția COVID-19 nu se bazează pe dovezi științifice. Din contră, există date din studiile pe animale care sugerează că aceste medicamente ar avea chiar efect protector împotriva complicațiilor pulmonare la pacienții cu infecție COVID-19. Însă momentan nu există date la oameni.
Din cauza efectului rețelelor de socializare de amplificare a știrilor și a informațiilor mai mult sau mai puțin exacte, nebazate pe dovezi, pacienții care ar trebui să folosească aceste medicamente antihipertensive au devenit din ce în ce mai îngrijorați și, în unele cazuri, au încetat chiar să ia aceste tratamente.
Omenirea se confruntă în acest moment atât cu o pandemie, cât și cu o infodemie, o abundență de știri mai mult sau mai puțin exacte, complete și cu adevărat de ajutor pentru oameni. Este prima dată când termenul de infodemie (epidemie informațională) este folosit oficial, de către Organizația Mondială a Sănătății. Dezvoltarea rețelelor sociale și a motoarelor de căutare a creat un context unic în istoria umanității: circulația informației concurează circulația reală a virusului SARS-CoV-2.
Pentru infomații relevante, corecte, vă recomandăm să citiți numai din surse avizate și să urmăriți seria de interviuri #VociCuAutoritate.
„Și în acest caz, Raportuldegardă.ro insistă să scrie bazându-se pe știință și pe surse oficiale. Combaterea virusului mediatic, care însoțește de obicei virusul real, este foarte importantă. Virusul mediatic se formează dintr-un amestec de fake-news, știri parțial corecte și din dorința de senzațional și audiență cu orice preț. Informarea corectă și completă reprezintă vaccinul potrivit pentru virusul mediatic. Este important să nu inducem panica, cum s-a întâmplat în situațiile SARS sau MERS”, Dr. Marius Geantă, președintele Centrului pentru Inovație în Medicină (sub umbrela căruia se află platforma RaportuldeGardă.ro), a vorbit despre importanța combaterii virusului mediatic în cadrul emisiunii Știința 360 a Radio România Cultural.
Impactul infecției cu SARS-CoV-2 asupra sistemului cardiovascular
Manifestarile clinice determinate de SARS-CoV-2 sunt dominate de simptome respiratorii, dar există și pacienți care dezvoltă tulburări cardiovasculare severe. În plus, pacienții cu patologie cardiovasculară preexistentă au risc crescut de deces.
Pe 6 martie, American College of Cardiology (ACC) a lansat un document informativ asupra complicațiilor cardiace ale COVID-19 și comorbidităților asociate. Având în vedere studiile de caz preliminare, ACC reamintește medicilor că majoritatea pacienților spitalizați pentru infecția cu SARS-CoV-2 prezintă comorbidități cardiovasculare, cerebrovasculare și asociate diabetului. Abordarea terapeutică a acestor pacienți trebuie ghidată în funcție de acest context.
Într-un studiu, dintre pacienții cu simptomatologie severă diagnosticați cu COVID-19, 58% aveau HTA, 25% boală cardiovasculară și 44% sufereau de aritmii. În concordanță cu datele legate de mortalitate prezentate de National Health Commission of China (NHC), 35% dintre pacientii infectați cu SARS-CoV-2 aveau istoric de hipertensiune si 17% istoric de boală coronariană.
Înțelegerea consecințelor generate de infecția cu SARS-CoV-2 asupra sistemului cardiovascular, precum și mecanismele subiacente, reprezintă cheia în găsirea cât mai rapidă a unui tratament eficient, reducând mortalitatea pacienților.
Complicațiile cardiace (insuficiență cardiacă, aritmie, infarct miocardic, nou dezvoltate sau agravate) sunt frecvente în pneumonie. Boala cardiovasculară se asociază cu evenimentele cardiace acute și evoluția severă în bolile respiratorii virale, precum gripa. Pe 11 martie, în revista The Lancet a fost publicat un studiu multicentric, retrospectiv asupra evoluției clinice și factorilor de risc pentru mortalitatea pacienților cu COVID-19 în Wuhan, China. La peste jumătate din pacienții decedați s-au decelat niveluri crescute ale troponinei I cu sensibilitate înaltă pe parcursul internării. În plus, la pacienții cu evoluție severă s-au observat niveluri crescute și ale d-dimerilor (peste 1 μg/mL), IL-6, lactat dehidrogenazei și limfopenie.
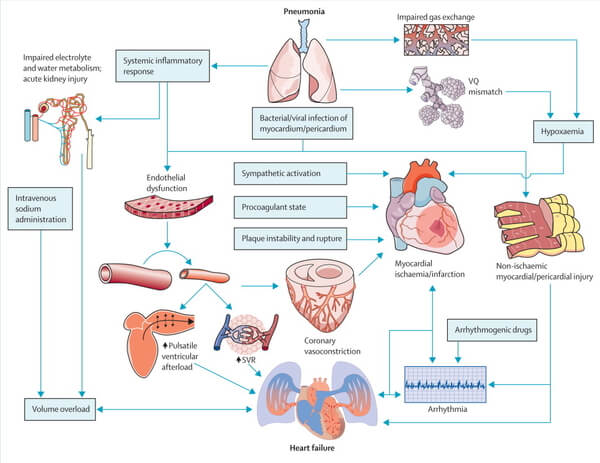
Conform NHC, o parte dintre primii pacienți infectați s-au prezentat la medic din cauza simptomelor cardiovasculare – palpitații și angină pectorală, în absența simptomelor de infecție respiratorie (precum tuse sau febră). Astfel, pacienții diagnosticați cu COVID-19 au o incidență crescută a simptomelor cardiovasculare ca urmare a răspunsului inflamator sistemic și a dezechilibrelor în răspunsul imunitar pe parcursul evoluției bolii.
Studiile au sugerat că MERS-CoV poate determina miocardită acută. Având în vedere similaritatea dintre MERS-CoV și SARS-CoV-2, se poate presupune că și noul coronavirus poate determina un grad de afectare miocardică ce crește nivelul de complexitate al managementului pacienților.
Afectarea miocardică în infecția cu SARS-CoV-2 a apărut la 5 din primii 41 de pacienți diagnosticați cu COVID-19 în Wuhan – manifestată în principal prin creșterea troponinei I (TnI) cardiace cu sensibilitate înaltă. Dintre decesele determinate de COVID-19, 11,8% din pacienții care nu aveau afecțiuni cardiovasculare preexistente au prezentat ulterior injurie miocardică substanțială, cu niveluri crescute ale cTnI și stop cardiac.
Mecanismul injuriei miocardice în infecția cu SARS-CoV-2 poate fi explicat prin nivelurile crescute de ECA2, care are o expresie crescută nu doar la nivel pulmonar, dar și la nivelul sistemului cardiovascular. Alte mecanisme care pot explica afectarea miocardică din cadrul COVID-19 sunt: dezechilibrul răspunsului generat de limfocitele T helper 1 și 2, precum și disfuncția respiratorie, urmată de hipoxemie și distrugerea miocitelor.
Un studiu efectuat pe 25 de pacienți care s-au recuperat în urma infecției cu SARS-CoV a arătat că 68% sufereau de dislipidemie, 44% prezentau anomalii la nivelul sistemului cardiovascular si 60% au dezvoltat tulburări de metabolism al glucozei. Analiza metabolomică a dezvăluit neregularități în metabolismul lipidelor la pacienții cu istoric de infecție cu SARS-CoV. Mecanismele prin care s-au produs dezechilibrele în metabolismul lipidelor și al glucozei sunt încă nedescoperite. Ținând cont de faptul că SARS-CoV-2 și SARS-CoV au structuri asemănătoare, acest nou coronavirus ar putea de asemenea cauza afectare cronică a sistemului cardiovascular. În acest context, este necesară atenție sporită asupra tratamentului cardioprotector pe parcursul evoluției bolii.
ECA2, receptor pentru SARS-CoV-2
S-a observat că SARS-CoV-2 folosește enzima de conversie a angiotensinei 2 (ECA2) drept receptor de legare pentru proteina “spike”, similar virusului SARS-CoV. ECA2 este exprimat în cantitate mare la nivel cardiac și pulmonar. Domeniile de legare de la nivelul receptorului celor două coronavirusuri au aceeași secvență de aminoacizi în proporție de 72%, însă modelele moleculare indică o afinitate mai mare pentru ACE2 a domeniului de legare al SARS-CoV-2.
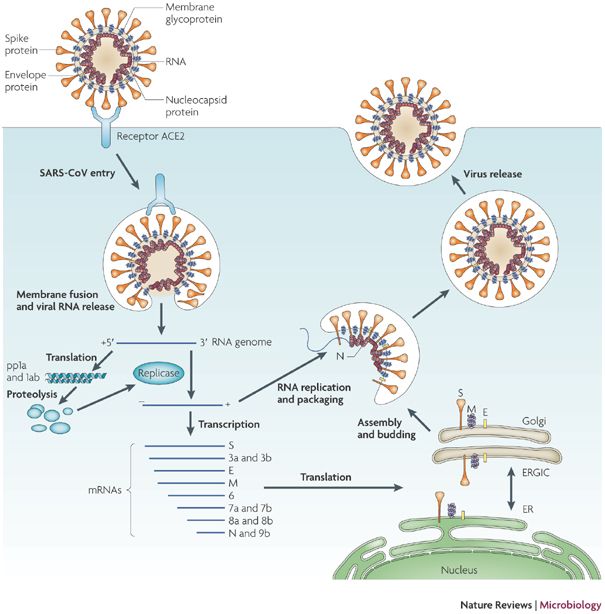
Enzima de conversie a angiotensinei (ECA) și omologul său apropiat, ECA2, au roluri fiziologice opuse. ECA transformă angiotensina I în angiotensina II, care se leagă și activează receptorul 1 pentru agiotensină (AT1R) – efectul fiind de vasoconstricție și creștere a tensiunii arteriale. ECA2 inactivează angiotensina II, producând angiotensină 1-7 – efect vasodilatator intens, inhibând sistemul renină-angiotensină-aldosteron. Studiile genetice și ablația genei ECA2 pe modele animale au arătat că enzima joacă un rol important în reglarea funcției cardiace – absența ECA2 s-a asociat cu cardiomiopatie și disfuncție ventriculară stângă.
Activitatea ECA2 nu este prevenită prin inhibiția ECA deoarece situsurile active ale enzimei au dimensiuni diferite. Tratamentul cronic cu antagoniștii AT1R (losartan, olmesartan) crește de 3 ori expresia ECA2 la nivel cardiac, dar și la nivel renal. S-a observat că tratamentul cu inhibitorii ECA determină niveluri crescute ale angiotensinei 1-7 la pacienții tratați astfel, prin supraexpresia ECA2. Datele arată că supraexpresia ECA2 crește severitatea infecției cu SARS la animale, prin creșterea receptorilor de legare pentru proteina spike. În plus, injectarea proteinei “spike” a SARS-CoV a produs injurie pulmonară mai severă, atenuată prin blocarea căii renină-angiotensină și depinzând de nivelul de expresie al ECA2. Pe lângă rolul de receptor de intrare pentru coronavirus, ECA2 are efect anti-inflamator, anti-fibrotic și anti-oxidant atunci când conduce către sinteza angiotensinei 1-7. Din acest motiv, s-a emis ipoteza că letalitatea mare a SARS s-a datorat dereglării căii naturale de apărare pulmonară.
Blocanții receptorilor de angiotensină – posibilă opțiune de tratament
O ipoteză recentă sugerează că inhibitorii AT1R ar putea fi benefici pacienților cu COVID-19 care dezvoltă pneumonie. De aici a apărut sugestia de a trata aceși pacienți astfel pentru a crește expresia ECA2, deși pare contraintuitiv. Mai multe studii observaționale asupra infecției cu SARS par să pledeze pentru asta.
Legarea proteinei “spike” a coronavirusului de ACE2 inhibă mai departe activitatea și expresia ECA2, ceea ce conduce mai departe către producție excesivă a angiotensinei II prin intermediul ECA. Astfel, scade capacitatea ECA2 de a produce angiotensină 1-7 – efect antiinflamator, antifibrotic, antioxidant, și crește nivelul angiotensinei II – efect proinflamator, profibrotic și prooxidant, favorizând injuria pulmonară.
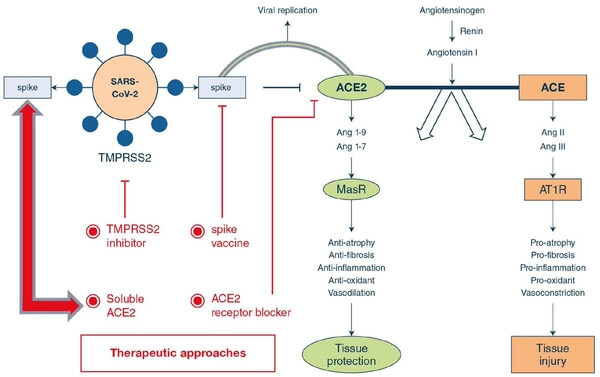
Tratamentul cu inhibitori AT1R determină expresia mai mare a ECA2, și deși poate părea paradoxal, ar putea avea efect protector față de afectarea pulmonară din cadrul COVID-19. Explicațiile constau în cele două mecanisme complementare:
- Infecția produce activare excesivă a AT1R prin intermediul angiotensinei în cantitate mare (nu se mai leagă de ECA2 blocat de proteina spike a SARS-CoV). Aceștia sunt blocați prin intermediul BRA.
- Blocând AT1R, crește nivelul angiotensinei, și stimulează astfel activitatea ECA2, care mai departe crește producția de angiotensină 1-7.
După epidemia produsă de SARS-CoV în 2002-2003, tratamentul cu inhibitori ECA2 a fost sugerat ca posibilă opțiune terapeutică, însă nu a condus către aplicarea acestei ipoteze.
Losartan, telmisartan, olmesartan și alți antagoniști ai AT1R sunt folosiți pe scară largă în practica clinică din 1990 pentru controlul hipertensiunii arteriale și a unor afectări renale. Au un profil de siguranță bun și determină rar efecte adverse severe. Trebuie însă menționat că jumătate dintre pacienții spitalizați pentru infecție cu SARS-CoV au prezentat hipotensiune arterială. Încă nu există date despre rata evenimentelor hipotensive la pacienții spitalizați pentru infecție cu SARS-CoV-2. Astfel, nu se poate aprecia oportunitatea utilizării medicamentelor antihipertensive la acești pacienți, necunoscând riscul de exacerbare al hipotensiunii.
Încercările comunității medicale nu s-au limitat la această posibilă terapie. Între timp, cel puțin 37 de companii și grupuri academice au anunțat programe de dezvoltare a vaccinurilor COVID-19. Conform specialiștilor, deși vaccinul ar intra într-un mecanism de aprobare accelerată, în stare de urgență, și deși etapa preclinică se desfășoară într-un ritm fără precedent, acesta nu ar fi disponibil mai devreme de 3-4 ani publicului larg. Cel mai optimist scenariu este pentru vaccinul Moderna. Începând de săptămâna viitoare va începe testaea profilului de siguranță pe subiecți sănătoși în SUA (3 luni). Apoi vaccinul va trebui testat într-un grup și mai mare (6-8 luni). Abia după aceea, va începe producția în masă și testele pe grupuri mai mari de oameni.
Este mai probabil ca medicamentul împotriva infecției să fie dezvoltat înaintea vaccinului. Conform documentului OMS care vizează moleculele prioritate în studierea COVID-19, candidatul cel mai promițător este remdesivir. Pe 26 februarie au fost demarate două studii de fază III, în cadrul cărora remdesivir va fi administrat la 1.000 de pacienți. În fazele 1 și 2 a demonstrat eficiență la pacienții infectați cu virusul Ebola. Studiul de fază 3 se va desfășura atât în spitale din China, cât și în Statele Unite.
Citește și:
- OMS: Infodemia cu noul coronavirus. Studiu de caz: cum se transmite virusul mediatic, în paralel cu SARS-CoV-2. Ce rol au Facebook și Google. Lista surselor autorizate pentru informare
- #VociCuAutoritate. Organizația Mondială a Sănătății declară PANDEMIA COVID-19. Inspectoratul pentru Situații de Urgență: cum ne protejăm pe noi și pe cei din jur de infecția cu noul coronavirus
- Tratament pentru infecția coronavirus SARS-CoV-2: peste 80 de studii clinice sunt în desfășurare. Remdesivir, medicamentul antiviral cu cel mai mare potențial terapeutic

