#COVID-19 și bolile cardiovasculare: risc crescut pentru pacienții cardiaci, dar SARS-CoV-2 poate da leziuni miocardice și la persoanele fără istoric de boli cardio-vasculare
Aproximativ 10% dintre pacienții spitalizați cu COVID-19 prezintă boală cardiovasculară la momentul diagnosticului infecției COVID-19, însă numărul de pacienți care dezvoltă sechele cardiovasculare variază, acestea constând în leziune miocardică acută, miocardită, sindrom coronarian acut, cardiomiopatie, insuficiență cardiacă congestivă, șoc cardiogen și aritmii.

Studii care arată asocierea COVID-19 – boală cardiovasculară
O meta-analiză a șase studii, care a inclus 1.527 de pacienți cu COVID-19, a examinat prevalența bolilor cardio-vasculare și a raportat prezența următoarelor comorbidități:
- hipertensiune arterială – 17,1%;
- boli cardio-vasculare și cerebro-vasculare – 16,4%;
- diabet zaharat – 9,7%.
Pacienții care au necesitat internare în secția de terapie intensivă au asociat mai des comorbidități în comparație cu restul pacienților cu COVID-19.
Analiza a 44.672 de cazuri confirmate cu COVID-19 în Wuhan, China a arătat că ratele de fatalitate au fost mai crescute la pacienții cu:
- boli cardiovasculare (10,5%);
- diabet zaharat (7,3%);
- hipertensiune (6%), comparativ cu rata generală a mortalității de 2,3%.
Mai multe studii mai mici de tip cohortă au obținut rezultate similare, sugestive pentru risc mai mare de evenimente adverse pentru acești pacienți, deși există diferențe legate de testare și standardizarea datelor. Deși rapoartele din afara Chinei sunt limitate, datele din Italia sugerează rate similare de mortalitate și un risc crescut de deces în cazul pacienților cu comorbidități.
Posibile mecanisme implicate
Este cunoscut faptul că mecanismele care conduc către boală cardiovasculară se suprapun căilor care reglează funcția imunitară. De exemplu, vârsta înaintată este cel mai puternic factor de risc pentru boala cardiovasculară, iar efectul îmbătrânirii asupra sistemului imunitar poate fi la fel de important pentru susceptibilitatea și severitatea COVID-19. Alți factori de risc pentru boala cardio-vasculară, precum diabetul și hiperlipidemia, au impact asupra funcției imunitare și, la rândul ei, dereglarea stării imunologice corespunde riscului crescut de boală cardiovasculară. Astfel, boala cardio-vasculară poate fi un marker al îmbătrânirii și dereglării imunologice accelerate și se asociază indirect cu prognosticul COVID-19.
Evenimente adverse cardio-vasculare, frecvente în cadrul infecției COVID-19, joacă un rol în prognostic, similar altor infecții virale, cum ar fi gripa. Mecanismele sunt complexe, multi-factoriale și bidirecționale. În plus, infecția COVID-19 poate declanșa căi unice pentru acest agent patogen, care contribuie la evoluția pacienților cu boli cardiovasculare. De exemplu, se presupune că o expresie mai mare a ECA2 la pacienții cu hipertensiune arterială și BCV sporește susceptibilitatea pentru SARS-CoV-2, deși datele sunt contradictorii și fără sugestii clare asupra atitudinii terapeutice.
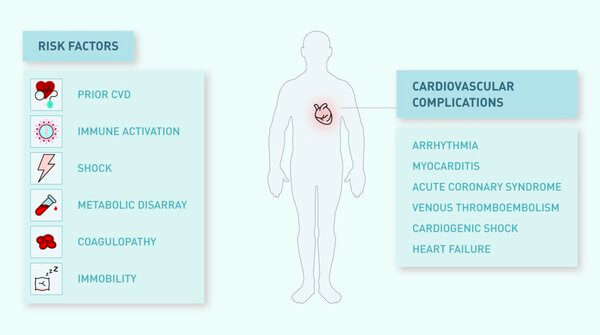
Leziune miocardică, miocardită și sindroame coronariene acute
Pacienții grav bolnavi cu COVID-19 pot dezvolta leziuni miocardice, definite printr-un nivel crescut al troponinei, din cauze non-ischemice (precum miocardita) sau cauze ischemice (infarct miocardic prin ruptura plăcii de aterom sau dezechilibru cerere/ofertă), în contextul hipoxiei din sindromul de detresă respiratorie acută și microtrombi potențiali.
Nivelurile crescute de troponină serică au fost descrise la mulți pacienți infectați cu SARS-CoV-2, fiind observate diferențe semnificative între pacienții care au decedat și cei care au supraviețuit. Într-o meta-analiză a 4 studii, incluzând un total de 341 de pacienți, diferența medie standardizată a nivelurilor de troponină I cardiacă a fost semnificativ mai mare la cei cu formă severă COVID-19, comparativ cu cei cu boală ușoară.
Creșterea ușoară a troponinei cu sensibilitate ridicată (hsTn I) la pacienții internați cu COVID-19 este frecventă și nespecifică. Cu excepția cazului în care simptomele, electrocardiograma (ECG) sau ecocardiografia coroborează suspiciunea clinică de infarct miocardic acut sau miocardită, nu e necesară testarea de rutină, pentru toți pacienții, a troponinei, conform poziției Colegiului American de Cardiologie. Mai mult decât atât, nivelurile de troponină pot fi crescute artificial la pacienții cu insuficiență renală din cauza excreției întârziate, care este frecventă la pacienții cu boală avansată.
Inflamația miocardică și deteriorarea au fost raportate în relație cu infecția COVID-19. Din 68 de decese dintr-o serie de 150 de pacienți cu COVID-19, 7% din decese au fost atribuite miocarditei cu insuficiență circulatorie, iar în 33% din cazuri este posibil ca miocardita să fi contribuit la cauza decesului. Alte rapoarte au descris miocardita fulminantă în cazul încărcăturii virale ridicate, cu descoperirea la autopsie a infiltratului inflamator mononuclear în țesutul miocardic.
Rapoartele au sugerat că leziunea cardiacă acută – care include creșterea biomarkerilor cardiaci > percentila 99, dar și anomalii ECG și ecocardiografice – este frecventă la pacienții cu COVID-19 și este asociată cu forme mai severe și prognostic mai slab. Studiile de cohortă efectuate la pacienții internați în China estimează că afectarea cardiacă acută apare la 7-20% dintre pacienții internați cu COVID-19 și este semnificativ mai frecventă la pacienții internați pe secțiile de terapie intensivă (22,2% față de 2%) și în rândul celor decedați (59% față de 1%).
Rapoartele de caz descriu pacienți cu COVID-19 și aspect ECG sugestiv pentru non-STEMI, fără boală coronariană obstructivă. Răspunsul inflamator accentuat și modificările hemodinamice asociate formei severe de infecție pot determina risc pentru ruperea plăcii aterosclerotice la pacienți susceptibili. Pacienții cu infecții respiratorii acute au risc ridicat de a dezvolta infarct miocardic acut după boli virale (inclusiv infecții cu alte tulpini de coronavirus).
Conform Colegiului American de Cardiologie (ACC), terapia trombolitică poate fi luată în considerare la pacienții stabili cu COVID-19 și STEMI.
În plus, este important de menționat că există o posibilă suprapunere între simptomatologia sindromului coronarian și COVID-19. Deși simptomele predominante ale COVID-19 sunt respiratorii, un raport de caz a descris un pacient din Italia cu dureri toracice. Ulterior s-a constatat că pacientul nu prezenta boală coronariană obstructivă, dar a fost testat pozitiv pentru COVID-19.
Aritmii cardiace
Deși este nespecific, palpitațiile fac parte din simptomatologia prezentă la 7,3% dintre pacienții unei cohorte de 137 de cazuri de COVID-19.
La pacienții cu COVID-19 spitalizați, aritmiile cardiace au fost observate la 16,7% din 138 de pacienți din China și au fost mai frecvente la pacienții internați pe secția de terapie intensivă (44,4% față de 6,9%). Din păcate, nu există încă date despre tipul de aritmii apărute la acești pacienți.
Prevalența ridicată a aritmiilor ar putea fi, în parte, atribuită tulburărilor metabolice, hipoxiei, stresului neurohormonal și inflamator, în contextul infecției virale, la pacienții cu sau fără boală CV preexistentă.
Cardiomiopatie și insuficiență cardiacă
Dintre pacienții cu COVID-19 în stare gravă și critică, 23-33% au dezvoltat cardiomiopatie și insuficiență cardiacă asociată, necesitând management suportiv al funcțiilor vitale. Insuficiența cardiacă a fost observată la 23% dintre pacienții cu COVID-19 și a fost mai frecventă la pacienții decedați (51,9% vs 11,7%).
Rămâne neclar dacă insuficiența cardiacă este cauzată cel mai frecvent de exacerbarea disfuncției preexistente a ventriculului stâng sau de cardiomiopatia nou instalată (fie din cauza miocarditei, fie a cardiomiopatiei de stres).
Insuficiența cardiacă dreaptă și hipertensiunea pulmonară asociată trebuie, de asemenea, luate în considerare, în special în contextul bolilor pulmonare parenchimatoase severe și ARDS.
Șoc cardiogenic și mixt
Prezentarea clinică predominantă a COVID-19 este boala respiratorie acută, care poate duce la ARDS, manifestat prin hipoxemie și opacități “în geam mat” la imagistica toracică. Caracteristici similare pot fi observate și în cazul edemului pulmonar cardiogenic. Ca atare, este important să se ia în considerare șocul cardiogenic sau mixt.
Transplantul de inimă în contextul infecției COVID-19
Au fost raportate cazuri de infecție cu COVID-19 în rândul pacienților cu transplant de inimă. Doi pacienți din China, cu transplant de inimă, unul cu boală ușoară și unul cu formă severă, au prezentat simptome tipice COVID-19. În ambele cazuri s-au întrerupt tratamentele imunosupresive de bază și s-a tratat agresiv cu steroizi în doză mare, imunoglobuline și antibiotice. Ambii pacienți au supraviețuit, fără a exista dovezi de respingere a allogrefei.
În epidemiile virale anterioare s-a observat că beneficiarii de transplant de organe solide, fiind imunosupresați, au înregistrat forme severe de infecție. În prezent, nu există ghiduri de tratament pentru acești pacienți.

Urmăriți Podcastul #VociCuAutoritate COVID-19, episodul 3, în care Dr. Gabriel Tatu-Chițoiu, medic cardiolog și fost președinte al Societății Române de Cardiologie, explică recomandările pentru pacienții cu hipertensiune arterială în această perioadă:
Citește și:
- Bătălia #COVID19, în laborator. Sanofi și Translate Bio colaborează pentru a dezvolta un nou posibil vaccin împotriva COVID-19, bazat pe ARNm
- #COVID19. Manifestările gastrointestinale ar putea fi primele simptome. Există dovezi că virusul SARS-CoV-2 s-ar putea transmite pe cale fecal-orală, nu doar prin tuse și strănut
- #COVID-19. ANALIZĂ. 5 posibile explicații pentru numărul mare de decese din Italia. Profilul mortalității: nicio victimă sub 30 de ani, vârsta medie – 80 de ani, 99% aveau și alte boli.

