Fibroza pulmonară idiopatică: identificarea biomarkerilor, diagnosticul precoce și personalizarea tratamentului
Fibroza pulmonară idiopatică (FPI) este o boală cronică progresivă a cărei etiologie rămâne recunoscută și pentru care soluțiile de tratament sunt limitate.
Manifestările bolii sunt eterogene și evoluția este imprevizibilă. În prezent, clinicienii și cercetătorii aplică o serie de indici și parametrii funcționali, radiologici, histopatologici pentru a încadra pacienții în diferite categorii fenotipice de progresie a bolii. Totuși, acești indicatori nu pot prezice cu acuratețe nici răspunsul la tratament, nici evoluția bolii, astfel încât să se poată interveni pentru controlul exacerbărilor acute.
Factorii de prognostic fiziologici nu oferă multe informații despre mecanismele bolii și nu pot identifica la nivel molecular fenotipurile asociate cu această boală. În aceste condiții se impune identificare unor indici moleculari – biomarkerii.
Ce înseamnă un biomarker? Ce rol ar putea avea în FPI?
Pe măsura ce medicina de precizie devine un standard în tot mai multe specialități, termenul de biomarker capătă înțelesuri multiple. În cel mai simplu sens, se referă la orice element care descrie procesul biologic al bolii în materie diagnostic, prognostic, activitatea bolii și eficacitatea tratamentului. Și în cazul FPI, reprezintă o mare nevoie identificarea unor biomarkeri care pot defini toate aceste aspecte ale bolii.
Un biomarker bun, în esență, reprezintă un instrument care oferă o informație ce îi permite medicului să intervină, să influențeze parcursul bolii într-un fel. Cel mai important este că ajută medicul să ofere tratamentul potrivit pacientului potrivit.
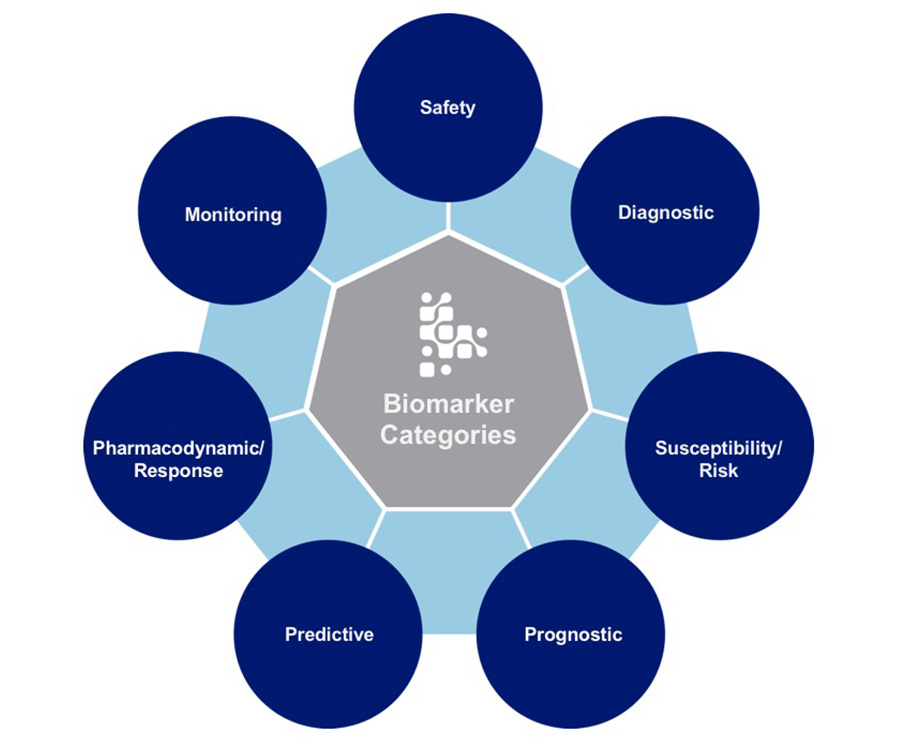
În cazul FPI, unde cauza bolii rămâne cunoscută, încă nu este foarte clar dacă intervenția precoce poate avea un rezultat semnificativ asupra progresiei bolii. Medicamentele disponibile până acum au încetinit declinul functional măsurat prin capacitatea vitală forțată (CVF). Biomarkerii ar însemna identificarea pacienților care ar avea beneficii maxime de pe urma intervenției precoce. De exemplu, mutații genetice ale proteinelor din stufactant sau alterări la nivelul telomerelor apar la anumite categorii de pacienți. Aceștia intră în categoria markerilor de susceptibilitate. Enzima MMP-7 poate fi crescută în stadiile subclinice ale bolii.
„Intuim că din moment ce medicamentele reduc declinul capacității vitale forțate, o intervenție precoce va avea un impact semnificativ în a modifica parcursul bolii. Ideal, pacientul nu ajunge niciodată într-un stadiu de dizabilitate. Nu facem CT-uri tuturor pacienților ca să identificăm primele stadii ale bolii, astfel încât biomarkerii potriviți, posibil MMP-7, ar putea fi de ajutor” – Naftali Kaminski, Șeful Departamentului de Pneumologie de la Yale
MMP7 – matrix metaloproteinaza – 7 este o enzimă ce degradează molecule din matrixul extracelular, fiind implicate în procesul de remodelare tisulară. MMP-7 s-au dovedit factori predictivi pentru mortalitatea din FPI și înregistrează valori crescute la cei cu modificări imagistice și fără simptome.
Pe lângă MMP-7, proteinele A (SP-A) și D (SP-D) din surfactantul pulmonar sunt alți biomarkeri importanți în FPI. Aceste proteine fac parte din sistemul imunitar înnăscut și participă la opsonizarea bacteriilor în alveole, pregătindu-le pentru fagocitoza realizată de macrofage. Valorile serice ale acestor proteine se corelează cu severitatea bolii, arătând afectarea alveolară ce apare prin procesul de fibroză. Mai mult decât atât, există studii care arată că nivelul seric al proteinei D este un predictor al progresiei bolii și al prognosticului la pacienții tratați cu pirfenidonă.
În acest moment, cei mai buni biomarkeri în ceea ce privește reproductibilitatea și precizia sunt:
- MMP-7
- SP-A, SP-D
- CCL-18 (marker al activării macrofagelor).
Aceste elemente totuși nu pot prezice progresia bolii la fel de bine precum CVF, însă au o utilitate mai mare în ceea ce privește estimarea mortalității, mai ales în stadii precoce ale bolii. Pentru exacerbările acute, KL-6 este un biomarker cu valori crescute în sângele bolnavilor, însă mecanismele nu sunt clare încă.
În aceste cazuri este promițător că majoritatea metodelor de determinare a markerilor sunt constituite din teste rapide și cost-eficiente. Problema ar fi standardizarea și comercializarea testelor și folosirea lor de rutină în clinică.
Biomarkeri identificați în spută
Măsurarea anumitor factori detectați în spută pentru a detecta modificările moleculare associate FPI este o metodă mai puțin invazivă decât analiza lavajului bronholaveolar. Un studiu publicat în revista PLOS ONE atrage atenția asupra faptului că la pacienții cu FPI s-a observat că anumiți factori au valori mult mai mari decât în populația sănătoasă și decât la pacienții cu BPOC, aceștia fiind luați în calcul drept posibili biomarkeri în viitor.
Pentru acest studiu, cercetătorii de la Universitatea din Liege, Belgia au comparat 15 pacienți cu FPI cu 30 de voluntari sănătoși și cu 32 de pacienți cu BPOC. Pacienții cu BPOC au fost incluși deoarece și această boală se asociază cu un fenomen de fibroză, care însă se manifestă mai mult la nivelul peretelui căilor respiratorii decât în plămân.
Atunci când este analizat lichidul obținut prin lavaj bronhoalveolar de obicei se verifică celularitatea. Același lucru a fost aplicat în aceste cazuri pentru spută. La pacienții cu FPI s-au identificat valori crescute ale anumitor celule imune și epiteliale, dar fără a fi foarte diferite de cei cu BPOC.
MMP-7 a înregistrat valori mai mari la pacienții cu FPI comparativ cu cei cu BPOC. TGF-beta, IL-8, KL-6 sunt câteva dintre moleculele care au înregistrat niveluri crescute atât în ser, cât și în lavajul bronhoalveolar. Studiul a arătat că și analiza sputei ar putea fi o metodă mai puțin invazivă de a detecta biomarkeri.
Nivelul a doi factori, KL-6 și MMP-7, s-a corelat cu volumul pulmonar total al pacienților cu FPI.
Lipidele ca biomarkeri pentru FPI
Un studiu desfășurat în China a identificat anumiți biomarkeri lipidici în plasma pacienților cu FPI, conform datelor publicate în revista BMC Pulmonary Medicine. Conversia lipidelor în energie este afectată în multe boli cum ar fi Alzheimer, diabet dar și boli respiratorii precum astmul, fibroza chistică, BPOC.
Echipa de cercetători a realizat un profil lipidic al bolnavilor cu FPI. Au combinat două tehnici pentru a stabili nivelurile lipidelor la 22 de pacienți și la 18 subiecți sănătoși. Cromatografia lichidă și TOFMS (Time-of-flight mass spectrometry) au fost metodele utilizate.
62 dintre cele 507 molecule lipidice identificate erau unice pacienților cu FPI. Acestea au inclus 24 de glicerofosfolipide, 30 de glicerolipide, 3 steroli, 4 sfingolipide și un acid gras. Apoi, aceștia au încercat să vadă dacă anumite molecule ar funcționa ca biomarkeri.
Concluzia a fost că 12 dintre cele 62 de molecule se corelează puternic cu FPI și le-au fost identificate specificitatea și sensibilitatea. 6 lipide – R7, R9, R13, R16, R17 și R21 pot funcționa ca biomarkeri deoarece pot face diferența între FPI și grupul de control.
Celulele imune circulante
Într-un studiu publicat în European Respiratory Journal, cercetătorii germani au identificat un tip specific de celule –imune myeloid-derived suppressor cells (MDSC) – în sângele pacienților cu FPI. Cu cât numărul acestor celule era mai mare, cu atât funcția pulmonară era mai limitată. Deși sunt necesare mai multe studii pentru a confirma capacitatea acestor celule de a funcționa drept biomarkeri, investigatorii declară că numărul MDSC reflectă evoluția bolii.
Pentru mai multe informații pe tema biomarkerilor folosiți în FPI puteți urmări mai jos explicațiile specialiștilor, Prof. Vincent Cottin and Prof. Luca Richeldi:
Articole similare
- Fibroza pulmonară idiopatică: o boală mai puțin cunoscută, dar cu o mortalitate mai mare decât multe forme de cancer
- 200 de afecțiuni ale plămânului au simptome similare, dar cauze diferite. Să înțelegem bolile interstițiale pulmonare
- Recunoașterea „sunetelor specifice fibrozei pulmonare idiopatice” – cheia pentru diagnosticul precoce și eficacitatea tratamentului. Ascultă și tu!
- O boală de cauză necunoscută – fibroza pulmonară idiopatică. Care sunt factorii de risc?

