#COVID19. Update ECDC: Risc FOARTE RIDICAT de depășire a capacității sistemelor sanitare în Europa, dacă măsurile de atenuare sunt insuficiente. Semnal de alarmă cu privire la relaxarea măsurilor de distanțare socială
UPDATE 9 aprilie 2020: Cel mai recent update (al optulea) asupra riscurilor din comunitatea europeană, efectuat de ECDC, schimbă evaluarea riscului pentru depășirea capacității sistemelor sanitare. Astfel, dacă în precedenta actualizare (25 martie), riscul era considerat a fi ridicat, în actuala se aduc completări și se specifică faptul că riscul de depășire a capacității sistemului de sănătate și de asistență socială în UE / SEE și Marea Britanie este considerat RIDICAT, deși există măsuri eficiente de atenuare și FOARTE RIDICAT, dacă măsurile de atenuare sunt insuficiente.
ECDC recomandă ca, în situația actuală, statele să se concentreze puternic pe strategii eficiente de testare și supraveghere (inclusiv urmărirea contacților epidemiologici), măsuri comunitare (inclusiv distanțarea fizică), consolidarea sistemelor de asistență medicală și informarea comunității publice asupra situației din domeniul sanitar. Este necesară promovarea bunăstării mintale în rândul persoanelor care trăiesc sub măsurile de distanțare socială, pentru ca populația să aibă în continuare capacitatea de a respecta aceste măsuri.
Un nou capitol a fost adăugat la acest document: Considerații privind încetarea măsurilor de distanțare socială
Experții ECDC subliniază propagarea trendului de „relaxare” în populația europeană, cu variații în diverse state. Astfel, măsurile de distanțare socială, ca și vaccinurile, riscă să devină victima propriului succes. În România, acest trend începe să fie de asemenea resimțit, în ciuda mesajelor de încurajare și solicitare a respectării măsurilor de izolare pe care autoritățile le transmit.
Tot mai multe dovezi se acumulează și indică faptul că măsurile de distanțare socială reduc colectiv transmisia. Modelele predictive au arătat că încetinirea transmiterii ar reduce numărul general de cazuri și ar întârzia vârful epidemiei, reducând astfel semnificativ presiunea asupra sistemelor naționale de sănătate. Cu toate acestea, măsurile stricte de distanțare fizică și socială sunt extrem de perturbatoare pentru populații, atât economic, cât și social, și există deja semne că rezidenții anumitor țări nu aderă ferm la măsurile recomandate din cauza „oboselii de izolare”.
Cu excepția cazului în care incidența infecțiilor este redusă la un nivel foarte scăzut, transmisia va continua până la atingerea unui prag de imunizare în masă a populației (o proporție ridicată din populație care a fost infectată și s-a vindecat). Considerând numărul mediu de persoane infectate de către un singur bolnav, R0, ca fiind 3, acest prag de imunizare este de 67%.
Adică, în medie, două din trei persoane dintr-o comunitate ar trebui să fie imune pentru a opri transmiterea continuă. În lipsa unui vaccin, această imunitate va fi dobândită doar ca urmare a infecției cu SARS-CoV-2. Estimările actuale sugerează că nicio țară sau populație a UE / SEE nu este aproape de atingerea pragului de protecție a populației, ceea ce înseamnă că dacă intervențiile sunt ridicate prea repede, este de așteptat transmiterea susținută a virusului.
În concluzie, măsurile de distanțare socială vor trebui menținute în vigoare, iar relaxarea lor făcută doar după o evaluare riguroasă a situației. ECDC lucrează la un plan mai detaliat care să evalueze această problemă. Îl vom prezenta și noi într-un viitor articol.
„Oare câte victime va mai face epidemia? Nu știm! Dar știm sigur că depinde de noi să avem cât se poate de puține! Dacă nu respectăm cu strictețe toate măsurile impuse de autorități, pierderile de vieți omenești vor fi din ce în ce mai multe și cazurile grave, care necesită tratament medical intensiv, se vor înmulți”, Președintele României, domnul Klaus Iohannis.
3 aprilie 2020: #COVID19. ECDC: Risc RIDICAT de depășire a capacității sistemelor sanitare în Europa, în luna APRILIE
La finalul lunii martie 2020, au fost raportate cazuri COVID-19 în toate statele din Spațiul Economic European (SEE), incluzând Marea Britanie. Rata medie de incidență cumulată la 14 zile (Ric14) a crescut de la 3,3 cazuri la 100.000 de persoane (cât era la 11 martie) la 36,1 cazuri la 100.000 de persoane la 25 martie 2020, conform estimărilor Centrului European de Prevenție și Controlul Bolilor (ECDC).
ECDC a luat ființă în anul 2003, ca răspuns al Uniunii Europene față de criza SARS, cu scopul de a contribui la controlul unor situații asemănătoare. Datele din acest articol se bazează pe cel mai recent raport al ECDC, care a evaluat riscul de a fi depășite sistemele de sănătate în luna aprilie, în Europa, pe fondul pandemiei #COVID19.
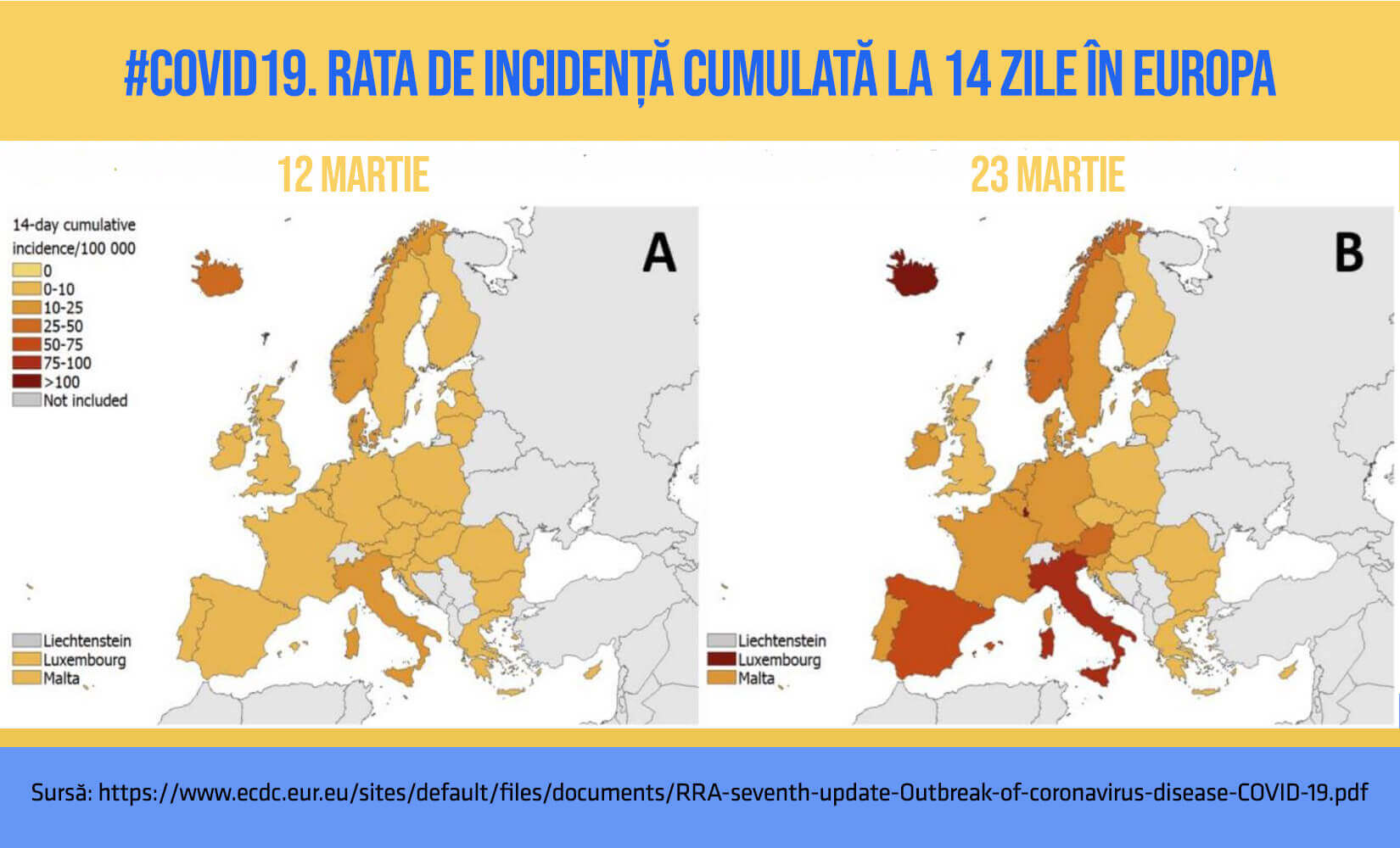
Conform ultimului raport al ECDC, riscul de depășire a capacității sistemului de asistență medicală în regiunea Europeană în următoarele săptămâni este considerat ridicat. Gradul acestuia nu s-a schimbat de la raportarea anterioară, din 12 martie.
Tot mai multe cazuri se datorează transmiterii comunitare, fără posibilitatea de a identifica contacții epidemiologici. Pe baza Ric14 se estimează că niveluri similare celor observate în provincia Hubei vor fi observate în toate statele din regiunea UE în decurs de câteva zile, până la câteva săptămâni, în cazul anumitor țări.
Analizele ECDC indică faptul că, dacă pandemia avansează în același ritm, fără contramăsuri puternice și metode de creștere a capacității sistemelor de a gestiona fluxul mare de pacienți, probabilitatea ca multor țări europene să le fie depășită capacitatea din secțiile de terapie intensivă este mare, iar impactul COVID-19 va fi și el foarte mare și va duce probabil la o morbiditate și mortalitate suplimentare. Acest impact va fi concentrat în cea mai mare parte la populațiile vulnerabile de vârstnici și persoanele cu afecțiuni cronice preexistente.
Mai mult, personalul medical este sub presiune, iar resursele sunt limitate. Au existat raportări privind dificultatea accesării mai multor echipamente vitale: ventilatoare, materiale de eșantionare și materiale de laborator care afectează capacitatea de diagnostic COVID-19, echipamente individuale de protecție.
S-au înregistrat, de asemenea, dificultăți în urmărirea contacților epidemiologici, supraveghere, comunicarea riscurilor. A fost sesizată lipsa de personal și spațiu din cauza nevoilor crescute de triaj și izolare a cazurilor suspecte.
Pe de altă parte, deși gripa sezonieră a atins maximul în toate țările din regiunea UE, unele sisteme de asistență medicală pot fi încă sub presiune din cauza cazurilor de gripă reziduale și a celor cu urmări severe.
Sub-regiuni din Italia, Franța, Olanda și Spania au raportat deja că au ajuns la saturația sistemului de sănătate din cauza supraîncărcării cu pacienți care au nevoie de terapie intensivă. Presiunea crescută cauzată de COVID-19 asupra multor sisteme de sănătate din spațiul european depinde de nivelul de pregătire și capacitatea de gestionare a fluxului brusc de pacienți pe care o anumită țară sau zonă le are în urma implementării rapide a măsurilor.
Predicția pe termen scurt a ECDC privind depășirea capacității sistemelor de sănătate
Cu excepția cazului în care sunt modificate prin intervenție eficientă, estimările actuale ale ratei de incidență cumulată la 14 zile (o măsură indirectă de calcul a prevalenței cazurilor active de COVID-19 în populație) sugerează că aproximativ jumătate din toate țările UE / SEE vor atinge o rată de 100 de cazuri COVID-19 la 100.000 de persoane (prevalența în provincia Hubei la apogeul epidemiei) până la sfârșitul lunii martie, țările rămase atingând acest nivel până la jumătatea lunii aprilie 2020.
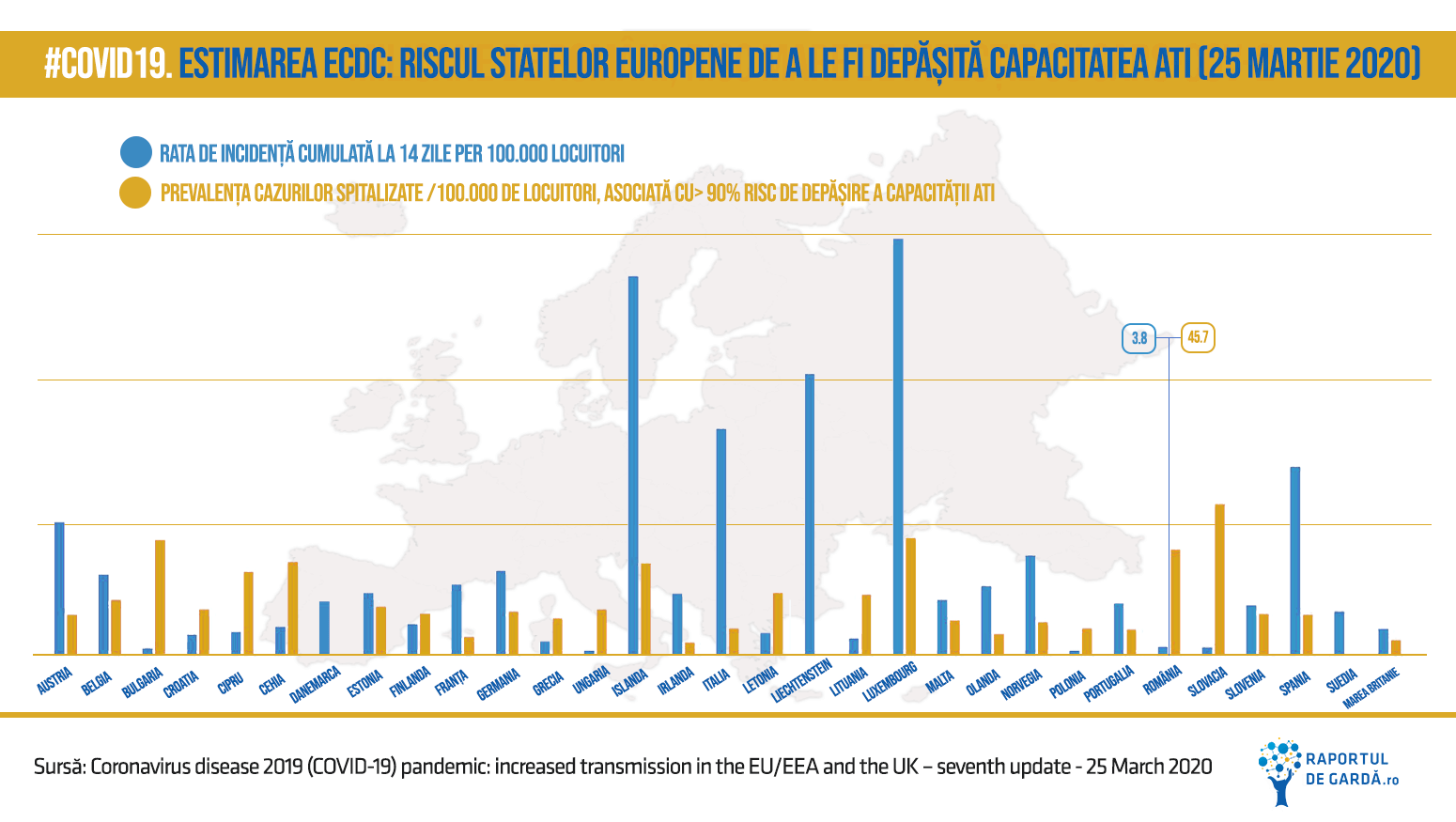
Islanda, Luxemburg și Liechtenstein au atins deja acest nivel la 21, 22 și 23 martie, respectiv. Aceste predicții trebuie interpretate însă cu prudență din cauza intervalelor de predicție inerente modelării și din cauza măsurilor eficiente de diagnostic și testare care au fost sau ar putea fi adoptate.
Întrucât mai multe țări testează acum doar infecții respiratorii acute severe la internarea în spital (din cauza lipsei consumabilelor de laborator), raportarea cazurilor confirmate în laborator este deficitară în mai multe țări. Previziunile privind prevalența vor fi probabil afectate de măsurile tot mai stricte de limitare a contactului social, dacă acestea se dovedesc eficiente.
Dr. Marius Geantă, președinte Centrul pentru Inovație în Medicină, vorbește în acest Podcast #VociCuAutoritate COVID-19 despre presiunea la nivelul Europei și scenariul 4 al pandemiei în România.
Estimarea capacității sistemelor de sănătate în ceea ce privește ATI
ECDC a estimat riscul de saturație în ceea ce privește paturile din unitățile de terapie intensivă (ATI) prin intermediul unei simulări, folosind datele din spitale preluate din sondajul Point prevalence survey of healthcare-associated infections and antimicrobial use in European acute care hospitals (2016-2017). Modelul predictiv utilizat se bazează pe rata de ocupare a paturilor, măsurată în afara sezonului de iarnă și nu ia în considerare creșterea capacității pe care multe țări au adoptat-o ca răspuns la starea de urgență în contextul COVID-19.
Capacitatea spitalelor a fost evaluată ca o funcție a prevalenței în creștere a cazurilor de COVID-19 spitalizate, la 100.000 de persoane, pentru trei niveluri de pacienți spitalizați cu COVID-19 care necesită îngrijiri ATI (5%, 18% și 30% – scenarii de severitate).
Pe baza acestor estimări, patru țări din UE / SEE prezintă un risc ridicat de atingere a saturației privind capacitatea de gestionare a cazurilor ATI, cu o prevalență de 10 cazuri COVID-19 spitalizate per 100.000 de persoane. La o prevalență de 18 cazuri spitalizate la 100.000 de persoane (Scenariul din Lombardia începând cu 5 martie), 12 țări prezintă un risc ridicat de depășire a capacității ATI. În total, capacitatea tuturor țărilor UE / SEE și Marea Britanie ar fi depășite la o prevalență de 100 de cazuri spitalizate pe 100.000 de persoane (scenariul provinciei Hubei la apogeul epidemiei).
Cu toate acestea, în ciuda saturației capacității ATI din majoritatea țărilor, mai mult de jumătate din țări ar mai dispune de paturi non-ATI într-o situație asemănătoare cu a provinciei Hubei.
Tot în scenariul provinciei Hubei, capacitatea privind camerele de izolare ar fi depășită în toate țările cu mult înainte de a se atinge o prevalență de 10 cazuri spitalizate la 100.000 de persoane. În același scenariu de prevalență, șase țări nu ar avea capacitatea de izolare în camere individuale.
Este important de subliniat că timpul necesar pentru a ajunge la o asemenea situație de saturație depinde de mărimea țării, dar că la nivel regional și subregional, sistemele spitalicești pot fi copleșite mult mai devreme.
Cazul României
Din graficul prezentat mai sus se poate observa cum, deși Ric14 pentru România este de numai 3,8, valoarea prevalenței cazurilor spitalizate per 100.000 de locuitori, asociată cu un risc de peste 90% de depășire a capacității secțiilor ATI (pentru nivelul de 18% cazuri internate) este de 45,7. Valoarea prevalenței, corelată cu riscul de depășire a capacității ATI este principalul factor predictiv pentru depășirea sistemului sanitar per total.
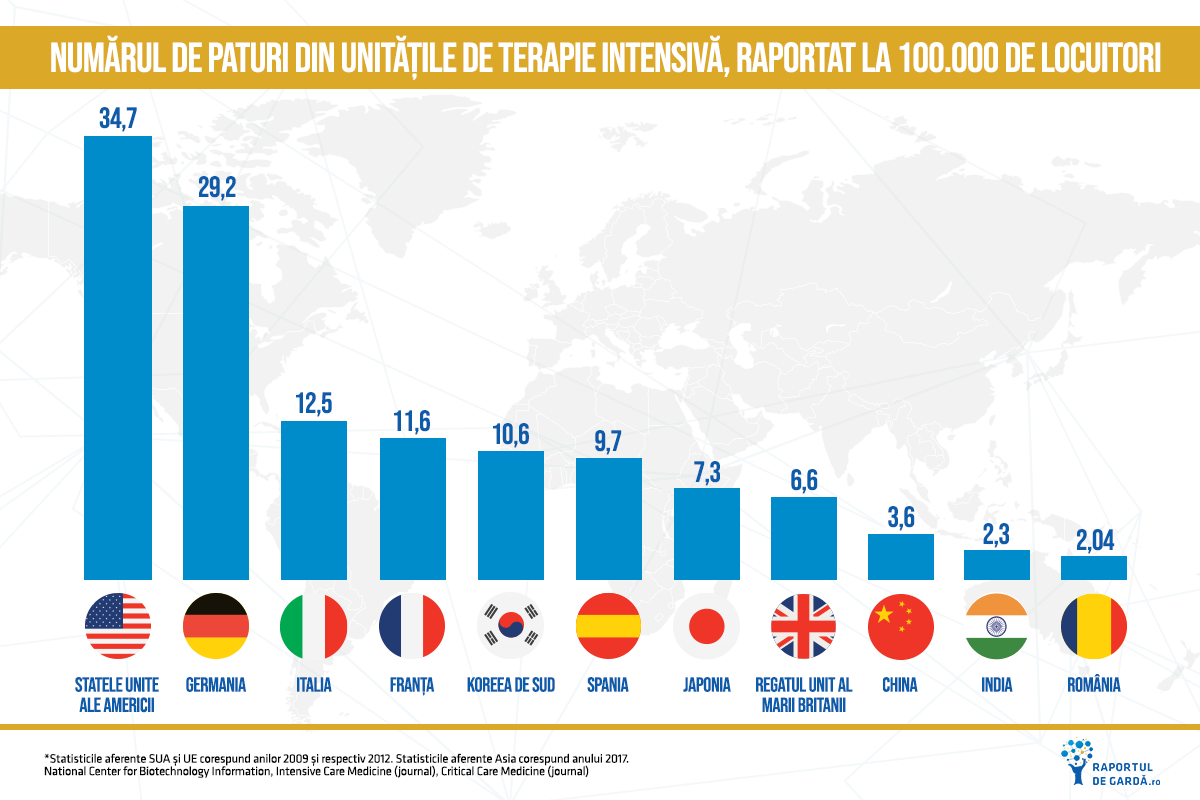
La începutul lunii martie, fostul ministru al sănătății Victor Costache declara că România dispunea la acel moment, în medie, de aproximativ 2,04 paturi ATI/ 100.000 de locuitori. Corelând aceste date, se conturează o situație în care România trebuie să facă tot posibilul pentru încetinirea răspândirii infecției COVID-19 prin măsuri de izolare socială. Ceea ce se și încearcă în mod activ. Citiți mai multe despre măsurile luate până acum pentru limitarea contactului.
Investiția în sănătate reprezintă un alt factor important pentru evaluarea capacității sistemelor de sănătate. Mai jos, cifrele prezentate în această săptămână de Eurostat, indică o subfinanțare a sistemului de sănătate din România.
Ce modele de gestionare eficientă a pandemiei COVID-19 există și ce ar trebui să învețe Uniunea Europeană?
Ca o concluzie, la nivel mondial există trei țări care au reușit să gestioneze cu succes până la aces moment pandemia: Taiwan, Coreea de Sud și Germania. Taiwanul și-a folosit din plin atuurile tehnologice: Big Data și geolocalizarea, dar a aplicat și măsuri stricte de distanțare socială. Coreea de Sud, pe lângă măsurile de distanțare socială, a folosit testarea în masă pentru aplatizarea curbei epidemiologice.
Cel mai elocvent exemplu pentru Europa este Germania, care, după cum se poate observa din graficul ECDC, are o Ric14 scăzută (raportată la numărul de cazuri pentru care a fost calculată – aproximativ 31.000) și un risc de depășire a capacității ATI de asemenea scăzut. Eficiența sistemului de sănătate din Germania este cu atât mai notabilă dacă ne uităm către ratele Spaniei, care la momentul graficului avea un număr de cazuri apropiat de al Germaniei. Totodată, înaintea pandemiei COVID-19, Germania avea 29,2 paturi/100.000 de locuitori, fiind țara cu cele mai multe paturi ATI după Statele Unite, iar existența acestora, la care s-au adăugat măsurile aferente situației de criză, au dus la rata scăzută a mortalității din acest stat european.
Germania a reușit acest control epidemiologic nu doar prin măsurile de distanțare socială care au fost respectate, ci și prin testarea efectuată pe scară largă, posibilă datorită rețelei de laboratoare din țară.
Criza COVID-19 a lovit din plin Europa și reprezintă o mare provocare. Această pandemie, efectul liberei circulații a persoanelor de la nivel mondial, a surprins UE deoarece nu există un mecanism unitar care să adreseze astfel de situații, iar responsabilitatea sănătății este lăsată în seama fiecărui stat membru. De aceea, discrepanțele între state sunt atât de evidente și au creat premisele pentru întârzierea instituirii măsurilor de prevenție. Organismele precum ECDC sunt utile, dar au nevoie de mai multă autoritate decizională. Acestea n-ar trebui să emită doar recomandări și evaluări, ci măsuri stricte și obligatorii.
Există o serie de factori care pot influența evoluția către colapsul sistemelor de sănătate europene:
- În primul rând, cadrele medicale, medicii și nu numai, care au nevoie să le fie puse la dispoziție toate resursele de protecție. Dacă aceștia se infectează, nu vor mai putea trata cazurile și vor răspândi mai departe infecția. Este nevoie de o delimitare clară a experților și a cadrelor medicale pregătite.
- Dotarea laboratoarelor cu aparatura necesară pentru efectuarea de teste diagnostice rapid și eficient.
- Programe eficiente de testare în populație, pentru a se asigura o buclă a transmiterii. Acestea sunt în strânsă legătură cu mărirea capacității laboratoarelor de testare.
- Dotarea secțiilor de anestezie și terapie intensivă cu aparatura necesară – o măsură vitală pentru cazurile la care apar complicații.
- Organizarea spitalelor pentru gestionarea cazurilor COVID-19, dar și pentru bolnavii cronici, care sunt cea mai vulnerabilă populație în această perioadă.
Urmează câteva săptămâni de grea încercare pentru Europa – numărul cazurilor va continua să crească, presiunea pe spitale va crește de asemenea. Ce putem face? Stăm acasă, limităm cât mai mult contactul, mai ales cu rudele în vârstă și rămânem informați din surse sigure.
Vă invităm să ascultați Podcast #VociCuAutoritate COVID-19: Când ar putea fi vârful epidemiei în România? și să citiți articolul dedicat.
Cum arătau lucrurile cu mai bine de o săptămână în urmă? La 22 martie 2020, Organizația Mondială a Sănătății raporta peste 50 de țări din regiunea europeană de care este responsabilă, afectate de COVID-19, numărul total de cazuri fiind de peste 120.000, numărul deceselor – peste 5.000. Pe 11 martie, OMS a declarat epidemia COVID-19 ca fiind pandemie. Pe 12 martie, Italia reprezenta 58% din cazurile de infecție raportate și 88% din cazurile de deces. 10 zile mai târziu, Italia reprezenta 36% din numărul de cazuri raportate de OMS și 67% din numărul de decese, dovada răspândirii virusului în restul statelor. Ritmul creșterii cazurilor din Europa reflectă tendințele observate în China în ianuarie și începutul lunii februarie. În Italia, acest trend a fost observat încă de la mijlocul lunii februarie.
Citește și:
- #COVID19. Taiwan controlează epidemia la numai 130 km de China continentală. Doar 216 de cazuri diagnosticate, în 3 luni. Cum a reușit?
- #COVID19. Analiza genomulului SARS-CoV-2: originea virusului și evoluția tulpinilor. Cum s-a transmis: liliac-pangolin-om
- #COVID-19. ANALIZĂ. 5 posibile explicații pentru numărul mare de decese din Italia. Profilul mortalității: nicio victimă sub 30 de ani, vârsta medie – 80 de ani, 99% aveau și alte boli

