#RareDiseaseDay: Cum au evoluat opțiunile terapeutice pentru hipercolesterolemia familială homozigotă și care sunt noile standarde pentru reducerea LDL-colesterolului
Hipercolesterolemia familială (FH) este o boală genetică caracterizată prin niveluri extrem de ridicate ale colesterolului cu densitate scăzută (LDL-C) și prin predispoziția de a dezvolta afectare cardiovasculară aterosclerotică cu debut precoce.
Hipercolesterolemia familială homozigotă (HoFH) este o formă rară a bolii, care afectează 1 persoană dintr-un milion. Netratați, majoritatea pacienților cu HoFH dezvoltă boală coronariană aterosclerotică și stenoză aortică înaintea vârstei de 20 ani și au risc ridicat de deces înaintea vârstei de 30 ani. Diagnosticul și tratamentul precoce, de scădere intensivă a LDL-C sunt elemente esențiale pentru un control optim al bolii. De obicei, boala nu e recunoscută decât la primul eveniment cardiovascular. Studiile raportează inclusiv cazuri de moarte subită cardiacă la pacienți de 4 ani.
Cei mai mulți pacienți cu hipercolesterolemie familială nu sunt identificați din cauza
lipsei programelor de screening și nivelului scăzut de informare asupra bolii, atât
în rândul personalului medical cât și în rândul populației generale. La pacienții cu HoFH se înregistrează o activitate redusă a receptorului LDL, care poate varia între 2-30% din nivelul normal de activitate. Prezentarea clinică a acestor pacienți este mult mai severă decât a celor cu forma heterozigotă. Pacienții tineri prezintă semne de ateroscleroză la nivelul unor zone arteriale extinse: artere carotide, coronare, femurale, iliace, etc.
Pacienții cu formă homozigotă (cei care au mutații ale ambele copii ale genei LDLR) manifestă boala sub o formă mai severă și la o vârstă mult mai precoce față de cei cu formă heterozigotă (heFH, cei care au doar o alelă mutantă).
Dacă nu se intervine terapeutic rapid, riscul de boală coronariană este de cel puțin 10 ori mai mare ca în populația generală.
HoFH este o boală cu debut precoce, cu potențial fatal prin complicațiile cardiovasculare, adesea subdiagnosticată. Astfel, tratamentul pentru prevenția bolii cardiovasculare la pacienții cu HoFH ar trebui să fie individualizat, accesibil și ar trebui să înceapă încă din copilărie, conform recomandărilor FH Foundation și World Heart Federation publicate recent în JAMA Cardiology. Individualizarea tratamentului ar trebui să ia în considerare atât prezentarea clinică a pacientului, dar și mutațiile genetice care au dus la dezvoltarea bolii.
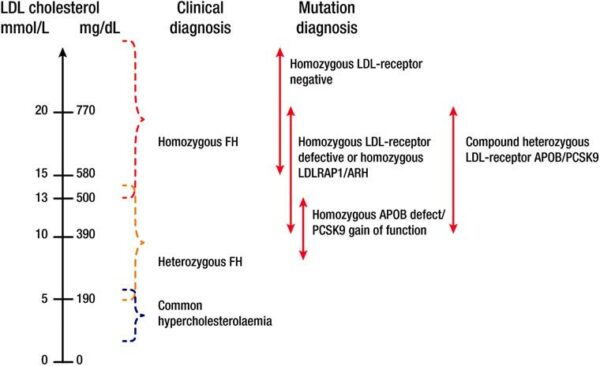
Noul ghid ESC/EAS (Societatea Europeană de Cardiologie și Societatea Europeană a Aterosclerozei) prezintă recomandările actuale ale managementului acestei patologii: cum pot fi stratificate cazurile de HoFH în funcție de riscul cardiovascular, când trebuie început tratamentul, care sunt opțiunile terapeutice și cum se monitorizează eficiența tratamentului.
Managementul HoFH
Tratamentul în HoFH se realizează cu diferite medicații și proceduri care au ca scop scăderea LDL-C sub un nivel prag, stabilit în funcție de riscul cardiovascular.
La pacienții cu risc foarte înalt de boală aterosclerotică cardiovasculară (ASCVD, atherosclerotic cardiovascular disease) prin istoric ASCVD sau alt factor de risc major (precum hipertensiune sau trigliceride ridicate), ținta terapeutică este reducerea LDL-C cu mai mult de 50% de la valoare inițială și menținerea acestuia sub pragul de 55 mg/dL.
În absența criteriilor de risc foarte înalt, pacienții cu FH sunt incluși în grupul de risc înalt. La aceștia, ținta terapeutică este reducerea LDL-C cu mai mult de 50% de la valoarea inițială și menținerea sub pragul de 70 mg/dL.
Copiii cu FH ar trebui învățați să urmeze o dietă corespunzătoare și ar trebui să înceapă tratament cu statine de la vârsta de 6-10 ani. Ținta terapeutică pentru LDL-C este de sub 135 mg/dL la după vârsta de 10 ani și de scădere cu mai mult de 50% înainte de 10 ani.
Opțiuni terapeutice în HoFH
Intervențiile asupra stilului de viață (scăderea în greutate, exercițiul fizic aerobic, înlocuirea carbohidraților rafinați și a celor simpli cu alimente bogate în fibre, precum fructe, legume și cereale integrale) nu sunt suficiente pentru controlul LDL-C în FH, tratamentul farmacologic fiind obligatoriu. Astfel, tratamentul de scădere al colesterolului ar trebui început imediat după diagnosticarea hipercolesterolemiei familiale printr-o terapie de intensitate crescută cu statine, cel mai adesea în combinație cu ezetimib.
Statinele (atorvastatin, rosuvastatin, simvastatin) sunt o clasă de medicamente direct asociată cu scăderea riscului de infarct miocardic sau accident vascular cerebral. Ele interferă cu biosinteza colesterolului în ficat, blocând enzima HMG-CoA reductaza. Ezetimib scade absorbția colesterolului la nivelul intestinului subțire și preluarea hepatică a acestuia din fluxul sangvin.
Fibrații (fenofibrat, gemfibrozil), sunt o clasă de medicamente care poate fi asociată ezetimibe. Aceștia scad trigliceridele din sânge. Deși sunt mai puțin eficiente asupra valorilor LDL-C, acestea cresc nivelul HDL-C. De asemenea, fibrații reduc rezistența la insulină, în special atunci când nivelul crescut de lipide este asociat cu alte manifestări ale sindromului metabolic precum hipertensiunea sau diabetul zaharat de tip 2.
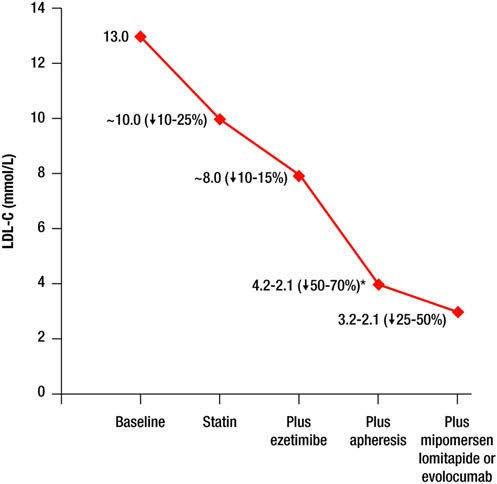
Tratamentul cu statine și ezetimib +/- fibrați determină reduceri importante ale LDL-C însă pacienții ating rareori țintele doar cu aceste terapii. De aceea tratamentul în HoFH este intensiv și include adesea medicamente și proceduri specifice. Afereza este indicată tuturor pacienții cu HoFH. Trei noi agenți prin mecanisme diferite – mipomersen, lomitapida și evolocumab – au crescut opțiunile terapeutice pentru pacienții cu FH dificil de tratat. Inclisiran, din clasa moleculelor de ARN mic de interferență se află în prezent în evaluare în studii clinice și ar putea fi inclus în viitoarele ghiduri de tratament FH.
La pacienții cu risc foarte înalt, la care nu se atinge ținta terapeutică prin doze maxime tolerate de statine și ezetimib, se recomandă introducerea unui inhibitor PCSK9, o nouă clasă de terapii biologice. Aceștia aduc o scădere suplimentară de 60% față de cea obținută prin statine, prin inhibarea PCSK9, o proenzimă care facilitează degradarea receptorilor pentru LDL-C de la nivel hepatic. Asfel se permite reciclarea LDLR. Inhibitorii PCSK9 sunt recomandați și la pacienții care nu tolerează statinele. Doi reprezentanți ai clasei sunt în prezent aprobați EMA: alirocumab (Praluent) și evolocumab (Repatha). Aceștia nu sunt compensați în sistemul de sănătate din România, încă.
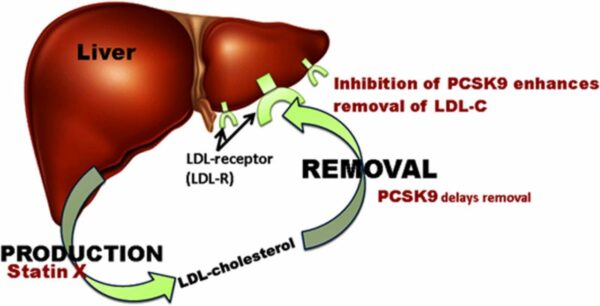
Un alt mecanism de blocare a căii PCSK9 este cel al moleculelor de ARN mic de interferență (siRNA – small interfering RNA). Acestea activează mecanisme prin care se clivează moleculele de ARN mesager care codifică PCSK9. Față de anticorpii monoclonali, au avantajul administrării mai rare. Studiul de fază II, ORION-2, a arătat că inclisiran ar putea fi eficient la pacienții HoFH. Pe baza acestuia, s-a început un studiu mai amplu, de fază III, care va include 45 de pacienți, pentru a evalua eficacitatea și siguranța agentului în HoFH.
Atunci când este disponibilă, se recomandă afereza lipoproteinelor, cât mai precoce posibil: ideal înainte de 5 ani, nu mai târziu de 8 ani. Acest tratament, realizat la 1-2 săptămâni, poate scădea LDL-C cu până la 50-70%. Frecvența procedurii trebuie ajustată individual la fiecare pacient, luând în considerare nivelul lipidelor sangvine, simptomele, și alți parametrii legați de boală. Se recomandă menținerea terapiei medicamentoase maxime care poate fi tolerată.
Transplantul hepatic corectează defectul molecular în cadrul organului cel mai adesea implicat în clearance-ul LDL, ducând la scăderi semnificative ale nivelurilor LDL-C. Chiar dacă este eficient în scăderea LDL-C, asociază și o serie de dezavantaje precum complicațiile și mortalitatea chirurgicală, lipsa donatorilor, necesitatea tratamentului imunosupresor pe toată durata vieții.
Lomitapide și mipomersen sunt terapii adjuvante aprobate FDA (lomitapide fiind aprobat și de EMA) în tratamentul HoFH la pacienții peste 18, respectiv 12 ani. Lomitapide este un inhibitor oral al proteinei de transfer al trigliceridelor microsomale, iar mipomersen este o oligonucleotidă antisens care țintește ARN-ul mesager apoB100. Acestea acționează la nivelul producerii, respectiv al secreției lipoproteinelor de tip apoB și nu depind de LDLR. Din cauza riscurilor hepatotoxice, este necesară urmărirea funcției hepatice la pacienții care urmează un astfel de tratament.
Perspective de viitor
În ciuda numeroaselor opțiuni de tratament, la momentul actual nu se atinge ținta terapeutică la toți pacienții. Cercetările continuă pentru a putea oferi un tratament precoce, intensiv, personalizat, tuturor celor afectați de HoFH. În prezent, se află în desfășurare atât studii de confirmarea ale eficienței terapiilor aprobate, cât și studii care evaluează noi opțiuni terapeutice sau care urmăresc identificarea de biomarkeri în HoFH.
Studiul SAFIR, a înrolat pacienți din registrul francez al HoFH de peste 3000 de persoane. Obiectivul studiului constă în fenotiparea familiilor HoFH prin realizarea scorului calcic coronarian, urmată de identificarea factorilor genetici protectori, la pacienții care nu au afectare ateromatoasă semnificativă, în ciuda fenotipului biologic afectat.
Noi potențiale opțiuni terapeutice aflate în studii sunt reprezentate de administrarea de colesterol cu densitate mare (HDL) prin plasmă delipidată, pentru a reduce ateroamele coronariene și de terapia genică, pentru a înlocui LDLR defectiv.

Ziua Mondială a Bolilor Rare
HF face parte dintr-un grup de boli care sunt frecvent trecute cu vederea, dar care au un impact important – bolile rare. În Europa, o boală rară este definită drept o boală care afectează mai puțin de 1 din 2000 de persoane, iar în Statele Unite drept o boală care afectează mai puțin de 200.000 de persoane. Deși fiecare boală conduce la un număr scăzut de cazuri, în total trăiesc peste 300 de milioane de oameni cu una sau mai multe boli rare cunoscute. Frecvent bolile rare sunt cauzate de mutații, precum HoFH, dar pot fi și infecții, cancere sau boli autoimune.
Citește și:
- FH Global Call to Action: Apel internațional pentru noi strategii în controlul hipercolesterolemiei familiale. Care sunt recomandările experților?
- Un algoritm bazat pe inteligență artificială poate identifica 8 din 10 persoane cu hipercolesterolemie familială nediagnosticată
- Hipercolesterolemia. Ce rol are activitatea fizică în scăderea colesterolului?
Sursă imagine feature: freepik.

