Raport EIU: provocări privind implementarea serviciilor integrate pentru diabetul zaharat în UE. Care este situația României?
Diabetul zaharat reprezintă o provocare pentru serviciile de sănătate din Europa. Mai bine de 60 de milioane de persoane sunt diagnosticate cu diabet de tip I sau II, fapt ce impune cheltuieli de aproximativ 10% din bugetele totale alocate serviciilor de sănătate din țările europene. Persoanele cu diabet zaharat necesită îngrijiri medicale complexe, care presupun coordonarea mai multor specialități (servicii medicale primare, secundare, terțiare). În cazul multor țări, managementul diabetului este fragmentat, ceea ce conduce la costuri ridicate în sistemul de sănătate și la un prognostic nefavorabil pentru pacienți.
The Economist Intelligence Unit (EIU), divizia de cercetare și analiză a publicației The Economist, a realizat un raport care a evaluat provocările privind serviciile de îngrijire medicală pentru persoanele cu diabet zaharat din 28 de țări europene, precum și perspectivele pentru implementarea unor strategii de management integrat al bolii.
Coordonarea instituțiilor implicate în managementul diabetului implică o bună organizare pe două dimensiuni:
- Integrarea orizontală presupune o bună colaborare a entităților medicale care oferă servicii de sănătate similare, spre exemplu medicul specialist diabetolog va îndruma periodic pacientul diagnosticat cu diabet către medicul specialist oftalmolog, pentru a preveni complicațiile date de microangiopatia retiniană;
- Integrarea verticală presupune coordonarea entităților medicale care oferă servicii diferite, spre exemplu colaborarea dintre medicul de familie și medicul specialist diabetolog.
Deși multe dintre țările europene beneficiază de o organizare integrată, atât orizontală, cât și verticală, eficiența funcționalității lor este afectată de lipsa de coordonare tehnologică sau financiară. Momentan, în România, nu putem discuta de sisteme de organizare integrate astfel. Cu toate că parte din reglementările necesare au fost trasate, nu avem încă perspectiva unei astfel de structuri.
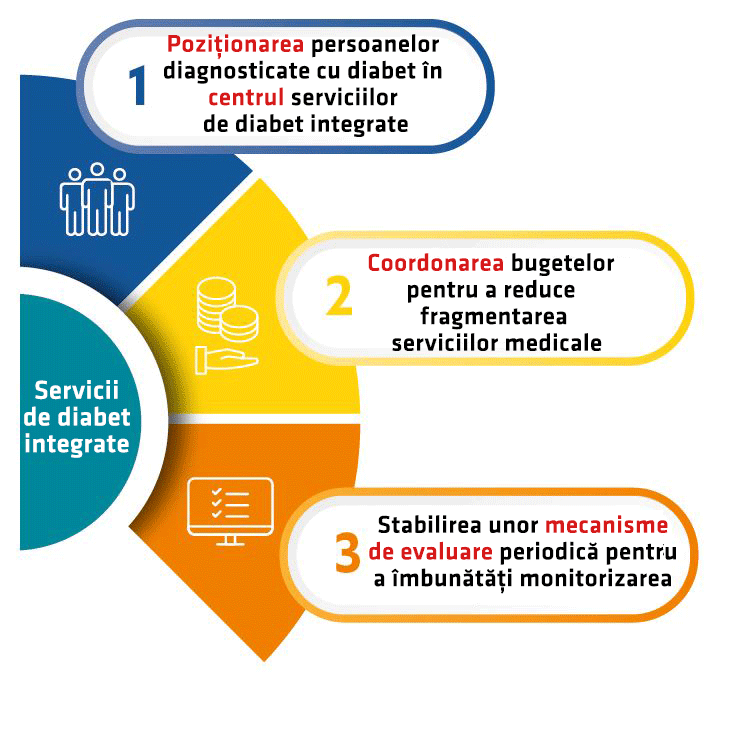
Raportul realizat de EIU constată existența politicilor de organizare a instituțiilor medicale desemnate cu tratamentul diabetului zaharat, însă remarcă o carență în implementarea lor eficientă din cauza lipsei de integrare a serviciilor IT și a nealinierii bugetelor. Aproape 50% dintre țările incluse în analiză nu au un buget definit destinat exclusiv îngrijirii bolnavilor cu diabet. Planul de acțiune pentru a realiza un sistem funcțional de servicii de îngrijire medicală presupune 3 principii esențiale:
- Poziționarea persoanelor diagnosticate cu diabet în centrul serviciilor de diabet integrate;
- Coordonarea bugetelor pentru a reduce fragmentarea serviciilor medicale și pentru a oferi îngrijiri medicale centrate pe pacient;
- Stabilirea unor mecanisme de evaluare periodică pentru a îmbunătăți monitorizarea pacienților cu diabet.
Poziționarea persoanelor diagnosticate cu diabet în centrul serviciilor de diabet integrate
Implementarea concretă a acestor principii necesită decizii la nivel guvernamental care să permită următoarele acțiuni:
- Includerea pacienților cu diabet în discuțiile referitoare la construirea unor servicii integrate;
- Prioritizarea planificării serviciilor de îngrijire integrate de către medicul curant și pacienții cu diabet;
- Construirea unor platforme IT care să faciliteze accesarea informațiilor de către toate părțile implicate în tratamentul și monitorizarea pacienților, inclusiv de către pacienți.
Coordonarea bugetelor pentru a reduce fragmentarea serviciilor medicale și pentru a oferi îngrijiri medicale centrate pe pacient.
Pentru a obține un randament bun al costurilor necesare îngrijirii pacienților cu diabet, inclusiv tratament și monitorizare, sunt propuse următoarele:
- Desemnarea de bugete exclusiv pentru managementul pacienților cu diabet și colaborarea entităților medicale care asigură îngrijiri medicale;
- Facilitarea distribuirii costurilor pe verticală prin instituirea unui buget specific, care sa includă toate serviciile primite de pacient – de la vizita la medicul de familie, până la tratamentul primit;
- Încurajarea alocării bugetului către rezultatele obținute, mai degrabă decât alocarea de bugete per servicii.
Stabilirea unor mecanisme de evaluare periodică pentru a îmbunătăți monitorizarea pacienților cu diabet.
- Includerea stakeholderilor esențiali în gestionarea diabetului, inclusiv a pacienților diagnosticați cu diabet, pentru a înțelege elementele de maximă importanță pentru acești pacienți;
- Prioritizarea monitorizării prin creșterea frecvenței vizitelor și a controalelor periodice pentru a stabili obiectivele cheie în procesul de integrare a serviciilor de diabet;
- Existența unui sistem IT solid pentru colectarea de date, spre exemplu instituirea unui registru național de diabet.
Povara diabetului la nivel european asociază costuri ridicate
Prevalența diabetului la nivel global a fost estimată la 463 milioane de oameni în 2019, aproximativ 60 milioane dintre aceștia fiind europeni. Costurile pentru acești bolnavi reprezintă un procent important din bugetul alocat pentru serviciile de sănătate în fiecare țară. Marea Britanie, spre exemplu, alocă 10% din bugetul dedicat sistemului național de sănătate doar pentru diabet. Aproximativ 75% din fonduri reprezintă costuri aferente complicațiilor precum nefropatia diabetică, afectare cardiovasculară sau cerebrovasculară.
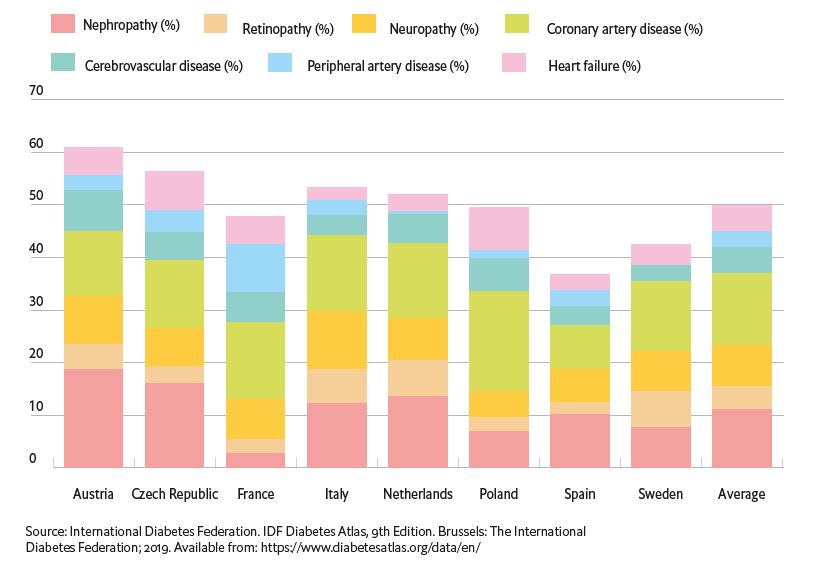
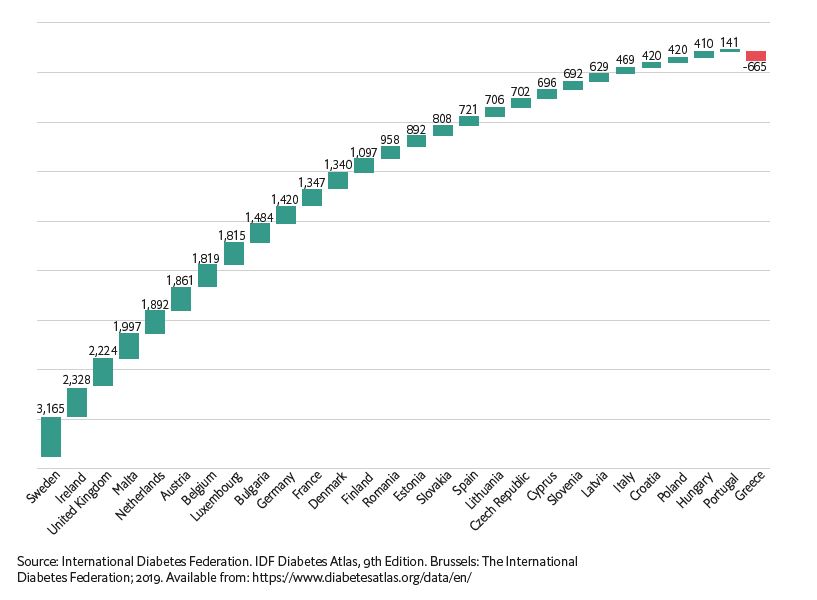
Un grafic efectuat de EIU arată creșterea costurilor medii per pacient din 2010 până în 2019 pentru cele 28 de țări incluse în analiză. Dizabilitatea bolnavilor de diabet se reflectă în cheltuielile necesare spitalizărilor și medicației prevenirii și tratării complicațiilor induse de boală. În Europa, media per pacient este de 2.290 de euro și se prezice un total de 142.464 milioane de euro pe an necesar monitorizării și tratării acestor pacienți până în 2030. În România, costul per pacient a crescut cu 1 097 de euro în ultimii 10 ani.
Implementarea serviciilor integrate de diabet
Raportul întocmit de EIU a evidențiat necesitatea anumitor aspecte cheie pentru implementarea serviciilor de diabet integrate
- Construirea unei platforme IT care să permită accesarea informațiilor de către toate părțile implicate. Soluțiile digitale, deși aparent la îndemână, sunt dificil de implementat prin prisma lipsei de pregătire a corpului medical în domeniul tehnologic. Utilitatea serviciilor IT a fost de necontestat în cadrul pandemiei COVID-19, personalul medical având, însă, în mod constant nevoie de traininguri și îndrumări din partea unei echipe multidisciplinare care să fie avizată în domeniul IT;
- Fișa Electronică a Pacientului va fi indispensabilă pentru centralizarea informațiilor medicale. Numai 23 de țări din cele incluse au un sistem electronic de stocare a datelor medicale ale pacienților. România nu beneficiază actualmente de un astfel de dosar electronic;
- Implementarea de politici și strategii clare pentru utilizarea portofoliilor electronice ale pacienților pentru a asigura operabilitatea lor optimă;
- Implementarea unui registru național de diabet este fundamentală în cuantificarea nevoilor la nivel național ale bolnavilor de diabet. Integrarea serviciilor de diabet se poate implementa în baza unor informații statistice relevante fiecărei țări;
- Implementarea unor modele de bugetare integrate precum:
-
- Block payment – plătirea unei entități medicale pentru îngrijirea medicală globală a bolnavului cu diabet;
- Performance/Incentive – based payment – un mecanism de retribuție care să valorifice rezultatele obținute de o entitate medicală în evoluția unui pacient și nu serviciile oferite;
- Bundled payment – un concept care presupune realizarea unui pachet de servicii exclusiv pentru pacienții cu diabet și stabilirea unui cost aferent;
- Capitation – Un singur buget alocat pentru o populație la un anumit moment care necesită îngrijiri specifice pentru diabet.
Așadar, cele două componente esențiale pentru integrarea serviciilor medicale pentru pacienții cu diabet sunt reprezentate de centralizarea digitală a datelor și de implementarea unui sistem de bugetare integrat. Evaluarea frecventă și minuțioasă a acestei inițiative este crucială, fiind obligatorie o perspectivă cât mai amplă din partea beneficiarilor săi.
Citește și:
- Lansarea Forumului Român de Diabet: cât de importante sunt educația, prevenția și abordarea multidisciplinară în gestionarea diabetului?
- #COVID19 în România: 30% dintre decese sunt asociate cu diabetul zaharat. Ce recomandă experții și ce trebuie să știe pacienții?
- Raportul anual State of Innovation. ReGândim Medicina: schimbare de viziune în diabetul zaharat

