Un nou ghid european pentru hipertensiunea arterială. Care sunt valorile considerate normale, când se începe tratamentul și cu ce?
Noi valori ale presiunii arteriale de la care se începe tratamentul medicamentos, un nou tratament de primă linie, o nouă abordare a tratamentului la vârstnici, sunt câteva din schimbările importante aduse de Ghidul European de Management al Hipertensiunii 2018 prezentat în cadrul Congresului European de Cardiologie.
Ce este hipertensiunea, cum se pune diagnosticul și cum se clasifică?
Hipertensiunea arterială (HTA) este definită ca presiunea arterială (PA) la care beneficiile unui tratament hipertensiv depășesc riscurile acestuia, conform rezultatelor studiilor clinice. Conform acestei definiții, specialiștii europeni au ales să mențină valoarea prag a presiunii arteriale sistolice normale la 140 mmHg, spre deosebire de ghidul american care a coborât acest prag la 130 mmHg.
Astfel clasificarea presiunii arteriale măsurată în cabinetul medicului este următoarea (valori valabile pentru persoane peste 16 ani):
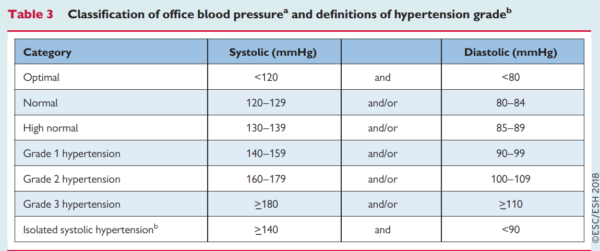
PA sistolică optimă (PAS) este sub 120 mmHg, iar cea diastolică (PAD) sub 80 mmHg. Peste o PAS de 140 mmHg sau o PAD peste 90 mmHg, un pacient este diagnosticat cu hipertensiune. În funcție de gravitate, HTA se împarte în 3 grade.
Măsurarea PA este o metodă de screening recomandată tuturor persoanelor peste 18 ani. Dacă valoare PA este optimă se va verifica din nou peste 5 ani, dacă este normală peste 3 ani, iar dacă este normal crescută, anual sau în cazul suspicionării unui HTA mascate se vor face teste suplimentare. În cazul unor valori de HTA se vor face măsurători repetate sau o monitorizare continuă pentru confirmarea diagnosticului.
Cum se măsoară corect PA?

La prima vizită la medic trebuie măsurată PA la ambele mâini, iar la vizitele ulterioare se va măsura doar la mâna cu PA mai mare. Pacientul trebuie să stea liniștit 1-2 minute, manșeta se montează la nivelul inimii pe mâna sprijinită pasiv. O dată cu măsurarea PA se va urmări palpatoriu și pulsul. Măsurătoare se va repeta de 3 ori. Trebuie avute în vedere posibile rezultate false: PA mai mari sau mai mici ca nivelul obișnuit al pacientului în momentul măsurătorii. Un exemplu clasic este cel al HTA de halat alb, când pacientul are PA ridicată doar când este măsurată de un doctor în cabinet.
În cazul vârstnicilor sau diabeticilor, măsurarea PA se va face atât în șezut, cât și imediat după ridicarea în picioare. Diferențe mai mare de 20 mmHg a PAS sau de 10 mmHg a PAD în intervalul de 3 minute de la ridicare sunt asociate cu un risc crescut de mortalitate și evenimente cardiovasculare. Această condiție se numește hipertensiune arterială ortostatică.
Există și alte metode de monitorizare a PA precum monitorizarea la domiciliul pacientului și monitorizări continue, utile în cazuri precum HTA de halat alb. În cazul PA măsurate acasă nivelul prag pentru HTA este mai mic, de 135/85 mmHg.
De ce să tratăm HTA?
PA crescută a fost prima cauză de moarte prematură în 2015, fiind responsabilă pentru aproape 10 milioane de decese și peste pierderea a 200 ani de viață ajustați pentru dizabilitate. Este o condiție care afectează peste un miliard de persoane, 150 de milioane din acestea fiind în Europa Centrală și de Est. Procentul de persoane afectate crește cu vârsta: peste 60% din persoanele peste 60 de ani au HTA. Numărul de persoane cu HTA este în creștere: se estimează că în anul 2025 se va ajunge la 1.5 miliarde.
O PA crescută este asociată cu creșterea riscului de evenimente cardiovasculare precum accidente vasculare cerebrale, infarct miocardic, insuficiență cardiacă, moarte subită, boală arterială periferică, dar și cu boala renală în stadiu terminal.
HTA este asociată cu leziuni și la nivelul retinei (retinopatia hipertensivă) și al creierului (cel mai adesea prin accident vascular cerebral).
Hipertensiunea este rareori singura patologie a pacientului. Este asociată des cu alți factori de risc cardiovascular precum dislipidemia și intoleranța la glucoză. De aceea este important de evaluat riscul total cardiovascular al unui pacient cu HTA. Din 2003 acestă evaluare se face cu ajutorul sistemului SCORE (Systematic COronary Risk „Evaluation), bazat pe o populație mare reprezentativă pentru populația europeană. Acesta permite estimarea riscului pe 10 ani a unui eveniment aterosclerotic fatal pentru persoanele de peste 40 de ani. Ia în calcul vârsta, sexul, fumatul, nivelul colesterolului total și nivelul PAS și o serie de factori adiționali precum inactivitatea fizică, obezitatea sau istoricul familiar. Permite calibrarea riscului în funcție de țară sau de rasă. Pacienții cu boală cardiovasculară documentată, diabeticii, cei cu niveluri foarte ridicate ale factorilor de risc individuali (inclusiv HTA grad 3) sau cei cu boală cronică de rinichi stadiile 3-5 sunt considerați automat ca având risc ridicat sau foarte ridicat, fără a se mai calcula scorul SCORE.
O scădere a PAS cu 10 mmHg sau o reduce a PAD cu 5 mmHg este asociată cu o reducere a evenimentelor cardiovasculare majore cu 20%, a mortalității de orice cauză cu 10-15%, a accidentelor vasculare cerebrale cu 35%, a evenimentelor coronare cu 20% și a insuficienței cardiace cu 40% .
În ciuda acestor rezultate mai puțin de 50% din pacienții tratați pentru HTA ajung la un nivel al PA sub 140/90 mmHg. Cei mai importanți factori sunt inerția tratamentului, doctorul nu adaptează tratamentul la starea actuală a pacientului, și lipsa de complianță a pacienților, ce nu urmăresc corect tratamentul recomandat.
Care este ținta tratamentului?
Pentru toți pacienții primul obiectiv al tratamentului este atingerea unei PA sub 140/90 mmHg. Pentru majoritatea pacienților valoarea finală urmărită este mai mică, de sub 130/80 mmHg. Pentru pacienții sub 65 ani, ce urmează un tratament medicamentos, valoare țintă este de 120-129 mmHg, iar pentru cei de peste 65 ani, valoare țintă este de 130-139 mmHg, cu o monitorizare atentă a reacțiilor adverse.
Cum și când se tratează?
Există 2 intervenții terapeutice recomandate de ghid: schimbarea stilului de viață și tratamentul medicamentos. Terapiile bazate pe device-uri nu sunt încă recomandate, neavând suficiente studii care să le confirme eficiența.
Schimbarea stilului de viață
Este recomandată tuturor pacienților cu valoarea PA peste cea optimă (120/80mmHg).
Principale elementele ale schimbării stilului de viață sunt:
- Exercițiu fizic aerobic regulat: cel puțin 30 min pe zi, 5-7 zile pe săptămână
- Încetarea fumatului
- O dietă bogată în legume, fructe, pește, nuci și acizi grași nesaturați (ulei de măsline)
- Restricția aportului de sare sub 5g pe zi
- Restricția consumului de alcool la sub 14 unități pe săptămână pentru bărbați, respectiv sub 9 unități pentru femei (o unitate de alcool = 10 ml alcool pur) și evitarea consumării unei cantități mare de alcool într-o perioadă scurtă de timp.
- Controlul greutății corporale: atingerea unui indice de masă corporală între 20-25 kg/m2 și a unei circumferințe abdominale de sub 94 cm pentru bărbați și sub 80 cm pentru femei.

Tratament medicamentos
Este recomandat:
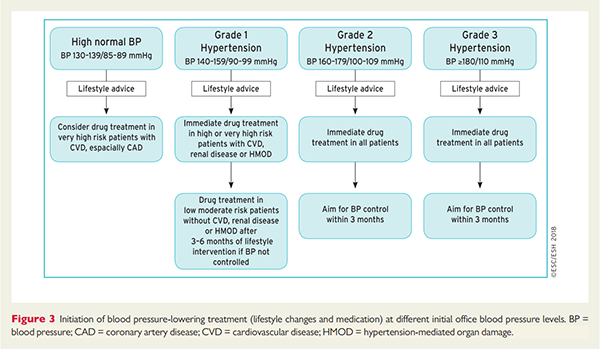
- Tuturor pacienților cu HTA grad 2 și 3;
- Pacienților cu HTA grad 1 și:
- Risc crescut sau foarte crescut, cu boală cardiovasculară, boală renală sau leziuni de organ mediate de HTA
- Risc moderat sau scăzut și PA necontrolată după 3-6 luni de schimbare a stilului de viață
- Pacienților cu PA normală crescută și cu risc foarte crescut cu boală cardiovasculară, mai ales boală arterială coronariană
Pentru pacienții vârstnici pragul PA la care se începe tratamentul este diferit:
- La pacienții peste 80 de ani tratamentul, dacă este tolerat, se începe la PAS peste 160 mmHg
- La pacienții între 65 și 80 de ani, tratamentul începe de la HTA grad 1, dacă este bine tolerat
- Nu se recomandă întreruperea tratamentului pe baza vârstei, atâta timp cât este bine tolerat
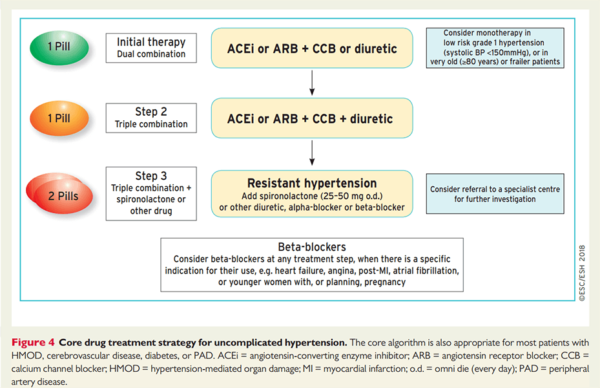
Tratamentul medicamentos al HTA necomplicate va începe de acum cu dublă terapie într-o singură pastilă, spre deosebire de ghidul trecut ce recomanda monoterapia. Motivele acestei schimbări sunt multiple. Până la 80% din pacienții ce ar fi trebuit să treacă de pe monoterapie pe dublă terapie nu au făcut acest lucru. De asemenea, dubla terapie este mai eficientă în controlul PA, la doze mai mici, reducând astfel reacțiile adverse. Administrarea medicamentelor într-o singură pastilă a fost aleasă pentru a crește aderența la tratament, una din cei mai importanți factori ai lipsei de control a PA.
Monoterapia se menține ca recomandare doar în cazul:
- HTA grad 1 cu risc scăzut și cu o PAS sub 150 mmHg;
- PA normală crescută și risc crescut și foarte crescut;
- pacienților fragili.
Combinațiile medicamentoase recomandate sunt un inhibitor al sistemului renină-angiotensină cu un blocant al canalelor de calciu sau cu un diuretic. Beta blocantele sunt recomandate în situații speciale precum angina, post-infarct, insuficiență cardiacă sau pentru controlul ritmului cardiac. În cazul gravidelor, medicamentele recomandate pentru controlul HTA sunt metildopa, labetalol și blocanți al canalelor de calciu.
Dacă nu se ajunge la un control al PA cu dubla terapie se trece la triplă terapie, tot într-o singură pastilă. O a 2a pastilă, cel mai adesea cu spironolactonă, se adaugă în cazul HTA rezistente.
Tratamentul factorilor de risc cardiovascular asociați HTA
Pentru că HTA apare rar în izolație, tratamentul complet al unui pacient cu HTA trebuia să aibă în vedere și posibili factori de risc asociați. În funcție de riscul SCORE sunt indicate următoarele intervenții:
- Pacienți cu risc foarte ridicat: statine cu scopul de a scădea LDL-C la sub 70 mg/dL sau pentru a scădea cu cel puțin 50% nivelul de LDL-C dacă valoare inițială este între 70-135 mg/dL
- Pacienți cu risc crescut: statine cu scopul de a scădea LDL-C la sub 100 mg/dL sau pentru a scădea cu cel puțin 50% nivelul de LDL-C dacă valoare inițială este între 100-200 mg/dL
- Pacienți cu risc scăzut-moderat: statine cu scopul de a scădea LDL-C la sub 115 mg/dL
- Terapia antiplachetară este recomandată pentru prevenția secundară dar nu și pentru prevenția primară (pentru a preveni un al doilea eveniment cardiovascular dar nu pentru a preveni un prim eveniment cardiovascular)
HTA secundară
În majoritatea cazurilor de HTA nu se poate identifica o cauză. Totuși, 5-15% din pacienții cu HTA ar putea fi tratați cu o intervenție specifică unei cauze identificabile a HTA. Aceștia sunt bolnavii de HTA secundară. Cei mai frecvent afectați de aceasta sunt tinerii sub 40 de ani, cei cu HTA severă sau rezistentă la tratament, sau persoanele ce au dezvoltat brusc HTA la vârstă mijlocie. În aceste cazuri este nevoie de o evaluare la un specialist.
Ghidul în varinata integrală poate fi accesat aici.
Citește mai multe:
- #ESCCongress. Testul cu ceas ar trebui să fie folosit pentru detectarea precoce a demenței, la pacienții cu hipertensiune arterială
- #ESCCongress. Cu cât ia mai multe medicamente pentru hipertensiunea arterială, cu atât un pacient consumă mai multă sare
- Primul smartwatch care monitorizează continuu tensiunea arterială

