Sclerodermia, o boală autoimună imprevizibilă care afectează întregul organism
Sclerodermia (scleroza sistemică) este o boală cronică rară, progresivă, autoimună, care afectează aproximativ 2,5 milioane de persoane la nivel mondial. Se caracterizează prin fibroză difuză și anomalii vasculare la nivelul pielii, articulațiilor și organelor interne (mai ales esofag, tract gastro-intestinal inferior, plămâni, inimă, rinichi). Boala afectează de 4 ori mai frecvent femeile decât bărbații, și este mai frecventă la grupa de vârstă 20-50 de ani.
Patogeneza sclerodermiei este necunoscută. Se consideră că este cauzată de relația complexă dintre imunitatea înnăscută și cea dobândită, inflamație, fibroză, care se produce la persoane cu susceptibilitate genetică. Studii recente, care au examinat profiluri de exprimare genică, au oferit mai multe date despre patogeneza sclerodermiei. În viitor, asemenea informații moleculare și genetice pot oferi baza identificării unor biomarkeri predictivi, precum și dezvoltării de terapii țintite.
Semne și simptome
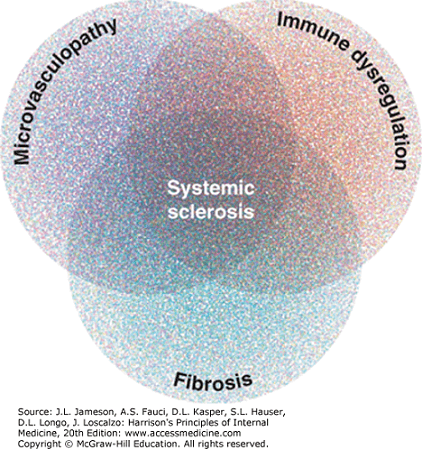
Simptomatologia debutează adesea prin fenomen Raynaud (atacuri ischemice tranzitorii de paloare, cianoză şi hiperemie, ca răspuns la frig sau stres emoţional) și edem la nivelul extremităților distale, cu îngroșarea treptată a tegumentelor de la nivelul degetelor. Frecvent apar poliartralgii (dureri articulare). Primele manifestări pot fi reprezentate și de tulburări gastro-intestinale (pirozis, disfagie) sau respiratorii (dispnee).
-
Cutanate și unghiale
Edemele de la nivelul pielii sunt în general simetrice și progresează spre indurație. Se pot limita la nivelul degetelor (sclerodactilie) și mâinilor, sau pot afecta corpul în întregime. În final, pielea devine întinsă, lucioasă; fața capătă aspect de mască și pot fi prezente telangiectazii (dilatații vasculare). Pot să apară calcificări subcutanate, de obicei la nivelul pulpei degetelor, precum și ulcerații digitale.
-
Articulare
Poliartralgiile și artritele ușoare pot domina tabloul clinic. Se pot dezvolta contracturi în flexie ale degetelor și articulațiilor mâinii și cotului.
-
Gastro-intestinale
Mulți pacienți prezintă disfuncție esofagiană manifestată inițial prin disfagie (dificultate la înghițire). Refluxul acid poate provoca pirozis (senzație de arsură la nivelul esofagului), stricturi esofagiene, esofag Barrett (metaplazie intestinală a esofagului – apare la 1/3 din pacienți). Scăderea motilității intestinale determină sindrom de suprapopulare bacteriană a intestinului subțire și malabsorbție.
-
Cardio-pulmonare
În general, afectarea pulmonară progresează indolent însă este cea mai întâlnită cauză de deces. Fibroza pulmonară și boala pulmonară interstițială sunt frecvente și afectează schimburile gazoase, ducând către dispnee, boală restrictivă și, în final, insuficiență respiratorie. Hipertensiunea pulmonară și insuficiență cardiacă pot să apară și au prognostic scăzut. Pacienții mai pot prezenta pericardită sau pleurezie. Tulburările de ritm cardiac sunt dese.
-
Renale
În primii 4-5 ani de evoluție a bolii, poate să apară insuficiență renală severă debutată brusc prin criză renală sclerodermică (precipitată de obicei de hipertensiune severă bruscă). Se întâlnește mai frecvent la pacienții cu sclerodermie difuză și cu anticorpi anti-ARN polimeraza III.
Diagnostic
Diagnosticul sclerodermiei este clinic, însă analizele de laborator susțin diagnosticul și ajută la evaluarea prognosticului. Criteriile de diagnostic conform ACR/EULAR (American College of Rheumatology / European League Against Rheumatism’s) sunt următoarele:
- Îngroșarea tegumentelor de la nivelul degetelor ambelor mâini;
- Leziuni ale vârfurilor degetelor (ex: ulcerații);
- Telangiectazii;
- Tulburări de vascularizație a unghiilor (ex: ectazii vasculare);
- Hipertensiune arterială pulmonară și/sau boală pulmonară interstițială;
- Fenomen Raynaud;
- Autoanticorpi asociați sclerodermiei (anti-centromer, anti-Scl 70, anti-ARN polimeraza III).
Cu toate acestea, la unii pacienți diagnosticul nu poate fi stabilit clinic și sunt necesare teste de laborator care cresc probabilitatea prezenței bolii însă în cazul în care sunt negative, boala nu poate fi exclusă.

Anticorpii antinucleari (ANA) sunt prezenți în peste 90% din cazuri. Factorul reumatoid este pozitiv la o treime din pacienți cu sclerodermie. Anticorpii anticentromer sunt prezenți în serul unei proporții mari de pacienți cu scleroză sistemică limitată. În cazul sclerodermiei generalizate (difuze) se întâlnesc mai frecvent anticorpi anti-Scl 70 (topoizomerază I). Anticorpii anti-ARN polimeraza III sunt asociați cu sclerodermia generalizată, crize renale sclerodermice și neoplazii. Cea mai cost-eficientă cale de a investiga prezența anticorpilor în sclerodermie, este de a testa inițial anticorpii anti-Scl 70, anticentromer și anti-ARN polimeraza III; dacă rezultatele sunt negative, atunci se poate lua în discuție evaluarea celorlalți anticorpi, în funcție de contextul clinic.
Alte teste paraclinice utile în evaluarea sistemică a pacienților cu sclerodermie:
- Hemogramă – poate evidenția anemie;
- Dermatoscopie și/sau biopsie cutanată;
- Capilaroscopie periunghială – tehnică imagistică neinvazivă, utilizată pentru evaluarea microcirculației;
- Scorul cutanat modificat Rodnan (mRSS) – evaluează îngroșarea tegumentară la nivelul a 17 zone, folosind o scală de la 0 la 3; scorul cutanat se calculează apoi prin adunarea scorurilor individuale;
- Teste pulmonare funcționale (spirometrie, capacitatea de difuziune a monoxidului de carbon – DLCO) – identificarea tulburării ventilatorii de tip restrictiv;
- Test de mers timp de 6 minute – marker funcțional al capacității de efort fizic;
- HRCT (tomografie computerizată cu rezoluție înaltă) – investigație inițială pentru vizualizarea detaliată a plămânilor și detectarea afectării pulmonare;
- Bronhoscopie cu lavaj bronho-alveolar – excluderea altor diagnostice;
- Măsurarea tensiunii arteriale;
- Electrocardiogramă;
- Ecografie cardiacă;
- Endoscopie digestivă superioară și/sau inferioară;
- Ecografie abdominală;
- Probe funcționale renale;
- Ecografie reno-vezicală.
Prognostic
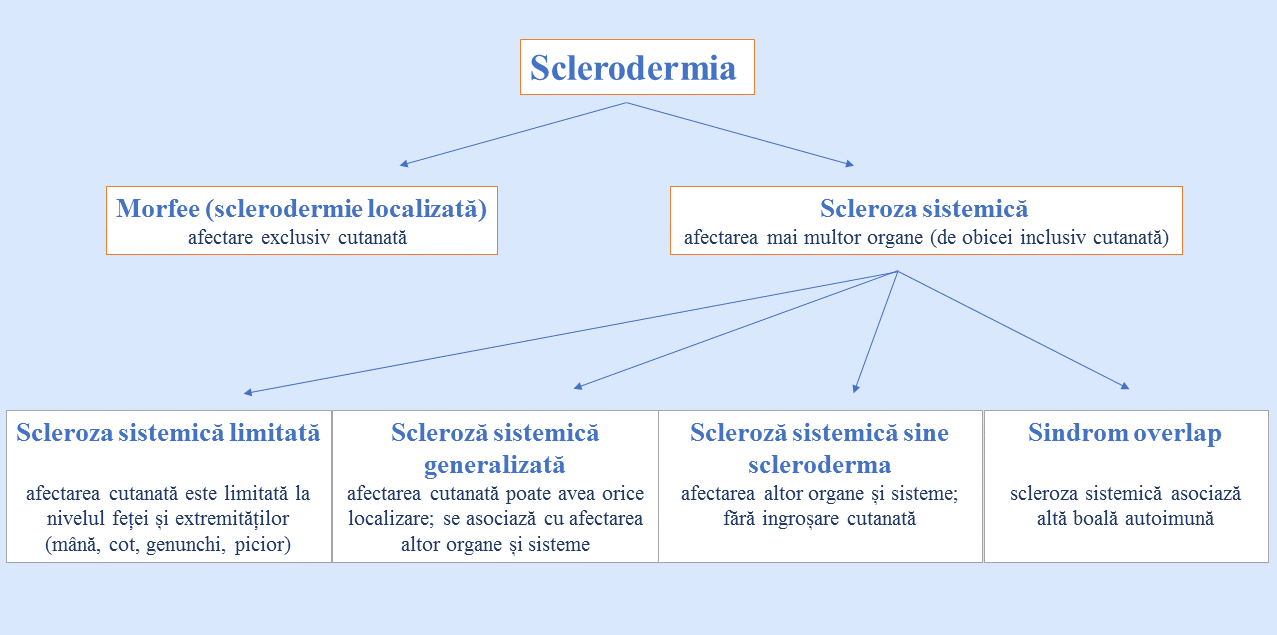
Evoluția este imprevizibilă însă depinde de tipul bolii (generalizată sau limitată) și de profilul anticorpilor. Supraviețuirea globală la 10 ani este în jur de 65%. Sclerodermia se clasifică în 3 forme:
- Scleroză sistemică limitată (sindrom CREST: calcinosis cutis, fenomen Raynaud, hipomotilitate esofagiană, sclerodactilie, telangiectazii) – îngroșarea pielii de la nivelul feței și distal (coate, genunchi); pot prezenta boala de reflux gastroesofagian; evoluție lentă însă se complică frecvent cu hipertensiune pulmonară;
- Scleroză sistemică generalizată – îngroșare difuză a pielii și fenomen Raynaud prezent; complicații gastro-intestinale; evoluție rapid progresivă; principalele complicații constau în boală pulmonară interstițială și crize renale sclerodermice;
- Scleroză sistemică sine scleroderma – anticorpi prezenți; afectare organică cu manifestări viscerale, însă fără îngroșarea pielii.
Tratament
În momentul de față nu există un tratament curativ sau care să influențeze evoluția generală a sclerodermiei. Sunt disponibile însă o serie de medicamente împotriva unor simptome specifice sau afectări de organe.
Imunosupresoare, precum metotrexat, azatioprină, micofenolat mofetil, ciclofosfamidă, pot ajuta în alveolita pulmonară și boala pulmonară interstițială. În cazul hipertensiunii pulmonare, se pot folosi prostaciclină și bosentan.
Corticosteroizii pot fi utili în caz de miozită sau boală de țesut conjunctiv însă poate predispune la crize renale, motiv pentru care sunt folosiți numai dacă sunt absolut necesari.
Blocanți ai canalelor de calciu, precum nifedipină, sunt utilizați în ameliorarea fenomenului Raynaud, însă pot agrava refluxul gastro-esofagian. Alte alternative de tratament pentru fenomenul Raynaud sever sunt: bosentan, sildenafil, tadalafil, vardenafil. În plus, pacienții pot adopta anumite măsuri în ceea ce privește stilul de viață: purtarea mănușilor, haine călduroase, protejarea capului cu o căciulă, evitarea expunerii la frig.
La pacienții care dezvoltă ischemii ale degetelor, se utilizează administrare intravenoasă de prostaglandină E1 (alprostadil), epoprostenol sau blocante ale sistemului nervos simpatic.
Esofagita de reflux este ameliorată de doze mari de inhibitori ai pompei de protoni, alimentație în cantități mici și frecvente, dormitul cu capul mai ridicat decât nivelul trunchiului, evitarea decubitului în primele 3 ore după masă. Stricturile esofagiene pot necesita dilatații periodice.
Tetraciclina sau alte antibiotice cu spectru larg pot suprima suprapopularea bacteriană și pot ameliora simptomele de malabsorbție.
Fizioterapia se utilizează pentru a conserva forța musculară dar este ineficientă în prevenirea contracturilor articulare.
Nu există un tratament cu beneficii clare în tratarea calcinozei.
Criza renala sclerodermică este o urgență medicală și necesită tratament prompt cu inhibitori ai enzimei de conversie a angiotensinei (IECA), care prelungesc supraviețuirea. Deși criza renală este frecvent reversibilă în cazul administrării precoce a tratamentului, rata de mortalitate rămâne ridicată. Pot fi necesare ședințe de dializă. Transplantul renal este o opțiune de tratament la pacienții care dezvoltă boala cronică renală terminală.
Studii recente au demonstrat că transplantul autolog de celule stem hematopoietice crește rata de supraviețuire la 1 an la pacienții cu sclerodermie generalizată aflată în fază inițială. Cu toate acestea, rata de mortalitate este crescută pe parcursul primului an de la transplant. Din acest motiv, aceasta este o opțiune de tratament doar pentru anumiți pacienți.