Testarea pentru #COVID-19: ce presupune tehnica PCR, ce țări și-au dezvoltat capacitatea proprie de testare și cum este influențată mortalitatea
„Nu putem combate cea mai mare criză globală a vremurilor noastre legați la ochi” – acesta este unul dintre mesajele lui Tedros Adhanom Ghebreyesus, directorul general al Organizației Mondiale a Sănătății (OMS) în contextul pandemiei COVID-19.
Pandemiile nu sunt evenimente frecvente, dar riscul a existat dintotdeauna. Ceea ce este specific lumii în care trăim este rapiditatea cu care un eveniment rar poate atinge dimensiuni globale.
Din acest articol puteți afla:
- Ce au în comun Germania, Islanda și Insulele Feroe
- Care este tehnica veche de peste 3 decenii folosită în lupta împotriva Covid-19
- Unde se află România pe harta mondială a testării pentru Covid-19
Interacțiunea dintre oameni este facilă, barierele geografice nu mai reprezintă o problemă în calea mișcării populației. Oamenii asimptomatici pot răspândi boala într-un ritm fără precedent. De asemenea, interacțiunea cu diferite ecosisteme modifică echilibrele naturale, apar noi patogeni, iar barierele dintre specii sunt alterate. În situația actuală, piețele de animale din China au fost considerate punctul 0 al pandemiei, unde s-au găsit rezervoare animale de SARS-CoV-2.
„Am construit o lume în care infecțiile emergente sunt și mai frecvente și mai susceptibile a se repeta” – James Holland Jones, antropolog în cadrul Stanford University
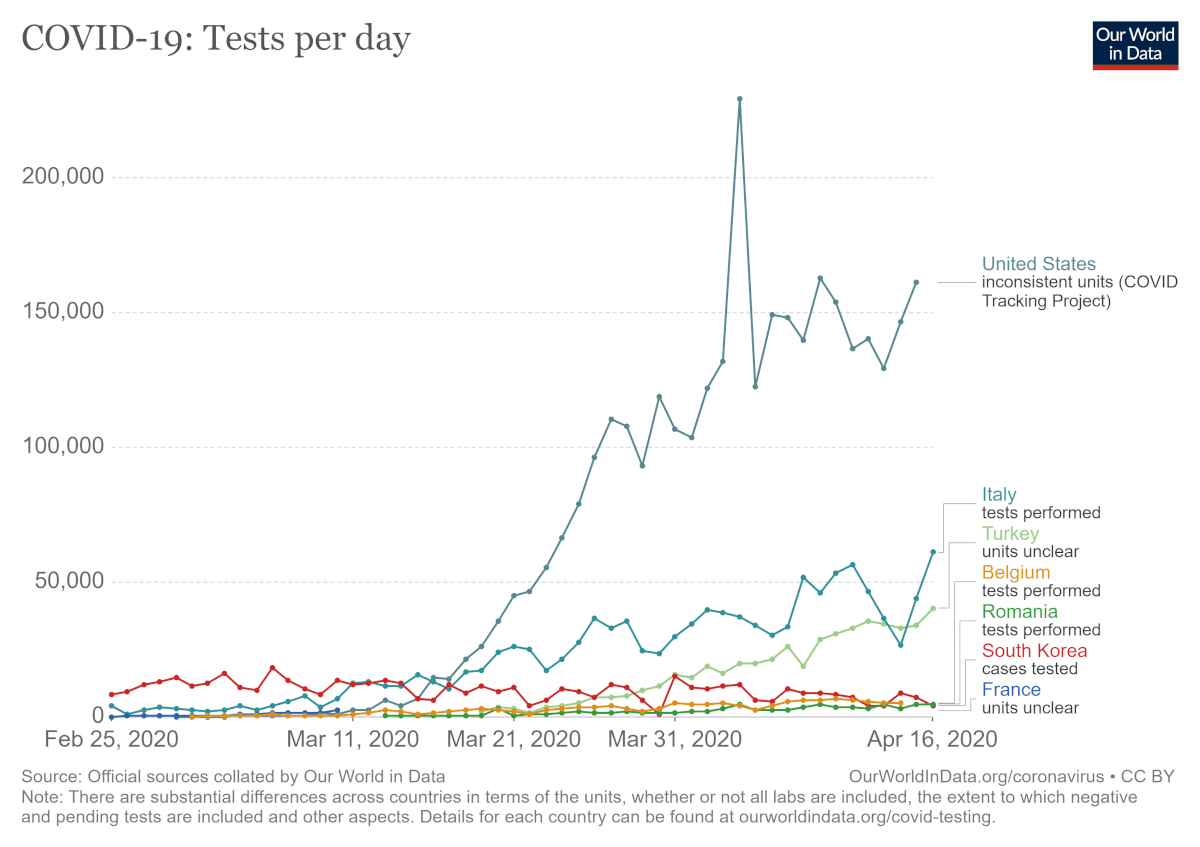
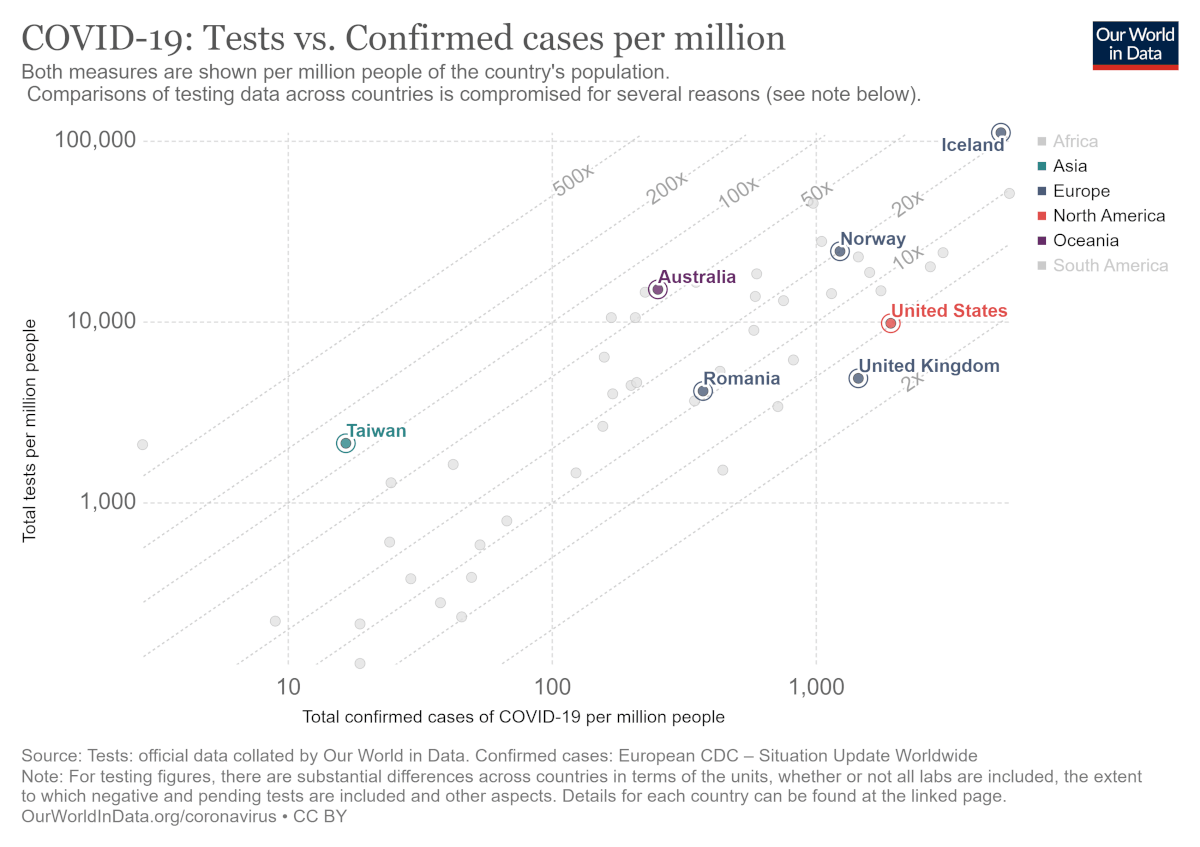
La început, când există un număr mic de cazuri de infecție există un anumit grad de inerție. Un exemplu poate fi Marea Britanie. Primul ministru Boris Johnson a declarat că infecția COVID-19 este posibil „să se răspândească puțin mai mult”. Pericolul nu părea iminent. La 17 aprilie sunt 103.093 de cazuri COVID-19 și 13.729 decese în Regatul Unit. În Germania sunt 138.221 de cazuri și 4.098 de decese. Germania realizează mai mult de 50.000 de teste pe zi, în timp ce UK are o capacitate de doar 16.000 de teste pe zi.
Zonele cele mai afectate de epidemia SARS – Singapore, Hong Kong, Taiwan – au folosit experiența acumulată pentru a se pregăti pentru SARS-CoV-2 și aveau deja politici de sănătate care putea fi aplicate în cazul unui noi eveniment. În cazul altor țări, cheia succesului este o combinație între știință și existența resurselor pentru a depăși un eveniment de asemenea proporții. De exemplu, Germania testează 500.000 de persoane pe săptămână, de 3 ori mai multe decât Marea Britanie și a depășit chiar și Coreea de Sud.
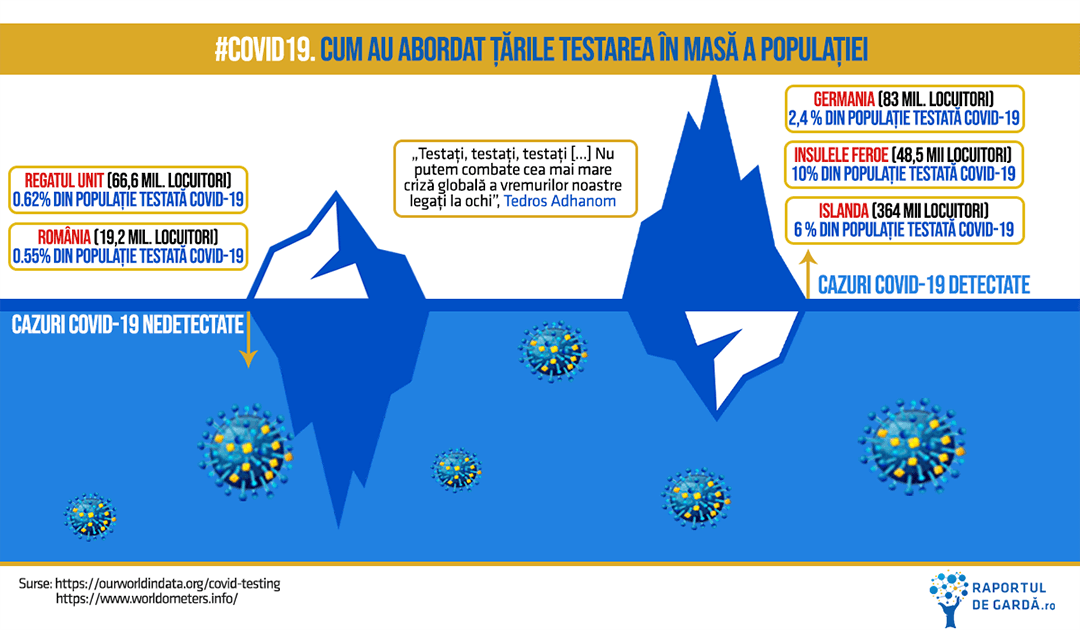
„Testați, testați, testați” – este un alt mesaj al directorului OMS
Olfert Landt este un microbiolog german și conduce o companie biotehnologică din Berlin, TIB Molbiol, iar de 30 de ani lucrează la dezvoltarea de teste pentru infecții virale emergente. Înainte de publicarea genomului noului coronavirus, pe 10 ianuarie, acesta a dezvoltat 3 variante de teste pe baza experienței anterioare cu alte virusuri, precum SARS.
Colaborând cu Spitalul Charite din Berlin, TIB Molbiol a reușit pregătirea testelor înainte de a fi declarată transmiterea interumană a SARS-CoV2. La finalul lunii februarie, Germania trimitea peste 1,4 milioane de teste către OMS. Până la mijlocul lunii martie, TIB Molbiol a produs 4 milioane de teste care puteau fi folosite în întreaga lume.
Echipa Raportuldegardă a discutat cu Dr. Olfert Landt despre importanța testării pentru COVID-19 și despre modul în care acesta a contribuit la realizarea primului test PCR care a fost trimis de Germania Organizației Mondiale a Sănătății. Mesajele Dr. Landt, în podcastul VociCuAutoritate:
Un alt exemplu este orașul Vo, aflat la 70 km de Veneția, unde au fost testați toți cei 3.300 de locuitori, inclusiv cei asimptomatici, în cadrul unui studiu pilot condus de Universitatea Padova. Pe 6 martie când a început studiul erau 90 de oameni infectați. Pe 18 martie nu s-au mai identificat cazuri noi.
Un caz pozitiv COVID-19 este o persoană care are confirmată infecția cu SARS-CoV-2 printr-un test de laborator, conform OMS.
Există două tipuri de teste folosite în prezent. Testele care identifică prezența virusului în organism: se bazează pe o tehnică de laborator care există în practică de peste 30 de ani – polymerase chain reaction. Testele rapide identifică anticorpii prin analizarea unei probe de sânge prelevată din deget, putând detecta persoanele care au fost infectate. Două tipuri de anticorpi sunt detectate – IgM, primii anticorpi care apar, arată faptul că virusul e încă prezent și dispar după aproximativ două săptămâni. IgG sunt anticorpi care persistă, însă nu se știe cât de mult, la acest moment. Acest test oferă rezultate în câteva minute, nu câteva ore ca în cazul PCR. Acestea au o valoare epidemiologică importantă, ne arată numărul total de persoane care au avut boala. Testele rapide nu ajută în fazele inițiale ale infecției. Avantajul lor este că arată numărul de persoane care au fost infectate și permite o detectare a cazurilor care au fost asimptomatice. Determinările statistice capătă acuratețe. Testele serologice permit o determinare mai clară a ratei de mortalitate.
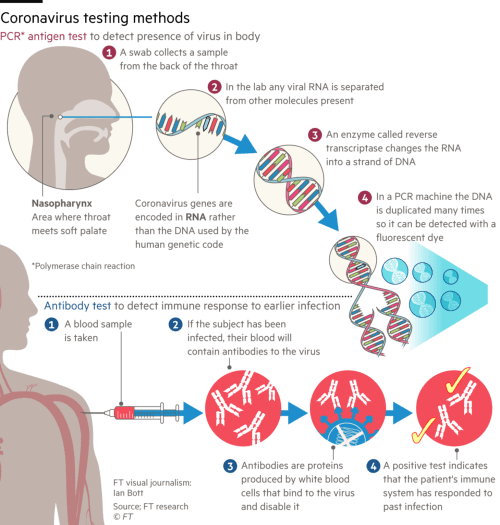
Cum funcționează tehnica PCR?
Tehnica PCR a fost descrisă prima dată în 1985. De atunci, secvențierea și clonarea genelor a devenit mult mai simplă. PCR a devenit un gold standard al diagnosticului infecțiilor virale. Sensibilitatea crescută a metodei permite identificarea copiilor virale chiar și în etapele inițiale ale infecției. În 1993 premiul Nobel pentru Chimie a fost acordat lui Kary Mullis pentru invenția metodei.
Prin PCR se poate detecta orice tip de bacterie, parazit, virus pornind de la ADN sau ARN. Pentru agenții patogeni cunoscuți, în întreaga lume, există stocuri cu diferite kituri necesare laboratoarelor pentru realizarea testelor. SARS-CoV-2 a fost descoperit, însă, acum câteva luni. Laboratoarele au fost nevoie să își obțină kiturile prin procedurile dezvoltate în aceste luni de către OMS. Fiecare tip de test necesită însă componente specifice (primeri sau sonde) pentru fiecare organism investigat. De aceea, un test pentru SARS-CoV trebuia să fie obținut de la zero.
Sunt necesare enzime (ADN polimeraza și revers transcriptaza), nucleotide, cofactori, sonde și primeri, care recunosc și se leagă de SARS-CoV-2. Un primer este o secvență scurtă de nucleotide care reprezintă punctul de inițiere a sintezei ADN.
PCR funcționează doar prin analiza ADN-ului, iar COVID-19 este un virus ARN, de aceea sunt necesare enzime care transformă materialul genetic viral – ARN în ADN, care va fi analizat.
Este prelevată o probă de la pacient, cel mai frecvent de la nivel nazofaringian. Aceasta este introdusă într-un recipient și transportată la un centru de testare. Reactivi speciali sunt folosiți pentru a extrage ARN-ul viral. O enzimă numită revers transcriptază transformă ARN-ul într-o moleculă de ADN care poate fi multiplicată astfel încât să poată fi ușor de detectat.
Prima etapă este denaturarea. În aparatul de PCR crește temperatura, ceea ce determină separarea celor două catene ADN prin ruperea legăturilor de hidrogen dintre perechile de baze. Ulterior, temperatura scade și primerii se leagă de secvențele corespunzătoare de pe lanțurile separate. Extinderea secvenței delimitate de primeri se realizează printr-o altă reacție enzimatică. Temperatura crește iar, ceea ce determină polimeraza să se lege de lanțul în formare și să adauge nucleotide.
Ciclul continuă. Din două lanțuri țintă se obțin 4, apoi 8 și așa mai departe. După 40 cicluri sunt 100 miliarde de secvențe ADN țintă și se poate obține un semnal fluorescent. În practică, cel mai frecvent semnalele fluorescente sunt monitorizate după fiecare ciclu PCR. Aceasta e metoda cantitativă sau qPCR.
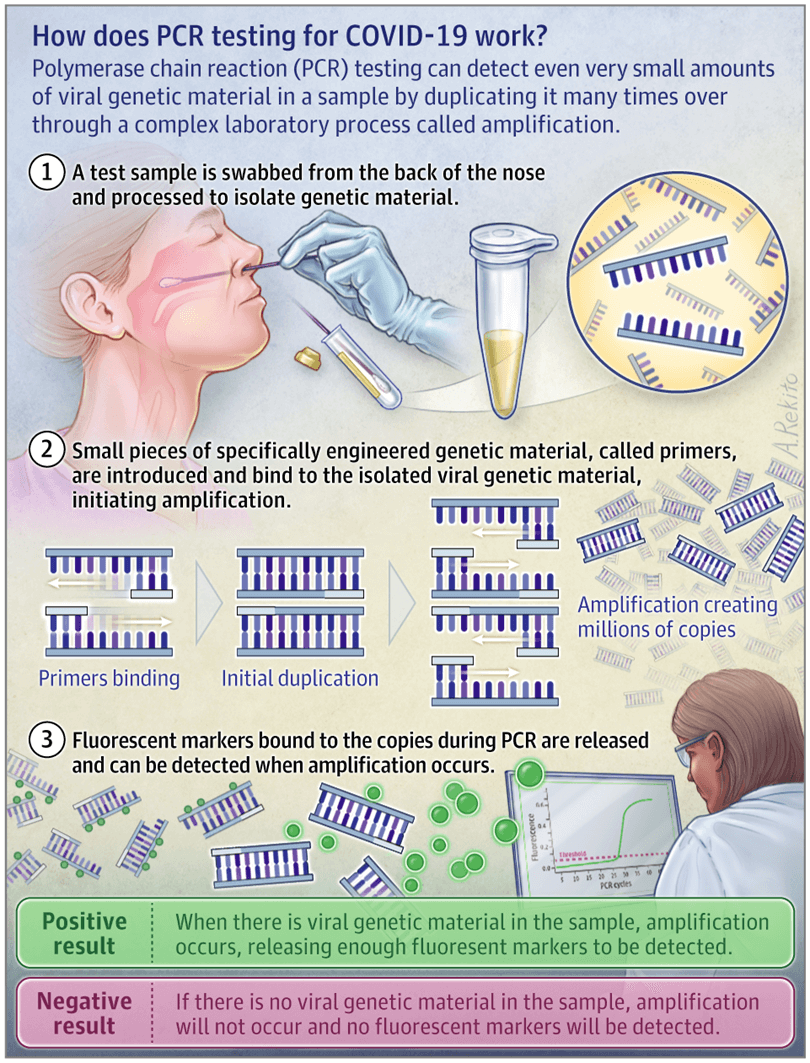
Capacitatea testului de a detecta secvențele genetice specifice SARS-COV-2 depinde de alegerea oligonucleotidelor care intră în alcătuirea primerului. Genomul coronavirusului a fost publicat în bazele de date publice, în ianuarie 2020, fiind alcătuit din aproximativ 30.000 nucleotide. Primul test dezvoltat, realizat de experții germani, care identifica 3 gene virale, a fost adoptat și de OMS și preluat la nivel mondial.
În Germania au dezvoltat primele teste în ianuarie, după protocolul OMS și până la începutul lunii februarie, OMS a trimis 250.000 de teste în 60 de țări. În SUA, CDC nu a urmat protocolul OMS și a decis să realizeze propriile teste. Laboratoarele din țară au raportat imediat faptul că testele nu funcționau cum trebuie. FDA a dat undă verde pentru procedurile de autorizare în situații de urgență abia pe 29 februarie
Primul test comercial, realizat de Roche, a primit autorizare pe 13 martie. Acesta este un test automatizat, care permite testarea mult mai rapidă față de variantele manuale existente anterior. Până la 19 martie, 89 de laboratoare publice și multe alte laboratoare private testau pentru COVID-19.
Multe dispozitive PCR se află în spitale și laboratoare de cercetare care pot realiza testul în câteva ore. Realizarea fiecărui test durează în jur de 4 ore de când proba ajunge în laborator. Însă dacă se adaugă și timpul necesar transportului și altor elemente logistice se ajunge la perioadă totală până la obținerea rezultatelor, de 2-4 zile.
Testele autorizate de FDA, produse de Roche și Thermo Fisher au sisteme automatizate care permit analiza unui număr mare de probe în paralel. Cele mai recente teste pot determina rezultate în câteva minute. Pe 27 martie, Abbot a primit autorizare de utilizare în regim de urgență pentru un test special care detectează SARS-CoV 2 în doar 5 minute.
Țările care au implementat rapid testarea pe scară largă au controlat mai bine răspândirea virusului
Pe 28 februarie erau 48 de cazuri confirmate, iar Germania era pe locul 2 în Europa în ceea ce privește numărul de cazuri, după Italia. În SUA, în aceeași perioadă erau 60 de cazuri.
Răspunsul a fost rapid în Germania: măsuri de distanțare socială, s-au închis școlile, toate persoanele care au intrat în contact cu persoane infectate au intrat în izolare 14 zile. Până la mijlocul lunii februarie capacitatea de testare era pusă la punct. Germania a fost una dintre primele țări care a dezvoltat un sistem de testare pentru COVID-19.
9 martie – Germania avea 1.200 de cazuri și a înregistrat primele două decese. SUA avea 950 cazuri și 28 decese.
Măsurile sunt diferite în cele două țări. În Germania se anunță anularea întâlnirilor cu peste 1.000 de persoane și intensifică strategiile de testare. Germania are 8,1 paturi la 1.000 de persoane și 6,1 paturi ATI la 1.000 persoane. Prin comparație, Italia are 2,6 paturi ATI la 1.000 persoane, iar SUA 2,4.
17 martie – Institutul Robert Koch a schimbat gradul de risc asociat COVID-19 la înalt. Numărul de paturi ATI a crescut cu 1.000.
22 martie. 25.000 cazuri și 86 decese sunt înregistrate în Germania. În SUA se înregistrează 140 decese și capacitatea de testare rămâne mică. Rata mortalității este de 1,2% în SUA și de 0,3% în Germania.
- Reuniunile cu peste 2 persoane interzise în Germania;
- Italia anunță restricții similare în aceeași perioadă, abia când numărul deceselor a ajuns la aproximativ 5.500.
La sfârșitul lunii martie, Germania realiza peste 160.000 de teste pe săptămână, 2 milioane de oameni testați. Rata mortalității s-a menținut printre cele mai scăzute la nivel mondial.
Germania a realizat mai multe teste decât în orice parte a Europei. Laboratoarele private au testat gratuit 1 milion de persoane până la 2 aprilie. Germania are un sistem sanitar descentralizat, nu are o instituție centrală de testare cum este NHS-ul, care să restricționeze alte laboratoare. Spitalele sunt independente, finanțate printr-un sistem de asigurări publice.
De asemenea, există ghiduri clare pentru medici legate de recomandarea testelor. Abordarea este diferă la nivelul medicilor de familie. Dacă o persoană crede că este infectată, contactează medicul de familie, care poate prescrie testul, inclusiv prin telefon.
Capacitatea sistemului sanitar este un alt punct forte. În ianuarie, Germania avea 28.000 de locuri în unitățile de terapie intensivă, echipate cu ventilatoare. În prezent, capacitatea a ajuns la 40.000 de locuri ATI. Experții germani au atras atenția și asupra importanței ghidurilor pentru trierea pacienților în caz de necesitate, atunci când s-ar depăși capacitatea sistemului. La momentul actual, timpul de dublare a cazurilor de infecție a ajuns la 9 zile și se estimează că dacă acesta ajunge la 12-14 zile, procedurile de triaj pot fi evitate.
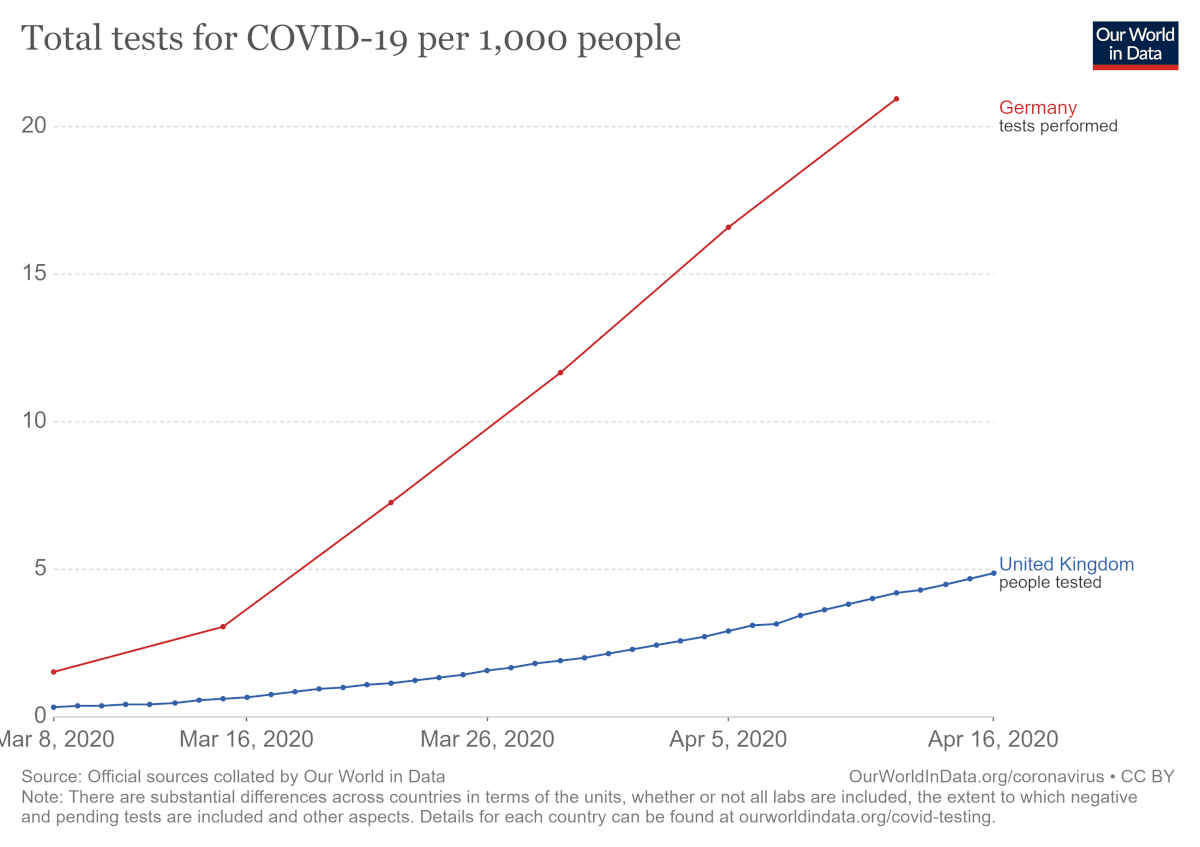
În Marea Britanie, inițial, s-a mers pe ideea de limitare a răspândirii, nu de combaterea răspândirii virusului. S-a considerat că oricum populația va fi infectată cu noul coronavirus mai devreme sau mai târziu. Prioritatea a fost scăderea presiunii asupra NHS prin cumpărarea de ventilatoare și obținerea de paturi pentru ATI. Imperial College London a avertizat, însă, că ar fi fost așteptate 250.000 decese prin această strategie relaxată. A fost dificilă mobilizarea rețelei de laboratoare care să realizeze testarea la scară largă. Autoritățile britanice se concentrează pe uniformitatea rezultatelor și nu au utilizat la maximum laboratoarele mai mici private.
Există, de asemenea, o criză legată de lipsa reactivilor și a echipamentelor de prelevare a probelor, pentru creșterea capacității de testare. Companiile private în general produc anumite kiturile care sunt compatibile doar cu dispozitivele proprii.
De asemenea, în Mare Britanie ghidurile sunt stricte, pacienții sunt trimiși spre testare dacă au fost într-o zonă la risc sau dacă au avut contact cu un caz confirmat.
Institutul Robert Koch este autoritatea publică germană în sănătate, echivalentul CDC din SUA. Aceasta a fost pregătită pentru o situație de genul pandemiei. Mediul academic a colaborat cu sectorul privat fără să aștepte acțiunile guvernamentale. În SUA, din ianuarie până la finalul lunii februarie, CDC folosea sub 4.000 de teste deși producea 160.000. Astfel, a existat o întârziere de 6 săptămâni până ca CDC să dezvolte primele teste, a durat prea mult pentru ca mediul privat să poată dezvolta teste, din cauza restricțiilor impuse de autoritățile de reglementare. O condiție importantă a testării ample este gratuitatea testării, ceea ce nu a fost cazul în SUA în primele săptămâni.
Islanda – screeningul populației generale și experiența secvențierii genomice extinse
În Islanda sunt 364.000 de locuitori, iar primul test pozitiv COVID-19 a fost identificat la sfârșitul lunii februarie. Până în prezent, 20.000 de oameni au fost testați pentru COVID-19, adică aproximativ 6% din populația țării.
Sunt testate persoanele simptomatice, contacții, dar și populația generală. National University Hospital, o instituție sanitară publică, testează populația la risc sau care are simptome. Jumătate dintre teste au fost realizate, însă, de compania DeCODE GEnetics.
Programul de screening condus de DeCODE acceptă orice persoană care nu are simptome și nu e în carantină.
Testarea extinsă a fost posibilă printr-un parteneriat între guvernul islandez și compania DeCODE Genetics. Compania desfășura cercetări de referință la nivel mondial în domeniul genomicii și în Islanda există baze de date ample ale genomurilor populației.
Unul dintre cele mai importante rezultate este că 50% dintre cei testați pozitiv erau asimptomatici.
DeCODE a realizat și secvențierea pentru fiecare caz COVID-19 identificat în Islanda, inclusiv pe cele de la instituțiile publice. S-a identificat un număr mare de mutații în ciuda faptului că rata prin care apar mutațiile la noul coronavirus a fost considerată scăzută, comparativă cu virusul gripal. Există un număr mare de mutații datorită răspândirii virale rapide la nivelul întregii populații. Iar aceste schimbări care apar la nivel genetic pot fi analizate pentru a identifica originea și modul în care s-a răspândit virusul. Se poate preciza cu acuratețe locul de unde o persoană a fost infectată.
- S-a observat că o treime dintre cazuri proveneau din Anglia, o pătrime din anumite zone din SUA, alte cazuri erau specifice Austriei, altele pentru cei care au venit din Italia;
- Altă observație a fost că femeile sunt infectate mai rar decât bărbații și în aceste cazuri apar forme mai ușoare.
Islanda era pregătită pentru o pandemie
Testarea a început cu săptămâni înainte de primul deces, la începutul lunii februarie. Atunci când epidemia a început în China, în Islanda se luau măsuri. Dr. Kári Stefánsson, CEO, DeCODE Genetics, a declarat pentru Icelandic Review:
„… multe țări s-au comportat ca și cum nimic nu s-a întâmplat”
Măsurile de distanțare socială nu au fost atât de drastice în Islanda. Într-adevăr, s-au interzis întâlnirile de peste 20 de persoane și s-au luat măsuri pentru închiderea școlilor, izolarea contacților.
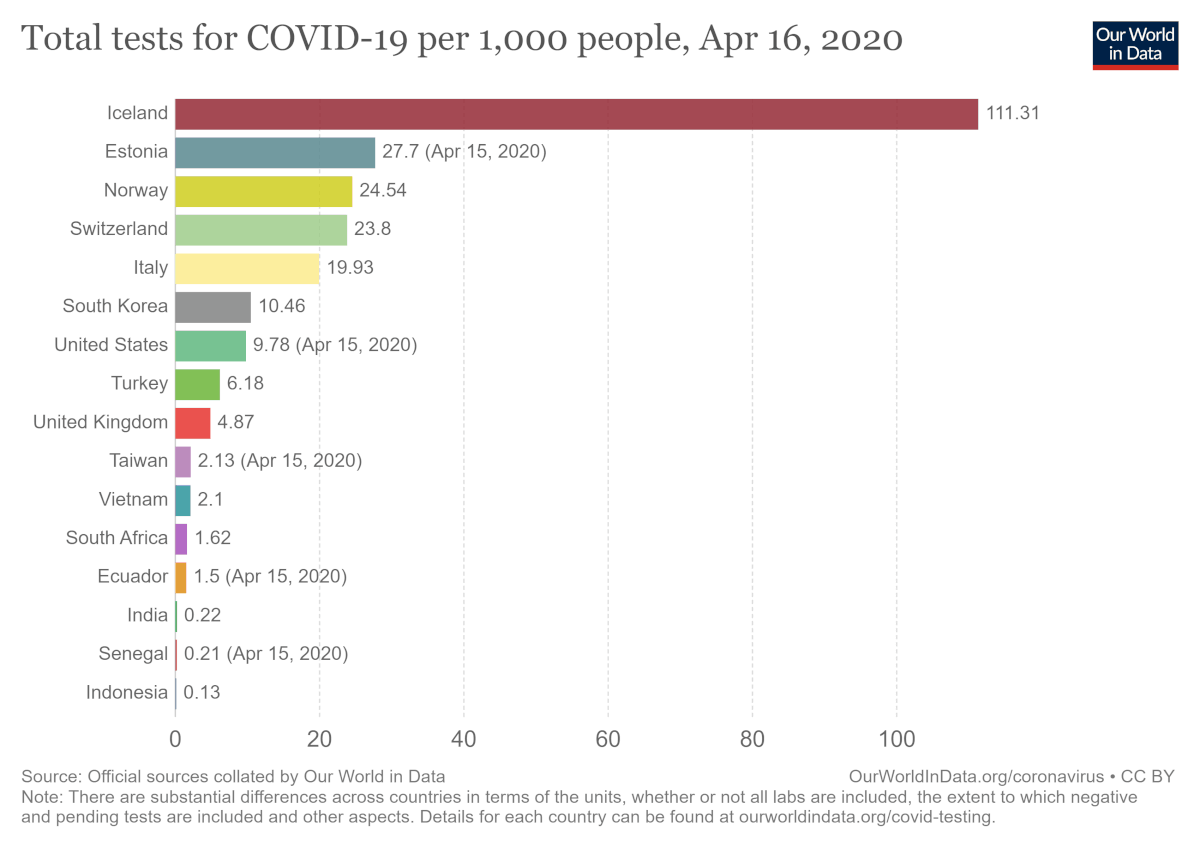
Autoritățile au declarat că nu au luat măsuri mai severe deoarece erau pregătiți, iar avantajul major a fost existența DATELOR. Testarea și monitorizarea contacților sunt motivele pentru care nu s-a considerat necesară impunerea unor restricții majore.
„Am luat măsuri de carantină mult mai agresive, pentru timp mai îndelungat și la scară mai largă decât majoritatea țărilor”
Se consideră că succesul Islandei se datorează avantajului de a fi o țară mică. Dar Stefannson a declarat pentru CNN
„Nu are nicio legătură cu dimensiunea populației. Motivul este faptul că am fost bine pregătiți pentru pandemie”.
Pe termen lung, planul Islandei este utilizarea la maximum a informației obținute prin acest screening.
La fel ca virusul gripal care acumulează mutații și e necesar un vaccin specific în fiecare an, este posibil ca în cazul noului coronavirus să apară aceeași situație.
„ … există multe moduri în care această poveste se poate termina și este important pentru noi, ca specie, să avem o influență asupra acestui sfârșit.”
Insulele Feroe: Un singur laborator de medicină veterinară poate realiza 1.000 de teste pe zi
La 17 aprilie, în Insulele Feroe sunt 184 de cazuri COVID-19 confirmate, 169 de persoane vindecate și niciun deces. Peste 10% din populație a fost testată. Meritul răspunsului prompt și eficient a depins de viziunea unui medic veterinar.
Debes Christiansen conduce un laborator în care se testează somonul pentru infecții virale, din capitala Torshavn. Christiansen a avertizat guvernul încă din ianuarie pentru pregătirea pentru o posibilă răspândire a infecției care la momentul respectiv afecta China.
Somonul este o resursă importantă în Insulele Feroe, iar în anul 2000 o infecție virală cu un patogen care cauzează anemie la pești a afectat semnificativ industria. Guvernul a investit în echipamente performante de testare și a construit un laborator.
Într-un interviu pentru The Guardian, Christiansen a declarat că transformarea laboratorului său într-unul dedicat testării umane nu a fost dificil – <<Este foarte ușor să te adaptezi. Nu a necesitat mult „hocus pocus”>>. Dacă ar fi trebuit să trimită testele în Danemarca pentru analiză s-ar fi pierdut mult timp. Laboratorul lui Debes Christiansen are capacitatea de a realiza 1.000 de teste pe zi.
Insulele Feroe au ajuns să realizeze mai multe teste la un milion de locuitori decât Germania și Coreea de Sud.
România testează de 10 ori mai puțin decât Germania
Până la data de 17 aprilie, în România s-au efectuat 79.629 de teste, conform Grupului de Comunicare Strategică, adică sub 1% din populație. La 10 aprilie 2020, România efectua aproximativ 2.800 de teste la 1 milion de locuitori.
Conform Ministrului Sănătății, pe 15 aprilie, capacitatea a crescut la 4500-4700 de teste pe zi.
Adoptarea restricțiilor și măsurilor de distanțare socială fără o creștere importantă a capacității de testare este ineficientă în controlul pandemiei. O analiză realizată de Vital Transformation arată că prin creșterea numărului de testări cu 1% se poate obține o scădere a deceselor cu 0,56%.
Citește și
- #SurseOficiale. Ghid pentru diagnosticul COVID-19: Recomandările Biochimiștilor, Biologilor Și Chimiștilor din România
- Lupta contra pandemiei COVID-19. Ce măsuri de distanțare socială au adoptat statele europene?

