Screeningul anual prin RMN, inițiat de la 30 de ani, ar putea reduce mortalitatea prin cancer de sân cu mai mult de 50% pentru femeile care au mutații la nivelul genelor ATM, CHEK2 și PALB2
Pentru femeile la care se identifică mutații la nivelul genelor ATM, CHEK2 și PALB2, inițierea testării prin rezonanță magnetică nucleară (RMN), între 30 și 35 de ani, la care se adaugă mamografia după 40 de ani, ar putea fi strategia optimă de screening, care poate reduce cu peste 50% mortalitatea asociată cancerului de sân. Datele provin dintr-un studiu publicat pe 17 februarie în JAMA Oncology. Rezultatele ar putea contribui la actualizarea ghidurilor internaționale, introducând precoce screeningul prin RMN la persoanele din categoria de risc.
Aproximativ 10% din cazurile de cancere de sân sunt ereditare. Deși genele BRCA1 și 2 sunt cel mai bine studiate, există și alte gene cunoscute a crește semnificativ riscul de cancer de sân. 2-3% din femeile cu un diagnostic de cancer de sân prezintă mutații la nivelul ATM, CHEK2 și PALB2, gene implicate în repararea ADN-ului, a căror prevalență este similară cu cea a mutațiilor BRCA1 și 2.
Având în vedere creșterea accesibilității pentru testarea panelurilor multigenice, apar situații în care femeile descoperă că sunt purtătoare ale unei variante patogene care implică una dintre aceste trei gene.
Variantele patogene la nivelul genelor BRCA1, BRCA2 și PALB2 sunt asociate cu un risc înalt de dezvoltare a cancerului mamar, iar ghidurile actuale recomandă ca purtătoarelor să li se prezinte opțiunea de mastectomie pentru reducerea riscului de cancer mamar, pe lângă intensificarea strategiilor de screening. Persoanele care prezintă mutații la nivelul genelor ATM și CHEK2 au un risc moderat de cancer de sân (aproximativ dublu față de persoanele din populația generală) și sunt candidate pentru realizarea screeningului la vârste mai mici, prin mamografie dar și testare prin rezonanță magnetică nucleară (RMN).
Gena PALB2 produce o proteină care interacționează cu BRCA2, îi influențează stabilitatea și este necesară pentru mecanismele prin care este reparat ADN-ul. Femeile care au o genă PALB2 anormală au un risc de 14% a dezvolta cancer de sân până la 50 de ani și de 35% de a dezvolta cancer de sân până la 70 de ani.
Genele ATM (Ataxia telangiectasia-mutated) și CHEK2 (Checkpoint kinase 2) sunt, de asemenea, implicate în diferite mecanisme de reparare a ADN-ului. Pierderea funcției genei CHEK 2 se corelază cu diferite tipuri de cancere, precum cancerul de sân, de prostată și colorectal. Mutațiile genei ATM sunt implicate în apariția anumitor forme de cancer mamar, ovarian, pancreatic sau de prostată.
Deși PALB2, ATM și CHEK2 sunt destul de frecvente în populația generală există date clinice limitate cu privire la impactul unor programe de screening asupra supraviețuirii. Cele mai multe date despre beneficiile screeningului prin RMN erau extrapolate din datele existente pentru variantele BRCA1 și 2. Realizarea de studii clinice pentru a compara diverse abordări de screening pentru fiecare variantă patogenă nu este o opțiune fezabilă, din cauza limitărilor legate de numărul de participanți și perioada necesară follow-up.
În prezent, pe baza opiniei experților și a datelor disponibile pentru BRCA1 și 2, NCCN (National Comprehensive Cancer Network) recomandă testarea RMN anuală, pe lângă mamografie, la persoanele cu mutații ATM și CHEK2 începând cu vârsta de 40 de ani și pentru persoanele purtătoare ale variantelor patogene PALB2 începând cu 30 de ani. ESMO recomandă testarea RMN anuală începând de la 20-29 de ani și RMN anuală cu sau fără mamografie la 30-75 de ani, în cazul mutațiilor PALB2 și CHEK2 . Pentru mutațiile ATM se recomandă RMN anual.
Studiul publicat în JAMA Oncology este primul care folosește metode de simulare statistică a riscului de cancer de sân pentru a evalua strategia optimă de screening pentru persoanele care prezintă mutații la nivelul celor 3 gene.

Studiul este o colaborare între Cancer Intervention and Surveillance Modeling Network (CISNET), un consorțiu internațional care dezvoltă instrumente de modelare statistică pentru înțelegerea impactului intervențiilor dedicate controlului diferitelor tipuri de cancere și consorțiul Cancer Risk Estimates Related to Susceptibility (CARRIERS), care grupează 17 studii epidemiologice din SUA dedicate evaluării impactului cancerului de sân în populație. Rezultate bazate pe modele CISNET au informat deja ghidurile de screening pentru cancer de sân în SUA, în 2009 și 2016 (US Preventive Services Task Force și American Cancer Society).
Rezultatele noului studiu au fost următoarele:
- Riscul cumulativ de cancer de sân în absența screeningului a fost de 20,9% în cazul mutațiilor ATM, 27% în cazul CHEK2 și de 40% în cazul PALB2.
- Realizarea screeningului prin mamografie de la vârsta de 40 de ani ar putea reduce mortalitatea cu 36-38%, evitând 13-30 de decese prin cancer de sân, în funcție de mutație.
- Realizarea screeningului anual prin RMN de la 40 de ani, alături de mamografie, reduce mortalitatea cu 52-53%, evitând 18 până la 42 de decese, în funcție de mutație.
- Luând în considerare mai multe scenarii, s-a ajuns la concluzia că inițierea screeningului RMN de la 30-35 de ani, la care se adaugă mamografia de la 40 de ani este strategia optimă, în care beneficiile depășesc riscurile.
Înțelegerea prevalenței mutațiilor ereditare în populația generală și impactul asupra programelor de screening
Majoritatea cercetărilor asupra riscului de cancer de sân ereditar au fost concentrate de-a lungul timpului doar asupra genelor BRCA1 și BRCA2. Cele mai multe date despre rolul acestor gene au fost obținute din studii care au inclus paciente cu istoric familial de cancer de sân sau cu debut precoce al bolii. Unul dintre obiectivele principale din cadrul Consorțiului CARRIERS este determinarea prevalenței mutațiilor ereditare asociate cu riscul de cancer de sân în populația generală. Un studiu publicat de Consorțiu în 2021 arăta că, între 30% și 50% dintre mutațiile care cresc predispoziția de cancer mamar, apar la femei considerate a fi la risc scăzut pe baza estimărilor clasice.
În prezent există recomandări care variază între ghiduri (NCCN, NICE) pentru selectarea pacienților cu cancer de sân care au indicație de testare genetică. Datele din studiile CARRIERS oferă informații importante pentru stratificarea riscului și consilierea femeilor cu cancer de sân care nu întrunesc criteriile de risc înalt. Anumite subgrupuri de pacienți cu cancer de sân au un risc mare de a fi purtători ale unor gene cu penetranță mare, acționabile. Variantele BRCA1, BRCA2 și PALB2 apar la peste 8% din cazurile de cancer de sân triplu negativ, comparativ cu doar 1,8% dintre cele cu cancer de sân HR+. De asemenea, aproximativ 3,3% din femeile cu cancer de sân HR+, fără istoric familial au o variantă patogenă care implică ATM, CHEK2 și BRCA2.
Pentru a maximiza valoarea cunoștințelor legate de susceptibilitatea genetică, o femeie ar trebui să știe că e purtătoare a unei mutații înainte de a fi diagosticată. În practică însă, de cele mai multe ori, testarea genetică se realizează după diagnosticul de cancer, astfel încât sunt ratate șansele de a interveni precoce la nivel individual sau prin sfat genetic la nivelul familiei.
Un studiu publicat în JAMA Oncology, în 2020, arată că identificarea mutațiilor la nivelul genelor BRCA1/2 înainte de diagnosticarea cancerului de sân este corelată cu o rată de supraviețuire mai mare. Rata de supraviețuire la 5 ani este de 94% pentru femeile care cunoșteau faptul că prezintă o mutație patogenă BRCA1/2 înainte de a primi diagnosticul de cancer mamar. Pacientele care nu își cunoșteau statusul de purtător al mutației genetice la momentul diagnosticului de neoplasm mamar, au înregistrat o medie a șansei de supraviețuire la 5 ani de 78%.
Screeningul pentru cancerul mamar în România
Ghidurile Societății Europene de Oncologie Medicală recomandă screeningul prin mamografie pentru cancerul de sân, anual sau la doi ani, cu prioritate pentru femeile aflate în grupa de vârstă 50-69 de ani. De asemenea, dacă există posibilitatea, screeningul se poate efectua și pentru femeile aflate în grupa de vârstă 40-49 de ani și 70-74 de ani, deși nu s-au demonstrat beneficii la fel de clare la nivel populațional pentru aceste grupe de vârstă. La femeile cu un istoric familial de cancer de sân, cu sau fără cunoașterea statusului de purtătoare BRCA, sunt recomandate RMN-uri anuale și/sau mamografii anuale.
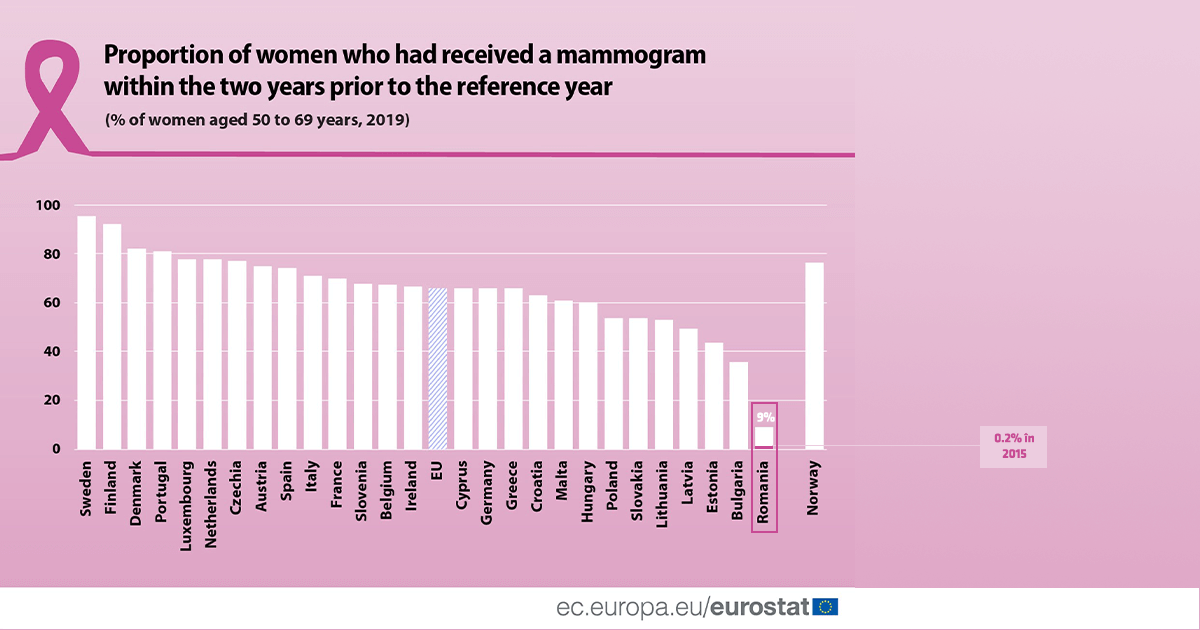
Un sondaj Eurostat publicat în 2021 arăta că România se situează pe ultimul loc în UE în ceea ce privește screeningul pentru cancerul de sân. Doar 9% din femeile din România cu vârste între 50 și 69 de ani au raportat în 2019 că și-au efectuat o mamografie în ultimii 2 ani. Pentru Bulgaria, aflată pe penultimul loc, procentul este de 36% – de 4 ori mai mult decât în România. În Suedia, procentul este de 95%, de aproximativ 11 ori mai mult.
Citește și:
- STUDIU. Riscul de cancer de sân și de ovar ar putea fi evaluat prin testarea modificărilor epigenetice din probe de citologie cervicală
- STUDIU. Cunoașterea statutului de purtătoare a mutației BRCA1/2 înainte de diagnosticul de cancer de sân se asociază cu rate de supraviețuire mai mari
- Testarea genetică universală detectează cu aproape 50% mai multe mutații genetice în cancerele solide decât testarea bazată pe ghidurile actuale

