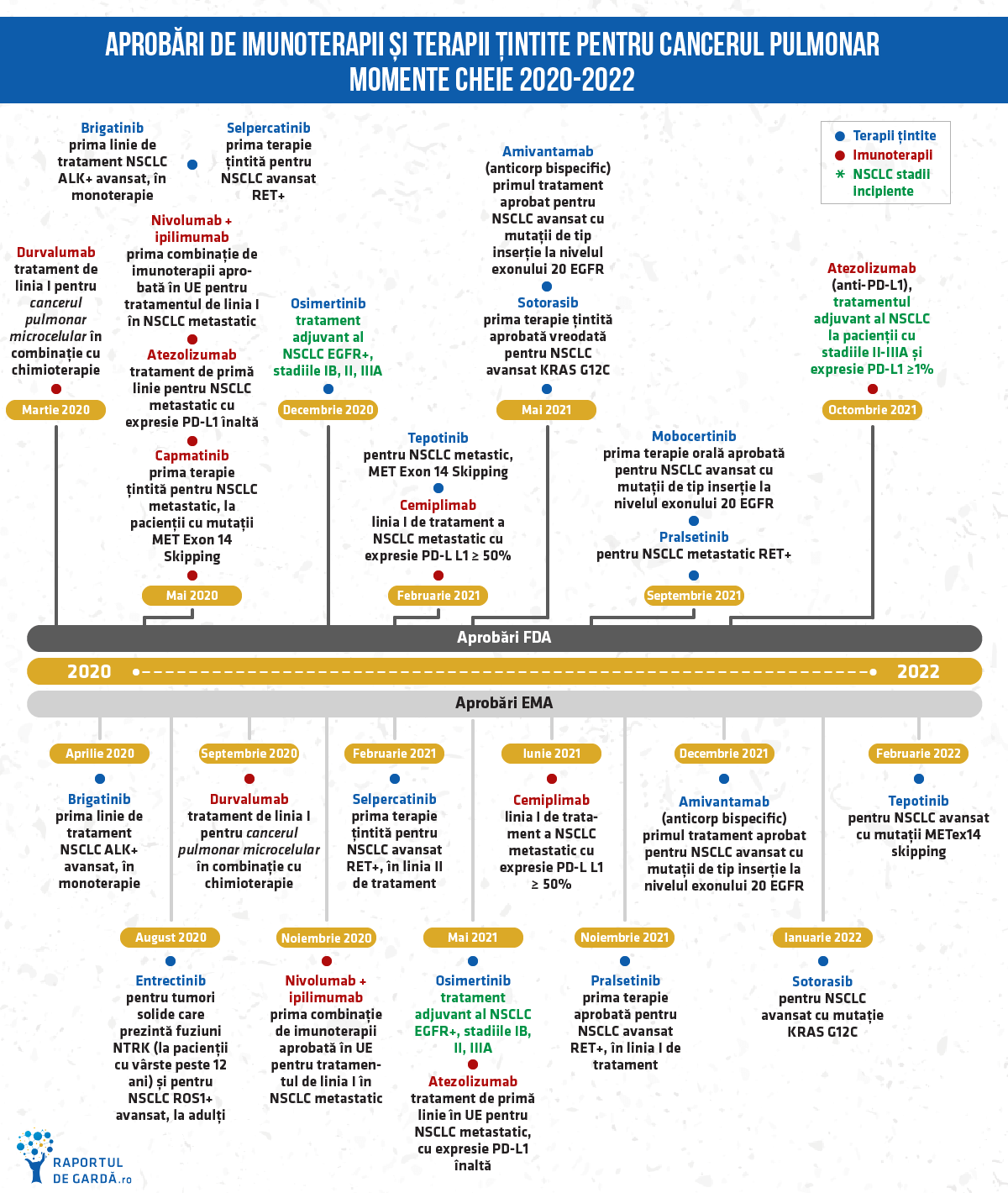
Doi ani de inovații în tratamentul cancerului pulmonar: noi biomarkeri acționabili, noi indicații pentru imunoterapie și terapie țintită în stadiile incipiente
În ultimele două decenii, mortalitatea prin cancer a fost în declin, cea mai importantă scădere a ratei de deces fiind înregistrată în cazul cancerului pulmonar. Dacă acum 10 ani pacienții diagnosticați cu neoplasm pulmonar avansat nu trăiau mai mult de 6-12 luni, astăzi supraviețuirea se măsoară în ani. 1 din 4 pacienți supraviețuiește astăzi peste 5 ani datorită introducerii terapiilor inovatoare.
În contextul pandemiei COVID-19, lupta împotriva cancerului a fost marcată de provocări pe toate planurile, de la detecția precoce, prevenție până la înrolarea în studii clinice. Cu toate acestea, combaterea SARS-CoV-2 a arătat importanța introducerii timpurii a inovațiilor în sistemele de sănătate în beneficiul cetățenilor. Noi modele de îngrijire medicală ar putea contribui la accelerarea transformărilor care deja au început în oncologie încă dinainte de pandemie.
Cancerul pulmonar reprezintă un reper pentru potențialul medicinei de precizie. Înțelegerea cauzelor genetice ale bolii și a mecanismelor imune implicate în cancer a condus la dezvoltarea de terapii mai eficiente și mai sigure. Cu doar 15 ani în urmă, toți pacienții cu cancer pulmonar primeau același tip de tratament nespecific, asociat cu multiple reacții adverse. Astăzi, pentru aproape toți pacienții cu cancer pulmonar non-microcelular (NSCLC, care reprezintă aproximativ 85% din toate cazurile de cancer pulmonar) există cel puțin o opțiune terapeutică autorizată la nivel internațional, diferită de chimioterapie. Începând cu 2015, progresele realizate în cercetarea cancerului pulmonar le-au depășit pe cele din ultima jumătate de secol.
Luând în considerare toate terapiile țintite aprobate până în prezent am ajuns în etapa în care mai mult de jumătate din cazurile de cancer pulmonar prezintă mutații acționabile. Deși anumite mutații sunt rare (ex. 4% fuziuni ale genei ALK, 2% sunt mutații RET, 2% mutații la nivelul genei ROS1, 0,5% fuziuni NTRK), impactul determinării lor este major, atât la nivel individual, cât și la nivelul sistemelor de sănătate. Pentru pacienții care au acești markeri tumorali, răspunsurile terapeutice sunt importante și durabile. Moleculele mici din categoria inhibitorilor tirozin-kinazici au devenit mai specifice, cu mai puține reacții adverse și au trecut din stadiul metastatic în stadiile localizate de boală.
Pentru pacienții fără mutații driver, inhibitorii punctelor de control sunt folosiți fie în monoterapie fie în diferite combinații terapeutice. Astăzi, o treime din pacienții cu NSCLC în stadiu avansat supraviețuiește pe termen lung iar acest tip de imunoterapie a ajuns să facă parte din tratamentul standard de linia I. Chiar și în cazul cancerului pulmonar microcelular (care reprezintă în jur de 10% din cazuri), imunoterapia a schimbat perspectivele în ultimii ani.

Momentul actual
- Imunoterapiile și terapiile țintite au fost validate în tratamentul cancerului pulmonar metastatic, demonstrând transformarea unei boli fatale într-o afecțiune cronică, ce poate fi controlată pe termen lung.
- Ambele tipuri de abordări, atât terapia țintită bazată pe molecule mici, cât și imunoterapiile, încep să fie aplicate cu succes și în stadii incipiente de boală, conform celor mai recente date din studiile clinice, astfel încât, perspectiva vindecării devine posibilă.
- Depistarea precoce este esențială pentru a maximiza beneficiile noilor tipuri de intervenții. Intrăm într-o etapă în care testarea biomarkerilor va deveni indispensabilă în managementul cancerului pulmonar, pentru toate stadiile.
- Produsele biofarmaceutice de nouă generație (de tipul anticorpilor bispecifici, conjugatelor anticorp-medicament și chiar terapiilor genice) dovedesc eficacitate pentru a ținti mecanismele de rezistență sau subtipurile de cancer pulmonar dificil de tratat.
Una dintre caracteristicile cancerului este capacitatea de evitare a răspunsurilor imune, o caracteristică explorată intens în ultimele două decenii în dezvoltarea de medicamente oncologice. Domeniul imunoterapiilor oncologice a fost concentrat inițial asupra cancerului pulmonar în stadiul IV. În ultimii ani, însă, s-au făcut pași importanță în evaluarea rolului imunoterapiei în stadiile mai puțin avansate.
La pacienții cu NSCLC în stadiul avansat local (stadiul III), inoperabil, terapia standard, încă din anii 2000, era reprezentată de chimioterapie și radioterapie. Studiul PACIFIC este primul care a demonstrat că adăugarea imunoterapiei în stadiul III aproape triplează supraviețuirea fără progresia bolii. Pe baza acestui studiu, în 2018, FDA a aprobat durvalumab la pacienții cu NSCLC inoperabil, în stadiul III, iar în 2020 terapia primește aprobare și în UE și UK pentru acestă indicație. În 2021, la Congresul Societății Americane de Oncologie Clinică (ASCO) au fost prezentate date care arată o supraviețuire fără progresie a bolii de 33% și o supraviețuire globală de 43% (versus 33% în cazul placebo) la 5 ani pentru pacienții care primesc durvalumab după chimioterapie.
Rolul imunoterapiei în stadiile localizate, rezecabile de NSCLC
30-50% dintre pacienții cu NSCLC în stadiu rezecabil înregistrează recurențe ale bolii în urma intervenției chirurgicale. Aproape jumătate dintre pacienții diagnosticați cu stadiul IB și cei mai mulți dintre cei cu stadiul IIIA înregistrează o recurență a bolii în primii 5 ani. Chimioterapia adjuvantă sau neoadjuvantă crește ratele de vindecare cu doar 5- 15%.
În ultimii ani, imunoterapia a demonstrat date importante de eficacitate înainte de tratamentul chirurgical (tratament neoadjuvant) sau după chirurgie (tratament adjuvant), în stadiile incipiente de cancer pulmonar non-microcelular.
Studiul CheckMate-816 este primul studiu de fază 3 care a demonstrat beneficiile clinice importante ale adăugării imunoterapiei la chimioterapie, ca tratament neoadjuvant pentru stadiile rezecabile de NSCLC. Rezultatele prezentate la Întâlnirea Anuală AACR 2021 aratău că se înregistrează o creștere de aproape 10 ori a ratei de răspuns patologic complet atunci când nivolumab (anti PD-1) este adăugat la 3 cicluri de chimioterapie neoadjuvantă la pacienții cu NSCLC stadiu IB-IIIA, independent de expresia PD-L1. Datorită acestor rezultate, mai mulți pacienți cu stadiul IIIA au urmat intervenție chirurgicală minim invazivă și lobectomie versus pneumectomie.
Atezolizumab este prima imunoterapie aprobată de FDA, în 2021, pentru tratamentul adjuvant al cancerului pulmonar non-microcelular (NSCLC), la pacienții cu stadiile II-IIIA și expresie PD-L1 ≥1%. Rezultatele studiului IMpower010 demonstrează creșterea supraviețuirii fără semne de boală (disease free survival- DFS) și scăderea riscului de recurență la pacienții cu NSCLC.
De asemenea, date publicate la începutul anului 2022, din studiul KEYNOTE-091, arată că tratamentul adjuvant cu pembrolizumab (imunoterapie anti PD-1) reduce riscul de deces și de recurență a bolii la pacienții cu NSCLC stadiile IB-IIIA.
Se observă astfel o nouă etapă în domeniul imunoterapiei, în care experiența acumulată în cancerul pulmonar metastatic este completată de noi date pentru stadii mai puțin avansate. Rezultatele pe termen lung privind supraviețuirea generală vor fi importante pentru validarea noilor indicații. De asemenea, vor apărea noi provocări legate de testarea moleculară, care reprezintă un punct critic atât pentru selectarea pacienților în practică, unde deciziile clinice devin mult mai complexe, dar și pentru derularea studiilor clinice.
Mecanisme de acces precoce în sistemul de sănătate: modelul UK
Începând cu anul 2022, 850 de pacienți cu cancer pulmonar non-microcelular în stadii incipiente vor fi eligibili pentru imunoterapia cu atezolizumab, în Regatul Unit. Se estimează că numărul ar putea crește la 1000 de pacienți care ar primi imunoterapia pentru stadii curabile de cancer pulmonar, anual. Atezolizumab este a treia terapie autorizată în Marea Britanie printr-un mecanism de acces precoce (Project Orbis, un parteneriat internațional pentru accelerarea procesului de autorizare a medicamentelor oncologice care se adresează unor nevoi neacoperite). Primele două terapii invatoare autorizate astfel au fost osimertinib (inhibitor RGFR) și sotorasib (inhibitor KRAS), tot cu indicații în cancerul pulmonar.
Noi ținte acționabile în NSCLC metastatic
Începând cu anul 2020 se înregistrează mai multe recorduri în domeniul terapiilor țintite pentru NSCLC metastatic, trei dintre acestea adresându-se unor mutații pentru care nu existau opțiuni terapeutice anterior.
Aproximativ 2% din cazurile de NSCLC sunt tumori RET pozitive, care erau tratate în mod tradițional prin chimioterapie pe bază de platină sau inhibitori multikinazici, asociați cu multiple reacții adverse.
- În mai 2020, inhibitorul RET, selpercatinib (Retevmo), a devenit prima terapie specifică aprobată de FDA pentru NSCLC la care se identifică fuziuni RET. Aprobarea s-a bazat pe rezultatele studiului de fază 1/2, LIBRETTO-001, în care selpercatinib a demonstrat o eficacitate durabilă, demonstrând inclusiv activitate intracerebrală semnificativă. În UE, selpercatinib a primit aprobare ca tratament de linia a II-a pentru NSCLC avansat, în februarie 2021.
- Pacienții cu NSCLC și fuziuni RET pot fi, de asemenea, tratați cu inhibitorul selectiv al RET kinazei, pralsetinib (Gavreto), care a obținut aprobarea accelerată din partea FDA în septembrie 2020 pentru tratamentul pacienților cu NSCLC RET-pozitiv pe baza studiului ARROW de fază 1/2. Pacienții au răspuns la pralsetinib, obținând remisiunea tuturor leziunilor, indiferent de prezența metastazelor cerebrale, lucru rar observat în cazul NSCLC. În UE, pralsetinib a primit autorizare în noiembrie 2021.
Rolul mutațiilor genei MET în dezvoltarea cancerului pulmonar a fost descrisă din anii ’90, însă identificarea unei terapii eficiente contra acestei ținte a reprezentat o provocare. 4% din cancerele pulmonare prezintă mutații la nivelul exonului 14 al genei MET. Până acum, FDA a aprobat doi inhibitori MET: capmatinib (Tabrecta, aprobat în mai 2020) și tepotinib (Tepmetko, februarie 2021). În februarie 2022, Comisia Europeană a aprobat tepotinib pentru NSCLC cu mutații MET (METex14 skipping).
30% din cazurile de NSCLC au mutații la nivelul KRAS, o oncogenă care de peste 40 de ani a reprezentat o țintă inaccesibilă. În anul 2021, un moment istoric a fost reprezentat de aprobarea din partea FDA a primei terapii țintite anti-KRAS.
KRAS G12C este una dintre cele mai frecvente mutații driver în NSCLC, determinând aproximativ 13-15% din cazurile de cancer pulmonar non-microcelular, non-scuamos, înregistrate în Europa. CodeBreaK 100, cel mai mare studiu care a inclus pacienți cu mutația KRAS G12C, a demonstrat o rată generală de răspuns de 36% (obiectivul primar al studiului). Dintre pacienții care au răspuns, 58% au înregistrat o durată a răspunsului de 6 luni sau mai mult. Comisia Europeană a acordat autorizația condiționată de punere pe piață pentru sotorasib în ianuarie 2022.
Mutațiile de tip inserție la nivelul exonului 20 al genei EGFR (EGFRex20ins) sunt asociate cu 6-12% din cazurile de NSCLC EGFR pozitive și sunt rezistente la prima și a doua generație de inhibitori tirozin-kinazici. În anul 2021 au fost obținute două aprobări importante pentru această indicație:
- În mai, FDA a aprobat amivantamab, primul anticorp bispecific complet umanizat cu indicație în cancerul pulmonar non-microcelular (NSCLC) local avansat sau metastatic, cu mutații de tip inserție la nivelul exonului 20 al genei pentru receptorul factorului de creștere epidermal (EGFR), la care boala a progresat în timpul sau după tratamentul chimioterapic pe bază de platină. FDA a aprobat și testul diagnostic bazat pe biopsie lichidă, Guardant360 CDx. În decembrie 2021, amivantamab a primit autorizație condiționată de punere pe piață în UE pentru aceeași indicație.
- În septembrie, mobocertinib a devenit prima terapie țintită aprobată către FDA pentru pacienții adulți cu cancer pulmonar non-microcelular (NSCLC) și mutație de tip inserție la nivelul exonului 20 al genei EGFR, cu boală în stadiu local avansat sau metastatic.
Noi tipuri de terapii
Conjugatele anticorp-medicament pentru cancerul pulmonar HER2 pozitiv
În ciuda progreselor extraordinare în tratamentul cancerului pulmonar, există în continuare cazuri care nu răspund la terapiile de tipul moleculelor mici țintite sau imunoterapiilor. În NSCLC, 2-4% din cazuri sunt determinate de mutațiile HER2, care sunt mai frecvente la nefumători și la femei, sunt asociate cu un prognostic nefavorabil și tendință de metastazare la nivel cerebral. Inhibitorii selectivi HER2 precum poziotinib și pirotinib determină răspunsuri la aproximativ 44% dintre pacienții cu NSCLC HER2+. Cele mai bune date de până acum provin din studii de fază II care au evaluat conjugate anticorp-medicament (ADC, antibody drug conjugate), o clasă de terapii care combină specificitatea anticorpilor monoclonali cu efectul citotoxic al chimioterapicelor.
Studiul DESTINY-Lung01 a inclus pacienți cu cancer pulmonar non-microcelular, non-scuamos, HER2-pozitiv, nerezecabil sau metastatic, rezistent la terapiile standard. Rezultatele preliminare prezentate în cadrul ASCO20 arătau că boala poate fi considerată controlată în 90,5% dintre cazuri, în urma tratamentului cu trastuzumab deruxtecan. Terapia e compusă dintr-un anticorp anti-HER , care recunoaște cu mare specificitate celulele maligne și un tip de agent citotoxic. Astfel, chimioterapia este administrată țintit, doar celulelor canceroase. Cele mai recente date din acest studiu demonstrează rate de răspuns durabile la peste 55% din pacienții cu NSCLC HER2+, în urma tratamentului cu trastuzumab deruxtecan, stabilind astfel un nou standard terapeutic.
Terapia genică
Bolile multifactoriale cum este cancerul nu pot fi tratate prin țintirea unei singure molecule, deoarece sunt caracterizate prin mecanisme complexe iar fenomenele de rezistență sunt din ce în ce mai bine înțelese. Tot mai multe cercetări sunt îndreptate asupra explorării diferitelor combinații terapeutice care pot influența simultan mai multe astfel de mecanisme. Alături de imunoterapie și terapia țintită bazată pe molecule mici, un alt pilon important care se conturează și în oncologie este terapia genică. Rezervată inițial bolilor monogenice (care au o țintă clară la nivelul genomului), terapia genică începe să capete teren, sub diferite forme și în domeniul bolilor complexe, multifactoriale.
La începutul anului 2022, combinația dintre o terapie genică (quaratusugene ozeplasmid) și o imunoterapie (pembrolizumab) a intrat în procedura accelerată de evaluare a FDA (fast track designation pentru cancerul pulmonar non-microcelular avansat.
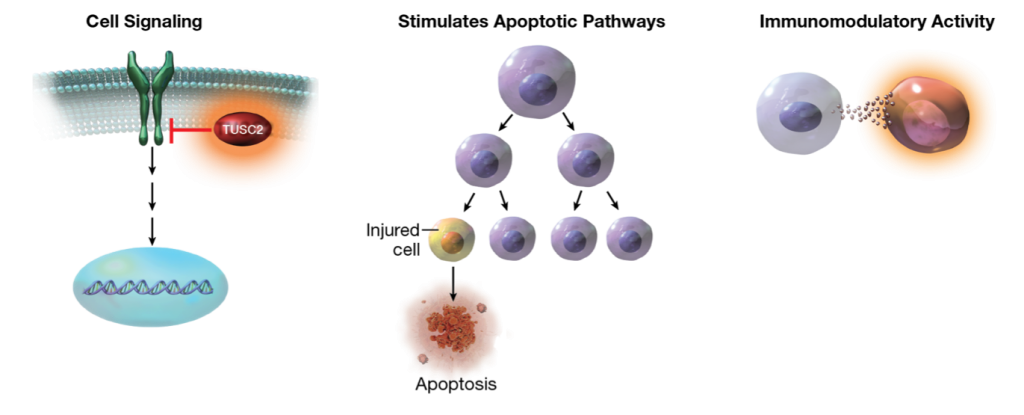
Quaratusugene ozeplasmid (Reqorsa) este considerată prima terapie genică bazată pe administrare sistemică pentru cancer. Aceasta conține o genă supresoare tumorală, TUSC2, care este introdusă într-un înveliș lipidic. Odată ce gena pătrunde în celulele transformate malign aceasta este exprimată sub forma unei proteine care influențează mai multe mecanisme celulare: este blocată proliferarea celulară, sunt restabilite căile normale implicate în apoptoză și este stimulat răspunsul imun contra celulelor maligne. Datorită multiplelor căi de acțiune, avantajul major al acestei abordări este posibilitatea de țintire a mecanismelor de rezistență.
În 2020, o altă combinație care include Reqorsa și terapia țintită osimertinib au primit, de asemenea, fast track designation din partea FDA pentru NSCLC avansat cu mutații EGFR. Date clinice și preclinice arată că acest tip de terapie genică funcționează în combinație cu mai multe tipuri inhibitori kinazici printre care și erlotinib, geftinib dar și imunoterapii (nivolumab, pembrolizumab, atezolizumab).
În prima parte a anului 2022, compania producătoare va lansa un studiu multicentric de fază 1/2 care va studia eficacitatea terapiei genice în combinație cu pembrolizumab la pacienți cu NSCLC avansat, cu vârste de peste 18 ani.
Mai mulți supraviețuitori ai cancerului la nivel global, dar și mai multe inegalități
Mortalitatea determinată de cancerul pulmonar este într-un declin mai accentuat decât cel al mortalității generale asociate cancerului. Conform celui mai recent raport American Cancer Society, rata de mortalitate prin cancer pulmonar a scăzut cu 5% anual în perioada 2015-2019, în timp ce mortalitatea generală a scăzut cu 2% în aceeași perioadă. Rata diagnosticării cancerului pulmonar în stadii localizate a crescut cu 4,5% anual din 2014 în 2018 ceea ce s-a tradus prin ratele de supraviețuire la 5 ani semnificativ mai mari. Îmbunătățirea programelor de screening, a metodelor de diagnostic și a terapiilor moderne contribuie la aceste trenduri.
Se observă, însă, și o diferență importantă între sexe în ceea ce privește declinul mortalității prin cancer pulmonar. Între anii 2000 și 2017, mortalitatea determinată de cancerul pulmonar în populația masculină e în scădere în Europa și SUA, în timp ce la femei se observă un trend ascendent. În Uniunea Europeană, în 2022, se estimează o reducere cu 6% a ratelor de mortalitate anuale la bărbați și o reducere cu 4% la femei, comparativ cu anul 2017. În cazul cancerului pulmonar, se estimează o reducere de 10% a mortalității, în timp ce în rândul femeilor mortalitatea prin cancerul pulmonar se estimează a crește cu 2%.
Diferențe majore sunt și între țările Europene. În fiecare an, în România sunt diagnosticate în jur de 11.000 de cazuri noi de cancer pulmonar, reprezentând circa 13% din totalul cazurilor noi de cancer. Supraviețuirea la 5 ani a pacienților cu cancer pulmonar din România este de doar 10%, în timp ce în țările vestice acest procent este dublu. Un raport publicat la începutul anului demonstra că deși în România au intrat pe piață și au fost rambursate tot mai multe terapii țintite, lipsa accesului la diagnosticul de precizie a făcut ca această disponibilitate a terapiilor să nu se reflecte în supraviețuirea pacienților.
Centrul pentru Inovație în Medicină a publicat recent Carta Albă a biomarkerilor în cancerul pulmonar non-microcelular, un document care descrie evoluția testării moleculare în NSCLC și beneficiile aduse în ceea ce privește supraviețuirea pacienților cu acest tip de cancer. Pe măsură ce terapiile oncologice avansează și devin din ce în ce mai precise, și tehnicile de testare utilizate trebuie adaptate și adoptate de către fiecare sistem medical.
Citește și
- Selpercatinib, prima terapie care țintește anomaliile genei RET, aprobată de FDA cu indicații în anumite forme de cancer pulmonar și tiroidian
- Raportul „Unlocking the potential of precision medicine in Europe”: accesul redus la testarea biomarkerilor în UE limitează implementarea medicinei de precizie în oncologie. Care este situația României?

