#ACC20. Printre pacienții cu ateroscleroză coronariană sau sistemică, rivaroxaban aduce cele mai mari beneficii la cei care suferă și de diabet
Rivaroxaban este un anticoagulant oral de generație nouă, eficient în prevenția evenimentelor aterotrombotice la pacienții adulți cu boală arterială coronariană sau periferică. Un nou studiu prezentat în cadrul Sesiunilor Științifice ale Colegiului American de Cardiologie/ Congresul Mondial de Cardiologie 2020, și publicat concomitent în Circulation, demonstrează că rivaroxaban aduce beneficii clinice superioare în cadrul unui subgrup de pacienți, cei care suferă și de diabet zaharat.

Beneficiile rivaroxaban printre pacienții aterosclerotici care asociază diabet
În subanaliza din cadrul studiului COMPASS, regimul combinat de aspirină+rivaroxaban 5 mg zilnic, administrat pacienților cu boală coronariană stabilă sau boală arterială periferică (BAP), a adus beneficii clinice absolute mai mari la pacienții diabetici față de populația generală. Reducerea mortalității la pacienții diabetici a fost de trei ori mai mare.
„Folosirea dublei terapii rivaroxaban în doză mică și aspirină este foarte atractivă la pacienții cu risc mare, cum sunt cei cu diabet”- afirmă Dr. Deepak Bhatt, de la Brigham and Women’s Hospital Heart & Vascular Center, Boston, Massachusetts, SUA.
În cadrul analizei au fost incluși aproape 20.000 de pacienți, diabetici și non-diabetici, tratați fie cu aspirină, fie cu rivaroxaban în doză mică și aspirină.
Rezultatele au arătat o scădere similară a riscului relativ la diabetici și non-diabetici, în ceea ce privește apariția unui infarct miocardic, accident vascular cerebral sau deces de cauză cardiovasculară (risc relativ 0,74 diabetici, față de 0,77 pentru non-diabetici). Riscul de bază fiind însă crescut la diabetici, scăderea riscului absolut este mai mare la acest grup. Acest beneficiu implică atât scăderea incidenței decesului cardiovascular, infarctului miocardic sau accidentului vascular cerebral (2,3% vs 1,4%) cât și scăderea mortalității de orice cauză (1,9% vs 0,6%).
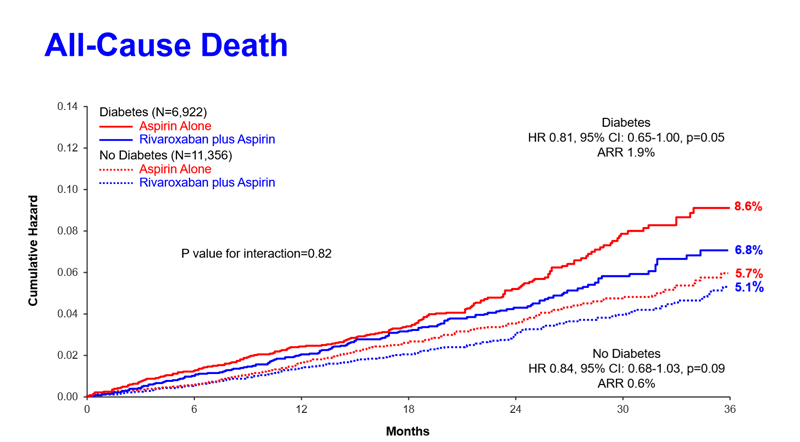
Transpuse în practica medicală, aceste statistici ar însemna că pentru a preveni un deces cardiovascular, infarct miocardic sau accident vascular cerebral, ar trebui tratați 44 de diabetici sau 73 de nondiabetici cu rivaroxaban timp de 3 ani. Pentru a preveni un deces, de orice cauză, ar trebui tratați 54 de diabetici sau 167 de nondiabetici cu rivaroxaban timp de 3 ani.
Reacțiile adverse principale au fost evenimentele hemoragice. Atât la diabetici cât și la nondiabetici, s-a constatat o creștere semnificativă din punct de vedere statistic a sângerărilor majore, dar nu și a celor fatale sau intracraniene, la pacienții cu dublă terapie, față de monoterapia cu aspirină.
Impactul în practica medicală a studiului COMPASS
Chiar dacă primele rezultate ale studiului COMPASS au fost prezentate în anul 2017, combinația terapeutică nu este prescrisă des grupului mare de pacienți care ar putea beneficia de pe urma lui (se estimează că 27 de milioane de europeni și nord americani suferă de BAP).
Studiul a comparat eficiența aspirinei, a rivaroxabanului și a combinației dintre cele două în boala ischemică periferică și coronariană stabilă, într-o cohortă care a inclus persoane cu sau fără diagnostic de diabet. Au fost urmăriți aproximativ 30.000 de pacienți din peste 30 de țări, împărțiți în trei grupuri de tratament: 100 mg aspirină, 10 mg rivaroxaban și combinația de 100 mg aspirină și 5 mg rivaroxaban. Principalele rezultate au fost:
- Tratamentul combinat reduce riscul de moarte din cauze cardiovasculare, infarct miocardic acut și accident vascular cerebral cu 24% față de aspirină;
- Tratamentul combinat crește supraviețuirea cu 18% față de aspirină.
„Noi, comitetul director al studiului, am putea spune că rezultatele au fost atât de pozitive încât toate persoanele cu boală coronariană stabilă sau boală arterială periferică ar trebui să folosească rivaroxaban, dar nu este practic și nici nu s-a întâmplat”- Dr Bhatt.
Printre explicațiile utilizării limitate a rivaroxaban în cardiologie se numără faptul că este un medicament original, deci cu un cost ridicat față de opțiunile terapeutice pentru care există versiuni generice. În plus, rivaroxaban are drept reacție adversă sângerarea.
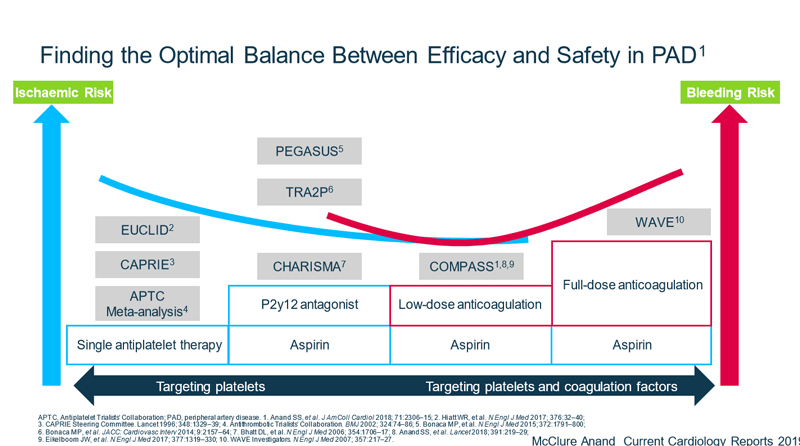
Dr. Bhatt consideră că astfel de medicamente cu cost ridicat și risc de sângerare ar trebui folosite cu precădere la pacienții la care s-ar obține cea mai mare scădere absolută a riscului. Pentru aceasta ar trebui identificați pacienții cu cel mai mare risc ischemic: cei cu boală arterială periferică și cei cu diabet. Aceștia au același risc reacții secundare hemoragice, dar au un beneficiu mai mare.
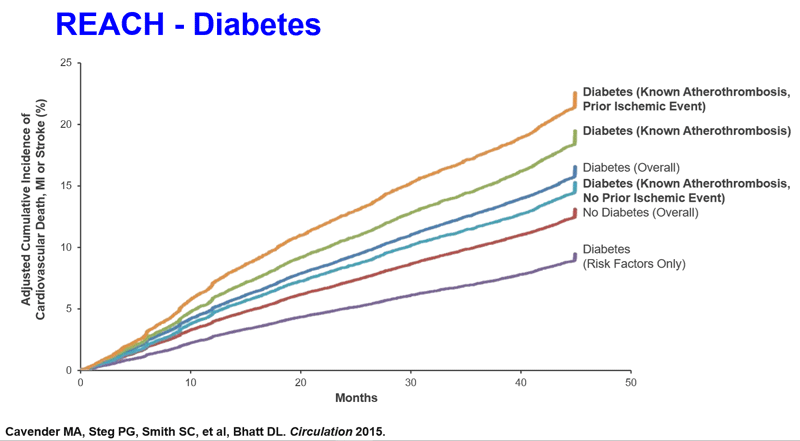
Riscul adițional adus de diabet în bolile cardiovasculare ischemice este cunoscut, în special din studii de anvergură precum REACH. Astfel, riscul de infarct miocardic sau accident vascular cerebral sau deces cardiovascular este mai mare la pacienții aterosclerotici care asociază diabet:
- 16.5%, față de 13.1% printre non-diabetici;
- Riscul de deces de cauză cardiovasculară este de 8.9%, față de 6.0% printre non-diabetici;
- Riscul de deces de orice cauză este de 14.3%, față de 9.9% printre non-diabetici.
Când ar trebui un pacient să primească rivaroxaban?
Clinicienii au la dispoziție din ce în ce mai medicamente pentru a trata boala arterială coronariană. Astfel Dr. Bhatt a fost întrebat cum ar trebui ales cel de-al doilea medicament din schema terapeutică a unui coronarian, primul fiind o statină în doză mare:
„La diabetici alegem în funcție de dezechilibrele biologice, care diferă de la pacient la pacient. Dacă nu au deloc nivelul glicemiei sub control voi alege un inhibitor SGLT2 sau un agonist GLP-1. Dacă nivelul LDL-colesterol este foarte ridicat voi adăuga ezetimibe sau inhibitor PCSK9. Dacă trigliceridele sunt ridicate, voi adăuga icosapent etil. Apoi, dacă după controlul celorlalți factori de risc încă au risc ischemic ridicat, voi adăuga doza scăzută de rivaroxaban”- Dr. Bhatt.
Dr. Bhatt a adăugat că orice medicament antitrombotic aduce cu sine creșterea riscului de sângerare. Nu există un agent care aduce doar beneficii. De aceea trebuie realizată o evaluare atentă când se prescrie rivaroxaban, urmată de reevaluări regulate. Cum evaluează riscul de sângerare în practica sa clinică:
„Nu există nimic la fel de bun în a prezice riscul de sângerare viitoare ca istoricul de sângerare. Deci dacă un pacient a avut episoade de sângerare în monoterapia cu aspirină nu voi adăuga rivaroxaban. Dar dacă un pacient nu a sângerat în trecut, mai ales dacă a fost pe dublă terapie antiagregantă, atunci îl voi considera un candidat bun pentru doza scăzută de rivaroxaban”- Dr. Bhatt.
Rivaroxaban (denumire comercială Xarelto) este un anticoagulant oral de generație nouă, aprobat de către EMA (Agenția Europeană a Medicamentului) pentru prevenția evenimentelor aterotrombotice la pacienții adulți cu boală arterială coronariană sau cu boală arterială periferică simptomatică cu risc înalt de evenimente ischemice, în combinație cu aspirina. Aprobarea are la bază studiul COMPASS, oprit prematur din considerente etice: beneficiile clare în grupul de tratament au fost mai mari ca cele din grupul placebo și s-a dorit trecerea și a participanților din grupul placebo pe schema de tratament.
Citește și:
- Rivaroxaban, disponibil în România pentru noua indicație de prevenție a evenimentelor aterotrombotice
- Femeile sunt mai afectate de complicațiile cardiovasculare ale diabetului decât bărbații. Stilul de viață sănătos principala linie de apărare
- Xarelto (rivaroxaban), utilizare extinsă pentru pacienții cu ateroscleroză

