Raport IHE. Impactul noilor tipuri de terapii oncologice asupra sistemelor de sănătate: stabilirea valorii medicamentelor personalizate și noi modele de rambursare pentru tratamentele cu potențial curativ
Pentru ca resursele în sănătate să fie utilizate eficient, investițiile trebuie direcționate spre acțiuni care să aducă valoare pacienților. Investițiile ridicate în oncologie se traduc prin creșterea supraviețuirii. Cu toate acestea, nu toate inițiativele sunt eficiente, iar diferențele se observă atât la nivel național, cât și între diferite țări. Creșterea eficienței sistemelor de sănătate, îmbunătățirea prognosticului pacienților și asigurarea unei calități a vieții superioară sunt obiective care se regăsesc și în propunerile pentru Planul European de Control al Cancerului, conform noii Comisii Europene.
În ultimii 10 ani, industria farmaceutică a devenit principala sursă de finanțare pentru cercetarea în oncologie și dezvoltarea de noi terapii. Cheltuielile pentru tratamente oncologice au crescut semnificativ în această perioadă. Costurile noilor terapii reprezintă o barieră în calea accesul pacienților, chiar și în țările cu venituri mari. Cercetarea în oncologie reprezintă o prioritate pentru noua Comisie Europeană, astfel încât se așteaptă ca în următorii ani finanțarea din surse publice să crească.
În 2005, finanțarea privată a fost comparabilă cu finanțarea din fonduri publice și organizații private non-profit la un loc. Până în 2015, finanțarea a crescut, însă ponderea mediului privat a fost semnificativă, reprezentând aproape trei sferturi din total.
În Europa, industria farmaceutică a investit în domeniul Research and development (R&D) 35 miliarde de euro în 2017, comparativ cu 18 miliarde în 2000, și 8 miliarde în 1990. La nivel global, investițiile au ajuns la 179 miliarde de dolari în 2018, dintre care 40% au fost direcționate spre oncologie. Jumătate dintre aceste cheltuieli provin din Statele Unite ale Americii.
Din 2013 până în 2018, numărul terapiilor evaluate în studii de fază I/II a crescut cu 63%. În 2018, terapiile țintite (molecule mici și medicamente biologice) au reprezentat 91% din total. Între 2000 și 2018 au fost aprobate 21 de terapii pentru leucemie, ceea ce reprezintă 19% din totalul tratamentelor aprobate în această perioadă – o proporție mult mai mare decât numărul de cazuri de leucemie, raportat la numărul total de cazuri de cancer din Europa (2-3% dintre cazurile de cancer depistate în 2018 erau leucemie).
- Competiția în cercetare
Numărul de medicamente noi pentru cancer aprobate anual a crescut după 2005. Cu toate acestea, numărul pacienților care ar trebui să primească aceste medicamente a scăzut, ceea ce înseamnă că pentru ca acestea să fie cost-eficiente valoarea adusă pentru fiecare pacient trebuie să crească.
Mai multe medicamente oncologice au fost aprobate pentru aceeași indicație într-o perioadă scurtă de timp. Nu există o coordonare clară a cercetării, astfel încât competiția a devenit mult mai frecventă. De exemplu, în perioada 2011 – 2013 au fost aprobate enzalutamida, abiraterona și Radiu-223 pentru cancerul de prostată metastatic rezistent la castrare. În cazul cancerului de sân avansat HER2-negativ, HR-pozitiv au fost aprobate trei terapii țintite – ribociclib, palbociclib și abemaciclib în perioada 2016 – 2018.
Toate acestea aduc beneficii majore față de standardul anterior, de acum un deceniu. Totuși, atunci când sunt comparate între ele, este dificil să se stabilească diferența în materie de eficacitate. Ceea ce este important este faptul că profilul de siguranță diferă, și alegerea poate fi efectuată în legătură cu nevoile pacientului. Competiția aduce, însă, presiune asupra prețurilor.
Impactul noilor tipuri de terapii asupra politicilor de sănătate
Costurile directe, determinate de noile terapii pentru cancer, au crescut. În același timp, alte cheltuieli precum cele necesare spitalizării și îngrijirilor ambulatorii au scăzut. Cu toate acestea, pe măsură ce imunoterapiile devin din ce în ce mai frecvent utilizate, cheltuielile asociate spitalizării pacienților cresc. Aceste tipuri de terapii se administrează intravenos și necesită un management bun al efectelor adverse.
- Acces timpuriu și dovada valorii pentru pacienți
Pentru multe medicamente lipsește dovada beneficiului clinic pe termen lung la momentul aprobării. Datele despre supraviețuirea globală pot lipsi, de exemplu. Obținerea de date din viața reală (RWD – real world data) se dovedește esențială în acest context. Sunt necesare sisteme de monitorizare, prin colectarea de astfel de date, pentru accesul rapid și egal la medicamente care aduc cea mai mare valoare sistemelor de sănătate și pacienților. În plus, adesea se impune accesul condiționat la medicamente care nu au demonstrat cost-eficiența.
- Utilizarea medicamentelor biosimilare și generice
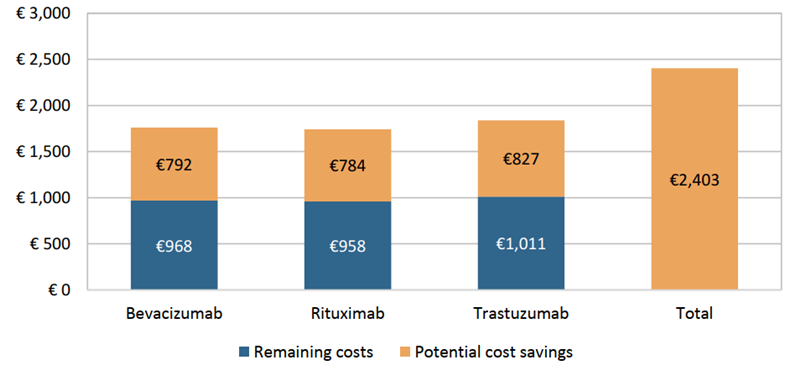
Mulți pacienți din țările Europei de Est nu au acces la medicamente eficiente din cauza prețurilor ridicate, care nu se dovedesc cost-eficiente în aceste sisteme de sănătate. Utilizarea biosimilarelor și genericelor este o altă cale importantă pentru a susține cost-eficiența cheltuielilor. Economiile obținute pot facilita cercetarea unor tratamente inovatoare și cost-eficiente care anterior ar fi fost considerate prea scumpe.
- Mai multe medicamente pentru boli rare
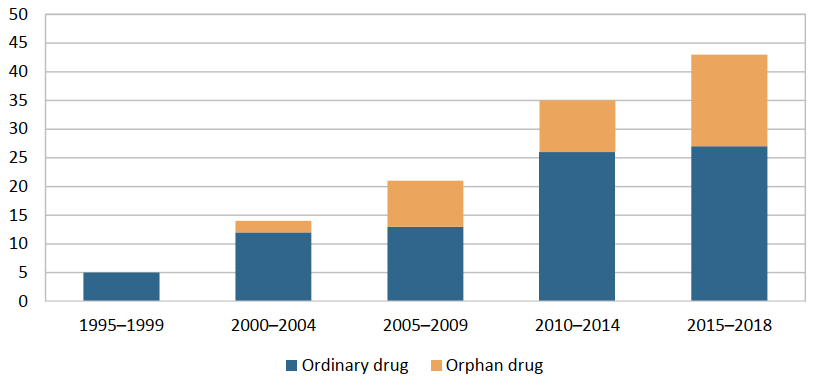
Noile medicamente de pe piață sunt indicate unor categorii restrânse de pacienți. Tot mai mulți agenți au statut de medicament orfan (indicat în boli cu o incidență mică – boli rare).
- Profilul molecular al tumorilor devine mai important
În septembrie 2019, larotrectinib era primul medicament aprobat de EMA pentru tratamentul tumorilor solide care exprimă modificări genetice specifice. Discrepanța dintre cheltuieli și povara bolii sugerează o lipsă a tratamentelor eficiente.
- Stabilirea prețului medicamentelor cu indicații multiple
Sistemul de a stabili prețul pe baza produsului – un preț pentru un medicament – nu mai poate funcționa în cazul terapiilor cu multiple indicații. Dacă prețul unui medicament cu valoare diferită în multiple indicații se bazează pe indicația care beneficiază de cel mai mare beneficiu pentru pacient, prețul ar fi prea mare pentru a fi cost-eficient în cazul unei indicații care aduce un beneficiu mai mic. Astfel, tratament nu va fi rambursat pentru unele indicații, iar accesul pacienților ar fi limitat.
Soluția este tranziția spre un sistem bazat pe indicațiile medicamentelor. În Suedia există un model de succes pentru adresarea acestor probleme, un sistem de plată bazat pe indicații multiple. În țări precum Estonia și Belgia, în care există modele de plată bazate pe indicația medicamentului există și o infrastructură pentru managementul datelor. Legislația națională trebuie să permită prețuri diferite pentru indicații diferite și pentru scheme complexe de tratament. Accesul la date este esențial pentru introducerea unor modele noi de stabilire a prețului.
- Stabilirea valorii tratamentelor folosite în combinații terapeutice
Schemele de tratament combinate și tratamentele cu multiple indicații sunt din ce în ce mai frecvente în oncologie. În 2018 existau peste 1.700 de studii clinice care evaluau diferite combinații de agenți PD-1/PD-L1 și alte terapii precum chimioterapia sau terapiile țintite. Principala problemă din punct de vedere economic este cuantificarea valorii fiecărei terapii utilizate în combinație. De obicei, valoarea combinației este mai mică decât suma valorilor fiecărui component, în monoterapie. Peste 50% dintre principalele medicamente oncologice comercializate în 2014 erau aprobate pentru multiple indicații și se estimează o creștere la 75% în 2020.
Metodele actuale de stabilire a valorii medicamentelor nu se potrivesc terapiilor de tip CAR-T
- Sistemele de evaluare actuale nu stabilesc o valoare specială pentru terapiile cu potențial curativ.
În 2018 erau aprobate primele două terapii CAR-T în Europa – axicabtagene ciloleucel și tisagenlecleucel. Acestea reprezintă o categorie terapeutică total diferită de medicamentele oncologice standard. Este un tratament administrat o singură dată, care poate determina remisiunea completă pentru mulți pacienți și este asociat cu beneficii pe termen lung atât pentru pacienți cât și pentru sistemele de sănătate.
În 2019 existau peste 300 de agenți testați în studii de faze I-III global, comparativ cu doar 208 cu un an înainte. Acesta este un domeniu în plină expansiune, iar introducerea de noi astfel de terapii reprezintă o provocare majoră pentru sistemele de sănătate.
- Dacă tratamentul chiar determină vindecarea, este necesară stabilirea unui model de plată care să reflecte valoarea reală
Metodele actuale de calcul pentru anii de viață câștigați se bazează pe date de supraviețuire din studii clinice. În cazul pacienților care au primit un tratament curativ, riscul de mortalitate poate fi similar cu cel din populația generală. Datele din studii clinice nu pot surprinde efectele pe termen lung.
- Modele combinate pentru evaluarea caracterului curativ al unui tratament
Metodele clasice nu surprind corect prognosticul pacienților, nu iau în considerare ratele diferite de mortalitate. Există un grad mai mare de incertitudine pentru terapiile curative administrate o singură dată, pentru că nu se cunoaște cât va dura efectul în timp. Nu se cunosc alternativele de tratament în viitor.
- Ar fi necesare discount-uri mai mari pentru tratamentele curative administrate o singură dată decât pentru tratamentele care necesită administrare continuă
Plata se poate realiza pe toată durata tratamentului. Pentru terapiile de tipul CAR-T, ar înseamna ca plata pentru un beneficiu care se întinde pe o perioadă lungă sau nelimitată trebuie să se realizeze într-o perioadă scurtă. Medicamentul e cost-eficient, însă, cu modelul actual de rambursare, nu se poate plăti.
Fonduri separate sau bugete flexibile
Un exemplu este sistemul introdus în Regatul Unit – Cancer Drugs Fund – un fond pentru medicamente care ia în calcul un grad de incertitudine asupra efectului în timp. Există acorduri între guvern și industrie pentru a adresa acest grad de nesiguranță. În Franța, Germania și Italia există varianta de extindere a bugetelor pentru a se acoperi tratamente inovatoare.
Există posibilități limitate pentru realizarea de studii clinice randomizate pe grupuri mici de pacienți iar aprobarea se realizează prin metode accelerate, în timp ce efectele pot fi măsurate după câțiva ani.
Plata sub formă de anuități ar putea fi o soluție, plățile fiind condiționate de efectele terapiei. Costurile ridicate ale tratamentelor pot fi distribuite pe o perioadă mai mare.
Pentru terapiile CAR-T, o variantă propusă de experți este împărțirea costurilor în rate anuale, pe o perioadă mai lungă de timp, la care se adaugă și o înțelegere bazată pe rezultate. Dacă terapiile sunt dezvoltate pentru categorii extinse de pacienți, povara administrativă ar fi prea mare. În aceste cazuri, o un buget flexibil ar fi o soluție, care să nu necesite un follow-up al pacientului. Un astfel de sistem ar fi completat de un buget de risc între regiuni. Incertitudinea legată de efectul în timp poate fi rezolvată prin acorduri financiare la nivel național între furnizor și cel care plătește.
Citește și:
- Raport IHE. Cancerul în Europa: mai multe cazuri diagnosticate, dar și mai mulți supraviețuitori. Inovația face diferența, dar există diferențe între Est și Vest în materie de acces
- Planul European pentru Cancer: consultarea publică, lansată în Parlamentul European. Care sunt principalele direcții? Ce spun președintele Comisiei Europene și comisarul european pentru sănătate?
- Raport IHE. Diferențe majore între țările UE în materie de acces la tratamente imuno-oncologice: doar 10% dintre medicamentele noi care pătrund rapid în țările dezvoltate sunt disponibile și în țările cu status economic scăzut

