Impactul economic al testării biomarkerilor pentru cancerul pulmonar în România. Ce economii ar putea fi făcute dacă testarea biomarkerilor s-ar realiza conform ghidurilor ESMO?
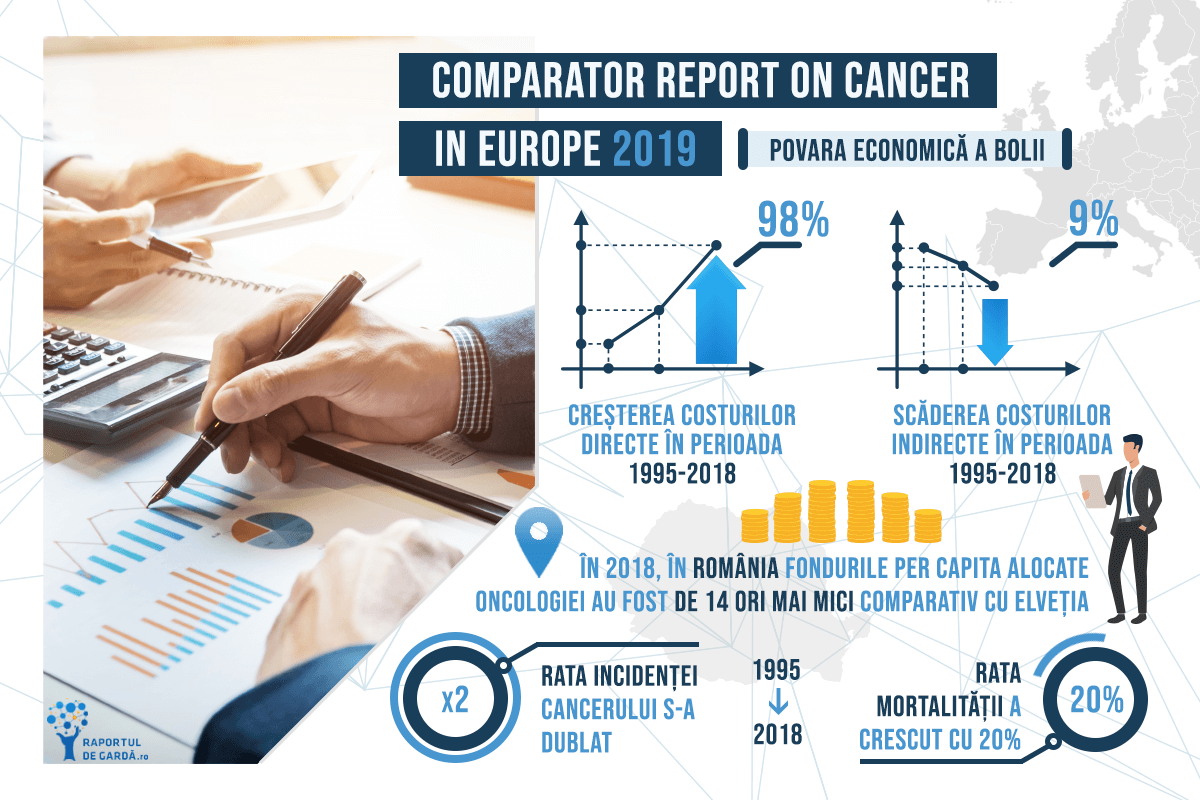
Pe lângă impactul puternic pe care un diagnostic de cancer îl poate avea la nivel individual, pe lângă povara din punct de vedere a sănătății publice, bolile oncologice devin o vulnerabilitate economică importantă pentru România.
Centrul pentru Inovație în Medicină și o echipă de specialiști de la Academia de Studii Economice din București au calculat, pe baza unui nou model economic (care ține seamă și de costurile indirecte ale cancerului pulmonar), impactul economic pe care testarea biomarkerilor în cancerul pulmonar, sau mai precis, netestarea biomarkerilor în conformitate cu ghidurile europene, îl are asupra României.
Cancerul pulmonar ocupă locul întâi în România, atât din punct de vedere al incidenței, cât și al mortalității, reprezentând mai mult de 10% din toate cazurile de cancer diagnosticate anual. Pot să treacă aproximativ 6 luni de la primele simptome și până la diagnostic.
În următorii 10 ani, anual:
- Povara cancerului pulmonar va fi de 177 de milioane de euro;
- 100 de milioane de euro vor fi pierduți din cauza scăderii productivității celor care îngrijesc pacienții;
- 71 de milioane de euro vor fi pierduți din cauza timpului prea îndelungat de la simptome la diagnostic.
Din perspectivă economică, investițiile în sănătate ar trebui privite ca investiții importante în productivitatea societății românești. În plus, aceste investiții, înțelese ca resurse într-un sens mai larg, ar trebui să reflecte standardul actual de îngrijiri oncologice, care în cazul cancerului pulmonar a dus la supraviețuiri greu de imaginat în urmă cu doar câțiva ani. Studii recente demonstrează că investițiile publice în diagnostic, tratament și calitatea vieții pacienților oncologici au potențialul de a aduce beneficii economice de până la 10 ori mai mari decât valoarea investiției inițiale.
În ultimele două decenii, mortalitatea prin cancer a fost în declin, cea mai importantă scădere a ratei de deces fiind înregistrată în cazul cancerului pulmonar. Dacă acum 10 ani pacienții diagnosticați cu neoplasm pulmonar avansat nu trăiau mai mult de 6-12 luni, astăzi supraviețuirea se măsoară în ani. 1 din 4 pacienți supraviețuiește astăzi peste 5 ani datorită introducerii terapiilor inovatoare.
Însă pentru a avea acces la terapii inovatoare, informațiile despre tumoră și pacient trebuie de asemenea să fie la standarde înalte. Pe măsură ce terapiile oncologice avansează și devin din ce în ce mai precise, și tehnicile de testare utilizate trebuie adaptate și adoptate de către fiecare sistem medical. Un raport publicat la începutul anului 2021 demonstra că deși în România au intrat pe piață și au fost rambursate tot mai multe terapii țintite, lipsa accesului la diagnosticul de precizie a făcut ca această disponibilitate a terapiilor să nu se reflecte în supraviețuirea pacienților.
Impactul economic al prevalenței cancerului pulmonar în România
Rezultatele studiului sugerează că, în medie, impactul economic total al prevalenței cancerului pulmonar în următorii 10 ani este estimat la 177 milioane de euro pe an. Pentru întreaga perioadă modelată economic – 2020-2038, impactul economic negativ asupra pieței muncii din România este estimat la aproximativ 2,49 miliarde de euro (valoarea monetară a prezentului).
În plus, peste 100 de milioane de euro vor fi pierduți în aceeași perioadă din cauza pierderii productivității celor care trebuie să îngrijească pacienții cu cancer pulmonar.
Impactul bugetar al testării biomarkerilor în cancerul pulmonar
Cancerul pulmonar non-microcelular (NSCLC) reprezintă aproximativ 85% din cazurile de cancer diagnosticate în România. Ghidurile ESMO pentru NSCLC recomandă testarea mutațiilor EGFR și BRAF, analiza rearanjamentelor ALK, ROS1 și NTRK și determinarea expresiei PD-L1. Testarea reflexă pentru acești biomarkeri, mai degrabă decât așteptarea unei recomandări din partea clinicienilor, ar putea reduce din timpul scurs până la inițierea tratamentului – un timp care poate face diferența privind șansele de supraviețuire.
Perioada necesară în medie pentru diagnostic în România (6 luni) aduce o pierdere bugetară a productivității de 71 de milioane de EUR anual (calculată pentru următorul deceniu). Dacă cele 6 luni care trec de la simptome la diagnostic ar fi reduse la 2 luni (standardul de aur la nivel european și internațional), aceste pierderi ar putea fi diminuate de trei ori.
Având în vedere prețul curent al testării biomarkerilor pentru NSCLC, o estimare a costului total bugetar pentru testarea celor șase biomarkeri este de doar 9 milioane de euro anual. Acesta ar putea fi chiar mai mic având în vedere că unii dintre aceștia sunt mutual exclusivi. Deși pacienții întâmpină multiple probleme pe traseu, iar testarea biomarkerilor nu reprezintă singurul cost, simularea economică arată că investiția de 9 milioane de euro ar putea reduce pierderea bugetară cu aproximativ 50 de milioane de euro anual.
Pragul de cost-eficiență al sistemului de sănătate din România
În mod tradițional, pragul de cost-eficiență al politicilor sanitare este definit pe baza capacității bugetare a fiecărei țări, care la rândul său se leagă de produsul intern brut (PIB) per capita. Cu alte cuvinte, cu cât mai mult PIB produs, cu atât mai mult statul își poate permite să aloce sănătății și altor servicii sociale. Însă în ciuda creșterilor înregistrate de România, procentul de investiții în sănătate nu a crescut în același ritm. România continuă să fie pe aproape ultimul loc între statele UE la acest capitol. Deși, în teorie, sistemul medical se bazează pe asigurări de sănătate pentru întreaga populație, plățile pe care pacienții le suportă din buzunar pentru servicii de sănătate sunt foarte ridicate.
Dacă se aplică recomandările Organizației Mondiale a Sănătății cu privire la pragul de cost-eficiență al investițiilor în sănătate, România ar atinge pragul de eficiență investind 35 de mii de EUR per capita în sănătate – de aproximativ 30 de ori mai mult decât investește în mod curent.
Autorii studiului subliniază că această sub-alocare nu este cauzată exclusiv de problemele bugetare și lipsa de eficacitate a programelor implementate, ci dintr-o eroare de conceptualizare a investițiilor în sănătate ca fiind costuri.
Carta Albă a testării biomarkerilor în cancerul pulmonar non-microcelular
Rezultatele analizei economice vin în completarea și susținerea recomandărilor de politici de sănătate făcute de Centrul pentru Inovație în Medicină în Carta Albă publicată în 2021.

Citește și:
- Noi recomandări ASCO: testarea genomică somatică ar trebui să fie parte din standardul clinic pentru tumorile solide avansate
- Doi ani de inovații în tratamentul cancerului pulmonar: noi biomarkeri acționabili, noi indicații pentru imunoterapie și terapie țintită în stadiile incipiente
- State of Innovation: Dr. Marius Geantă vorbește despre biomarkeri și diagnostic de precizie
Proiectul a fost susținut de Roche Diagnostics România.

