Raport OECD 2026: Bolile cronice nu mai sunt doar o problemă medicală. Devin o problemă de competitivitate economică – iar România este printre cele mai vulnerabile state UE
Un nou raport publicat de OECD în luna aprilie transmite un mesaj care depășește cu mult sfera politicilor de sănătate: bolile netransmisibile (NCDs – non-communicable diseases) nu mai reprezintă doar principala cauză de mortalitate, ci devin unul dintre cei mai importanți factori care influențează productivitatea economică, sustenabilitatea fiscală și competitivitatea statelor europene.
Cancerul, bolile cardiovasculare, diabetul și bolile respiratorii cronice generează deja majoritatea deceselor în Europa și în statele OECD. Însă raportul arată că impactul lor real depășește sistemele de sănătate: ele reduc participarea pe piața muncii, cresc numărul anilor trăiți cu dizabilitate, limitează productivitatea și amplifică presiunea asupra bugetelor publice.
Estimările OECD sugerează că reducerea semnificativă a poverii bolilor cronice ar putea genera o creștere anuală suplimentară a PIB-ului de aproximativ 3,8–3,9% până în 2050 în statele analizate.
O schimbare de paradigmă: sănătatea ca infrastructură economică
Raportul marchează o schimbare importantă de perspectivă în discursul internațional despre sănătate publică. Dacă în trecut investițiile în prevenție erau prezentate predominant ca măsuri sociale sau de protecție a sănătății populației, OECD le tratează acum explicit ca investiții economice strategice.
În centrul analizei se află ideea că sănătatea populației influențează direct:
- productivitatea forței de muncă;
- sustenabilitatea sistemelor de protecție socială;
- competitivitatea economiilor;
- reziliența demografică;
- capacitatea statelor de a susține creșterea economică într-un context de îmbătrânire accelerată.
În acest context, prevenția devine un instrument de politică economică.
România: progrese importante, dar vulnerabilități structurale persistente
Deși România a înregistrat progrese semnificative în ultimele două decenii — inclusiv creșterea speranței de viață și reducerea mortalității infantile — raportul și evaluările complementare OECD evidențiază că decalajele față de media europeană rămân importante.
Bolile cardiovasculare și cancerul continuă să aibă un impact disproporționat asupra mortalității evitabile din România, iar prevalența factorilor de risc rămâne ridicată.
Comparativ cu statele vest-europene, România se confruntă simultan cu:
- niveluri mai ridicate ale mortalității evitabile;
- acces inegal la prevenție și screening;
- o infrastructură de medicină primară insuficient consolidată;
- deficit de personal medical;
- subfinanțarea cronică a sistemului de sănătate;
- diferențe majore între mediul urban și rural.
Aceste vulnerabilități transformă impactul economic al bolilor cronice într-o problemă și mai severă decât în statele cu sisteme sanitare mai robuste.
România vs media europeană: cifrele care explică decalajul
Diferențele dintre România și multe state vest-europene devin mai clare atunci când sunt analizate principalele date privind sănătatea populației și mortalitatea evitabilă.
- Speranța de viață în UE a ajuns la aproximativ 81,5 ani, în timp ce în România rămâne cu aproximativ 5–6 ani mai mică.
- Aproape 46% dintre decesele din România sunt asociate factorilor de risc comportamentali precum fumatul, alimentația nesănătoasă, consumul de alcool și sedentarismul.
- România are una dintre cele mai ridicate rate ale mortalității evitabile din Uniunea Europeană.
- Mortalitatea la 30 de zile după infarct miocardic acut este semnificativ mai mare decât media OECD.
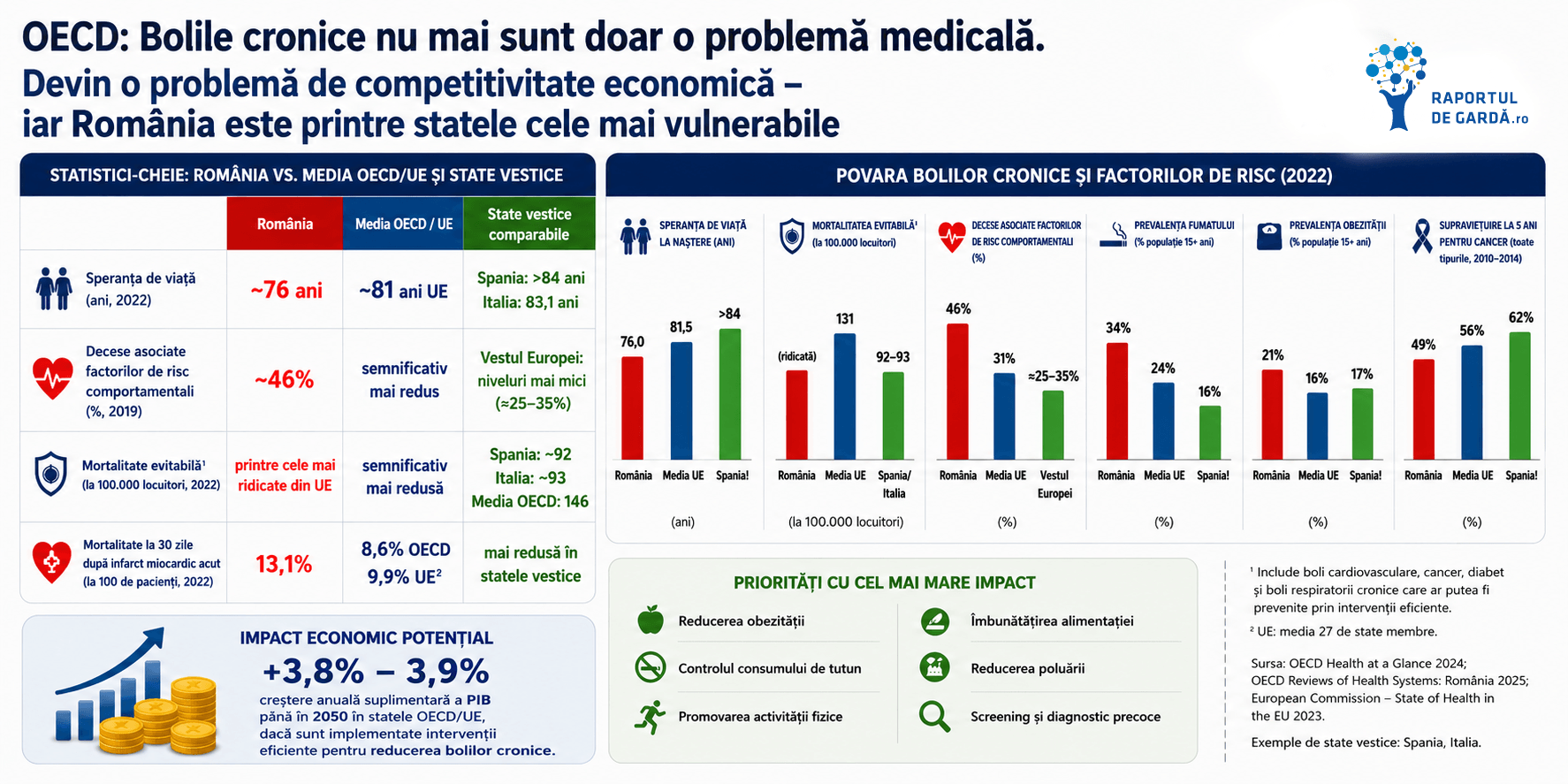
Aceste diferențe nu reflectă doar nivelul de finanțare al sistemelor sanitare, ci și gradul în care prevenția, screeningul și medicina primară sunt integrate în politicile publice.
De ce impactul economic este mai mare în Europa de Est
Raportul OECD sugerează implicit existența unei fracturi structurale Est–Vest în ceea ce privește capacitatea de răspuns la bolile cronice.
În statele vestice:
- prevenția este mai bine integrată în politicile publice;
- medicina de familie joacă un rol central;
- screeningul populațional are acoperire mai mare;
- diagnosticul este realizat mai precoce;
- povara dizabilității este redusă mai eficient.
În schimb, în multe state din Europa Centrală și de Est, inclusiv România:
- diagnosticul survine mai târziu;
- prevenția rămâne fragmentată;
- accesul este inegal;
- iar sistemele sanitare sunt mai orientate către tratamentul episodic și spitalicesc decât către managementul longitudinal al riscului.
Pentru România, implicațiile sunt amplificate de contextul demografic și economic:
- reducerea populației active;
- migrația forței de muncă;
- îmbătrânirea populației;
- presiunea fiscală asupra sistemelor publice.
În aceste condiții, pierderea prematură a anilor de viață sănătoasă afectează direct capacitatea economiei de a susține creșterea pe termen lung.
Paradoxul României: vulnerabilitate mare, dar și potențial mare de câștig
Una dintre concluziile importante ale raportului este că statele care pornesc de la indicatori mai slabi pot obține cele mai mari beneficii relative din investițiile în prevenție.
Pentru România, acest lucru înseamnă că:
- reducerea fumatului;
- combaterea obezității;
- extinderea screeningului;
- întărirea medicinei de familie;
- utilizarea datelor și a instrumentelor digitale;
- și intervențiile de prevenție în comunități vulnerabile
ar putea produce efecte economice și sociale disproporționat de mari comparativ cu costurile inițiale.
În mod indirect, raportul susține ideea că reducerea inegalităților de sănătate poate deveni una dintre cele mai eficiente politici de dezvoltare economică pentru statele din Europa de Est.
Accesează Centrul de cunoștințe privind factorii de risc care predispun la apariția cancerului și află cum te poți proteja pe tine și pe cei dragi.
Dincolo de sănătate: o problemă de convergență europeană
Mesajul de fond al raportului OECD este că sănătatea populației devine un determinant major al convergenței economice în Europa.
În lipsa unor investiții consistente în prevenție și sănătate publică:
- decalajele dintre Est și Vest riscă să se accentueze;
- productivitatea economică poate stagna;
- iar presiunea asupra sistemelor sociale și sanitare va continua să crească.
În acest context, sănătatea nu mai poate fi privită exclusiv ca sector social sau cost bugetar. Devine infrastructură strategică pentru competitivitate, reziliență și dezvoltare economică pe termen lung.
Material redactat cu ajutorul AI, verificat și editat de echipa Raportul de Gardă, formată din specialiști în domeniul medical.
Citește și:
- #EUPHW. Sănătate publică aplicată: Designing for equity – de ce inovația trebuie să înceapă cu contextul?
- #EUPHW. Sănătate publică aplicată: de la politici la practică. Încrederea este o componentă omisă în sistemele de sănătate, dând naștere dezinformării
- #EUPHW. Sănătate publică aplicată: de la politici la practică. Ce face sănătatea publică să funcționeze cu adevărat și de ce avem nevoie de o abordare multisistemică?

