#EAU20. Două noi opțiuni non-invazive de screening se dovedesc eficiente pentru cancerul de prostată: testarea sperminei din urină și utilizarea PHI pentru triajul RMN
Cancerul de prostată este cea mai frecventă formă de cancer în rândul populației masculine cu vârsta de peste 50 de ani, iar frecvența bolii crește odată cu înaintarea în vârstă. Acest tip de cancer se dezvoltă în general foarte lent, iar în faza timpurie nu prezintă deloc simptome. Majoritatea cancerelor de prostată sunt detectate după un test de verificare a concentrației sanguine de antigen specific prostatei (PSA). În cazul în care concentrația de PSA din sânge este crescută, medicul va recomanda mai multe teste pentru a afla ce anume provoacă creșterea.
După mai mult de un deceniu de controverse asupra utilității testelor PSA, două studii prezentate în cadrul EAU 2020 indică noi abordări pentru stratificarea riscului de cancer de prostată. Este vorba despre două teste non-invazive: o evaluare a nivelurilor de spermină din urină și un test PHI de sânge (care combină PSA liber și total și (-2) pro-PSA izoform – p2PSA).
Testarea sperminei din urină
Unul dintre studiile prezentate în cadrul congresului virtual al Asociației Europene de Urologie 2020 (EAU20) a examinat eficiența utilizării unui test bazat pe determinarea nivelului de spermină din urina bărbaților pentru depistarea cancerului de prostată.

Nivelurile normale de spermină sunt invers asociate atât cu cancerul de prostată, cât și cu cancerul de prostată de grad înalt. Pentru a investiga valoarea predictivă a sperminei pentru orice tip de cancer de prostată, specialiștii au recrutat 556 de bărbați din două centre și au colectat 30 ml de urină înainte de efectuarea testului de biopsie.
Scorul multivariabil de spermină – care ia în considerare vârsta, volumul prostatei, nivelul PSA, și nivelul de spermină – a demonstrat beneficiu clinic net superior testului PSA sau testării singulare a nivelului de spermină.
„La o sensibilitate de 90%, acest scor de risc a avut de fapt o valoare predictivă negativă de 96,7% și a evitat aproximativ 50% din biopsiile inutile. Acest test prezice cancerul de prostată și cancerul de prostată de grad înalt bine, fără a fi nevoie de tușeul rectal prealabil, oferind performanțe predictive îmbunătățite”, a explicat Dr. Peter Ka-Fung Chiu, de la Universitatea din Hong Kong.
În 2016, EAU / ESTRO / SIOG (Asociația Europeană de Urologie, Societatea Europeană de Radiologie și Oncologie și Societatea Internațională de Oncologie Geriatrică) au emis o serie de recomandări comune revizuite. Astfel, bărbaților informați, care solicită un diagnostic precoce, trebuie să li se efectueze un test PSA și să fie supuși unui examen rectal digital (DRE).
Utilizarea biomarkerului PHI (Indicele de sănătate a prostatei) ca metodă de triaj reduce RMNmp-urile inutile
Pacienții sunt de obicei supuși unei metode invazive pentru diagnosticarea cancerului de prostată – biopsia prostatică transrectală ghidată prin ultrasonografie. Cu toate acestea, un sfert dintre pacienți pot evita această metodă de diagnostic „în orb”, care reprezintă de peste 25 de ani un standard, dar care oferă adesea rezultate imprecise și conduce la măsuri terapeutice inadecvate și la costuri inutile.
Conform unui studiu din 2018 (studiul PRECISION, prezentat în cadrul EAU 2018), efectuarea unui examen RMN poate reduce numărul de biopsii prostatice cu până la 28% și crește acuratețea diagnosticului prin realizarea de BIOPSII ȚINTITE.
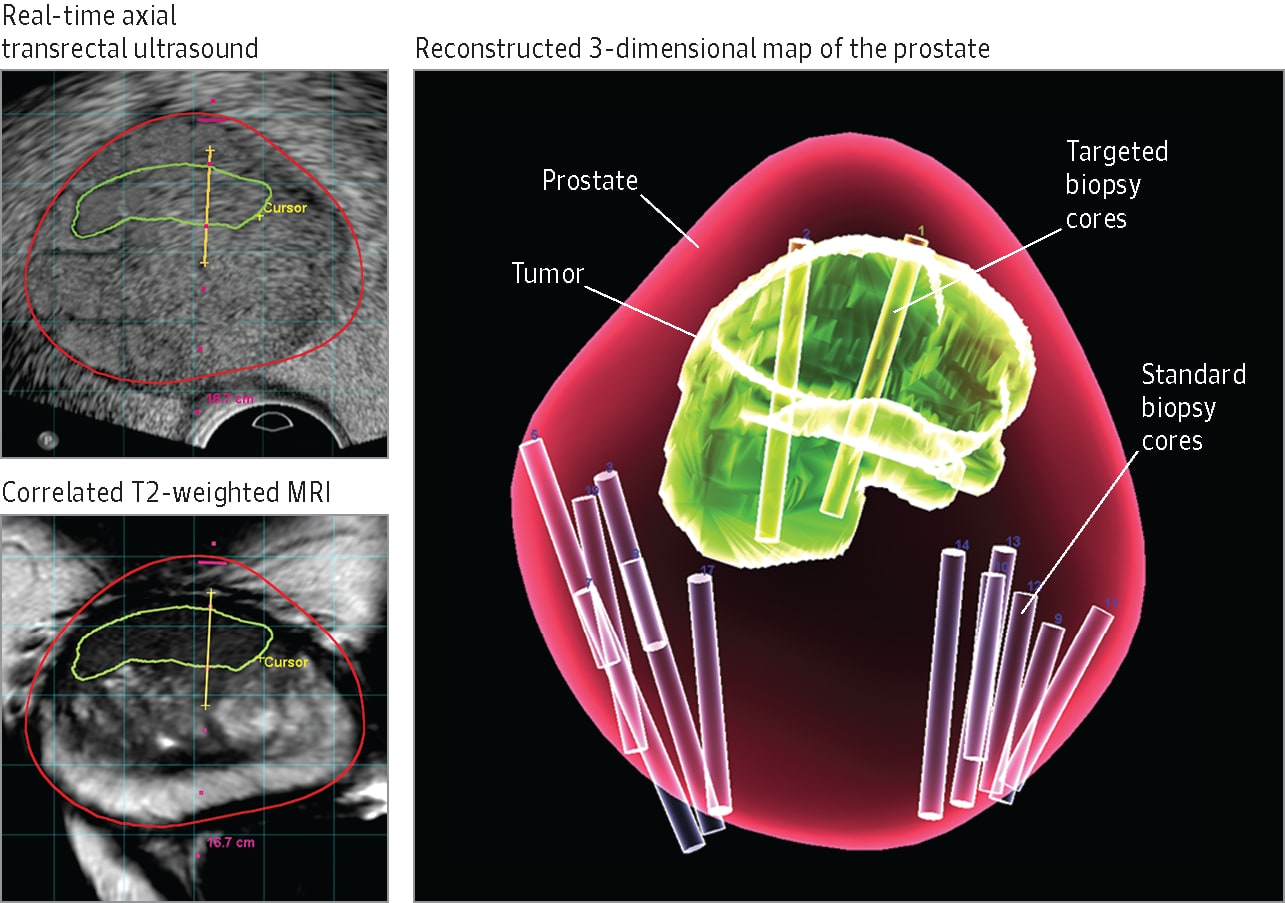
Calea clinică pentru detectarea și diagnosticarea cancerului de prostată a fost revoluționată prin utilizarea RMN-ului multiparametric (RMNmp pre-biopsie). Cu toate acestea și deși studiul anterior a demonstrat superioritatea utilizării RMN în comparație cu biopsia, RMNmp rămâne un test consumator de resurse și este foarte dependent de operator, cu eficacitate variabilă în ceea ce privește valoarea sa predictivă negativă.
Anul acesta la EAU 2020 au fost prezentate date care demonstrează eficiența utilizării unui test PHI ca metodă de triaj pentru a reduce numărul de RMNmp sau biopsii inutile.
Indicele de sănătate a prostatei (PHI) este unul dintre cei mai puternic studiați biomarkeri ai cancerului de prostată. El a demonstrat în mod constant o valoare predictivă mai bună în comparație cu PSA în detectarea cancerului de prostată în numeroase studii din multe țări.
Testarea PHI este la fel de predictivă ca și RMN-ul multiparametric, atât cu, cât și fără utilizarea scorului PSA. Însă această testare necesită mai puține resurse.
Scorurile PHI de la 545 bărbați (vârsta medie de 66 de ani) din cinci centre din UK au fost combinate fie cu densitatea PSA, fie cu RMNmp (metoda PRIM – PHI + RMN) și au îmbunătățit predicția riscului de a dezvolta cancer de prostată GG2 (Grade Group International Society of Urological Pathology – ISUP) la mai mult de 0,81, iar pentru cancerele CPG3, la mai mult de 0,85.
Trimiterile către investigații RMNmp ar putea fi reduse cu 25%, iar biopsiile inutile ar putea fi reduse cu 40% dacă s-ar utiliza un astfel de test. PHI omite 8% din cancerele GG2, în timp ce RMNmp omite 9%.
Conform Nicholas Boxall, de la Cambridge University Hospitals NHS Foundation Trust UK și unul dintre autorii studiului, strategia PHI reduce numărul de RMNmp și biopsii fără a compromite depistarea cancerului de prostată semnificativ și, de asemenea, reduce costurile.
„În loc să îi depistăm precoce pe toți, ne adaptăm riscului și alegem cine ar trebui depistat, identificând astfel populația potrivită și implicit utilizând RMN-ul ca alternativă la biopsia invazivă și, de asemenea, făcând teste secundare pentru a vedea biomarkerii”, a declarat Dr. Gerald Andriole, de la Școala de Medicină a Universității Washington din St. Louis, Missouri, pentru Medscape Medical News.

Totuși, nivelul PSA rămâne un parametru important în screeningul cancerelor de prostată, iar în ultima vreme, noi studii demonstrează că eficiența acestui parametru crește dacă este utilizat alături de alte metode.
De exemplu, conform concluziilor studiului IMPACT, bărbații purtători ai mutației genei BRCA2 sunt expuși riscului de a dezvolta o formă agresivă de cancer de prostată, iar experții solicită testări periodice ale nivelului PSA pentru aceștia. Iată cum măsurarea periodică a nivelului PSA este rațională după efectuarea unei testări genetice.
Tot la EAU 2020, a fost prezentată o descoperire care, deși necesită studii suplimentare, ar putea avea un impact semnificativ în practica reală. Prin analiză genomică a fost descoperită o genă asociată cu riscul de diseminare a cancerului de prostată. Reglarea genei AZIN1 este strâns asociată cu riscul de metastazare a tumorii.
Urmăriți interviul acordat de Profesorul Richard Ablin, de la Colegiul de Medicină al Universității din Arizona și descoperitorul testului PSA, pentru platforma noastră, cu ocazia Școlii Europene de Medicină Personalizată 2017, organizată la București:
În 2014, în cadrul conferinței „Inovația în Patologia Prostatei”, organizată de Centrul pentru Inovație în Medicină la București, Prof. Ablin spunea:
„Pe de o parte consider că descoperirea testului pentru determinarea PSA a fost extrem de utilă. Însă, pe de altă parte a creat multe probleme, deoarece acest test este greu de folosit.
Testul PSA este foarte util odată ce o persoană cu cancer de prostată a fost tratată, chirurgical sau cu radioterapie, când nivelul PSA ar trebui să fie aproape de zero. Apoi, dacă valoarea PSA începe să crească, este o sugestie a faptului ca probabil nu tot cancerul a fost îndepărtat sau în momentul diagnosticului și alegerii tratamentului existau micrometastaze dincolo de pragul de detecție. Acest test este foarte util practicii urologice și, în același timp, este un exemplu despre modul în care un biomarker poate fi folosit.
Pe altă parte, cred că testarea și screeningul PSA sunt utilizate excesiv. În SUA, cheltuim anual 3 miliarde de dolari pentru un screening care poate fi considerat un dezastru pentru sănătatea publică. PSA nu este un marker al cancerului de prostată, ci al prostatei. PSA crește în hipertrofia benignă de prostată, în prostatite, în cancer sau chiar după un tușeu rectal recent efectuat. PSA deci nu este specific pentru cancerul de prostată, nu are un nivel diagnostic și de aceea consider că testarea PSA trebuie făcută cu foarte mare atenție”.
Citește și:
- #ASCO20. Studiul TAPUR: date din viața reală confirmă beneficiile tratamentului cu olaparib pentru cancerul de prostată avansat și cancerul pancreatic, BRCA-pozitive
- #ASCO20. Apalutamida scade riscul de deces cu 22% în cancerul de prostată non-metastatic, rezistent la castrare
- Abiraterona acetat, inclus pe Lista Medicamentelor Esențiale pentru tratamentul cancerului de prostată metastastic rezistent la castrare

