FDA aprobă isatuximab pentru pacienții cu mielom multiplu recidivat și refractar la cel puțin două terapii anterioare
FDA (U.S. Food and Drug Administration) a aprobat isatuximab (denumire comercială Sarclisa), în combinație cu pomalidomidă și dexametazonă, pentru tratamentul adulților cu mielom multiplu recidivat și refractar la cel puțin două terapii anterioare (inclusiv lenalidomidă si un inhibitor de proteazom). Combinația terapeutică se asociază cu reducerea cu 40% a riscului de progresie a bolii sau de deces.
“Țintirea celulară a condus către dezvoltarea unor terapii oncologice importante. Deși nu există vindecare în mielomul multiplu, Sarclisa – anticorp monoclonal anti-CD38 – este o nouă opțiune terapeutică care se adaugă listei de tratamente aprobate de FDA pentru pacienții cu mielom multiplu cu progresie după tratamentele anterioare”, a declarant Dr. Richard Pazdur, directorul Centrului de Excelență în Oncologie al FDA.
Eficacitate demonstrată în studiul clinic ICARIA-MM
Aprobarea s-a bazat pe rezultatele studiului de fază 3, prezentat în anul 2019 la Întâlnirea Societății Americane de Oncologie Clinică (ASCO 2019).
Studiul a înrolat 307 pacienți cu mielom multiplu recidivat și refractar care au primit anterior cel puțin două linii de tratament, printre care lenalidomidă si un inhibitor de proteazom. Grupul de pacienți incluși în studiu reflectă realitatea clinică – mulți dintre pacienți având forme dificil de tratat și cu prognostic nefavorabil.
Jumătate dintre participanți au primit Sarclisa în combinație cu pomalidomidă și dexametazonă, iar cealaltă jumătate doar pomalidomidă și dexametazonă.
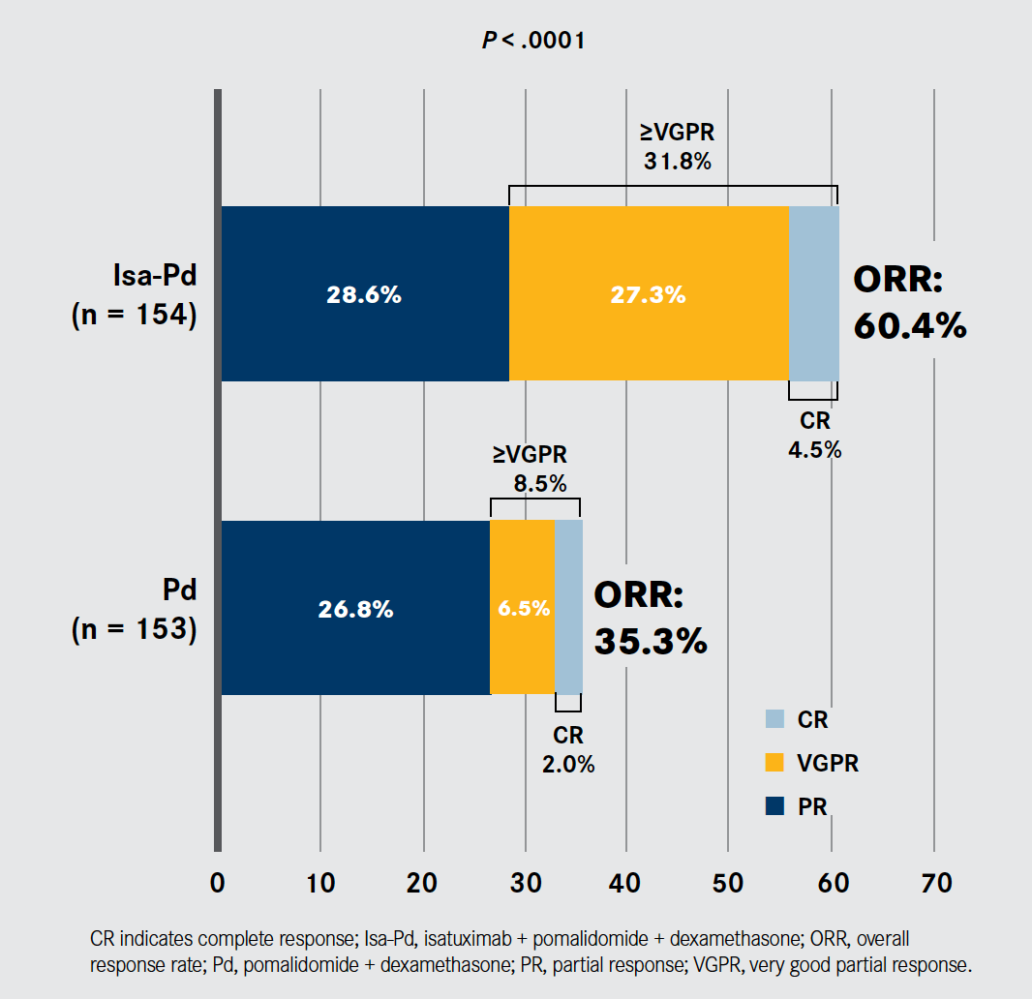
Eficacitatea tratamentului a fost evaluată prin supraviețuirea fără progresia bolii (PFS). Pacienții care au primit Sarclisa au obținut PFS mai bună și o reducere cu 40% a riscului de progresie a bolii sau deces, comparativ cu cei care au primit doar dexametazonă și pomalidomidă. În plus, rata de răspuns global a fost de 60,4% în grupul tratat cu Sarclisa, față de 35,3% în grupul de control.
“ICARIA-MM a fost primul studiu de fază 3, care a evaluat combinația unui anticorp anti-CD38 cu pomalidomidă și dexametazonă, care a prezentat rezultate favorabile asupra beneficiului clinic la acești pacienți” – Dr. Paul Richardson, cercetătorul principal al studiului, directorul diviziei de cercetare clinică de la Centrul Jerome Lipper pentru Mielomul Multiplu, Institutul pentru Cancer Dana-Farber.
Cele mai frecvente efecte adverse înregistrate în urma tratamentului cu Sarclisa au fost: neutropenie, reacții la locul de infuzie, infecții de căi respiratorii superioare, diaree, anemie, limfopenie și trombocitopenie. Într-un studiu clinic controlat s-a observat o incidență mai mare a malignităților secundare la pacienții cu mielom multiplu tratați cu Sarclisa. Din acest motiv, pacienții trebuiesc monitorizați pentru dezvoltarea unei neoplazii secundare tratamentului. În plus, tratamentul este contraindicat femeilor însărcinate din cauza riscului de malformații fetale.
Mielomul multiplu – o boală incurabilă și cu prognostic sever
Mielomul multiplu este o afecţiune hematologică malignă – a doua cea mai frecventă neoplazie hematologică. Cu toate acestea, este o boală cu o incidență relativ mică: conform Globocan 2018, în Europa au fost diagnosticate anual 48.297 cazuri noi, ceea ce reprezintă 1,1% din totalul cazurilor oncologice. În ceea ce privește mortalitatea, mielomul multiplu este responsabil de 1.6% din totalul deceselor prin cancer (30.860 de cazuri). Anual, 700 de români sunt diagnosticați cu mielom multiplu, iar vârsta pacienților este în continuă scădere.
Celulele afectate sunt plasmocitele (rol în producerea de anticorpi) de la nivelul măduvei osoase hematogene. Aceste celule se transformă malign, proliferează, produc proteine anormale – utilizate drept markeri pentru diagnosticul și urmărirea pacientului: proteina M (paraproteina) și lanțurile ușoare (componente normale ale imunoglobulinelor, însă secretate în cantități anormale de către celulele tumorale). Celulele canceroase și proteinele produse înlocuiesc celulele imune sănătoase de la nivel medular și determină slăbirea sistemului imunitar, precum și afectare osoasă și renală.
În ciuda tratamentelor disponibile, mielomul multiplu rămâne o boală incurabilă, cu prognostic sever și se asociază cu o povară semnificativă pentru pacienți. Având în vederea lipsa unui tratament curativ, majoritatea pacienților suferă recăderi în evoluția bolii. Odată cu recăderea, de multe ori mielomul capătă rezistență la tratamentele primite anterior. Este nevoie de terapii noi, astfel încât medicii să aibă opțiuni odată cu progresia în timp a bolii.
Speranţa de viaţă (mediana supravieţuirii globale) pentru pacienţii diagnosticaţi cu mielom multiplu, estimată după apariţia recăderii sau a bolii refractare la tratament, este între 7,5 luni şi 22 de luni, în funcţie de terapia utilizată. Fiecare recădere agravează prognosticul pacientului şi face ca boala acestuia să fie mai greu de tratat.
Capacitatea sistemului imunitar de a interveni favorabil în lupta cu mielomul multiplu s-a observat prin remisiunea durabilă înregistrată de pacienții la care s-a realizat transplant alogenic de celule stem și infuzie de limfocite de la donator. Utilizarea acestor terapii este însă limitată, din cauza toxicității asociate.
La sfârșitul anului 2019, în cadrul congresului Întâlnirii Anuale a Societății Americane de Hematologie au fost prezentate rezultatele încurajatoare obținute de o terapie CAR-T, care are drept țintă markerul BCMA de pe suprafața celulelor tumorale proprii mielomului. În total, rata de răspuns a fost de 91% iar dimensiunile tumorii au scăzut la toți pacienții.
Alte imunoterapii, utilizate în tratarea mielomului sunt anticorpii monoclonali, daratumumab și elotuzumab, aprobați de către FDA. Lor li se adaugă isatuximab (Sarclisa). Singurul anticorp monoclonal complet umanizat disponibil în România pentru tratamentul pacienţilor diagnosticaţi cu mielom multiplu este daratumumab.

