Raport IHE. Cancerul în Europa: care este situația programelor de screening la nivel european și ce măsuri pot fi luate pentru îmbunătățirea lor?
Scopul programelor de screening (depistare precoce) pentru cancer este de a reduce incidența cazurilor avansate de boală prin introducerea terapiei în stadiile incipiente. Screeningul este ideal pentru tipurile de cancer care determină leziuni precursoare, ce pot fi detectate și înlăturate. Un program de screening eficient, care reduce mortalitatea prin cancer, ar trebui să fie și cost-eficient, dovedindu-și astfel utilitatea completă în prevenție.
Depistarea precoce propriu-zisă și asigurarea accesului la programe de acest fel sunt adesea greu de menținut în practica reală. Raportul „Comparator Report on Cancer in Europe 2019”, lansat de Swedish Institute for Health Economics (IHE) în ianuare 2020, cuprinde o centralizare a datelor privind programele de screening consolidate deja în Europa. Tipurile de cancer care beneficiază de programe de screening, analizate de IHE, sunt cancerul mamar, cancerul de col uterin, cancerul colorectal, cancerul pulmonar și cancerul de prostată.
Cancerul mamar
Screeningul în cancerul mamar a redus semnificativ mortalitatea în rândul femeilor cu vârsta cuprinsă între 40 și 69 de ani. Datele au fost centralizate de către Agenția Internațională de Cercetare în Cancer, din multiple studii randomizate, și au condus la următoarele concluzii, cu privire la reducerea mortalității:
- 40% pentru femeile cu vârste cuprinse între 50 și 69 de ani;
- 32% pentru femeile cu vârste cuprinse între 45 și 49 de ani;
- 17% pentru femeile cu vârste cuprinse între 40 și 44 de ani.
În ceea ce privește metoda de screening optimă, mamografia digitală este în continuare utilizată în cele mai multe țări europene. Cu toate acestea, mamografia digitală cu tomosinteză, care utilizează reconstrucția 3D a sânului, s-a dovedit a fi mai eficientă în depistarea leziunilor mai mici, deci a neoplasmului în stadii incipiente.
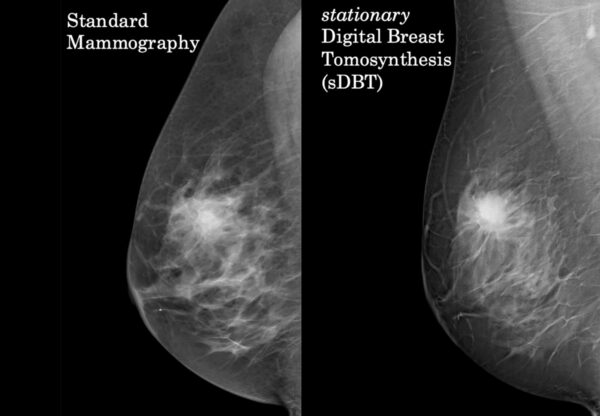
Screeningul pentru cancerul mamar este recomandat femeilor cu vârsta mai mare de 40 de ani și trebuie efectuat anual sau o dată la 2 ani. În România, a fost demarat un program pilot de screening al cancerului mamar în urmă cu 3 ani, însă conform datelor Eurostat, acesta nu a fost eficient, România fiind prezentată ca exemplu negativ de către Stella Kyriakides, comisarul european de sănătate în cadrul evenimentului de lansare a dezbaterii publice pentru Planul european de control al cancerului:
„Un studiu recent Eurostat a demonstrat că la nivelul unuia dintre statele membre, unui procent de 62% dintre femeile cu vârste între 50 și 69 de ani le-au fost efectuate mamografii, în ultimii doi ani, în timp ce, în alt stat, procentul este de 0,2%”.
Cancerul de col uterin
Cancerul de col uterin poate fi depistat precoce prin testul Babeș – Papanicolau și prin genotiparea HPV (Human Papillomavirus). Testarea per primam pentru infecția cu tulpini de risc înalt ale HPV va înlocui curând frotiul Papanicolau, conform recomandărilor Serviciilor de Prevenție din S.U.A. (USPSTF – US Preventive Services Task Force). Începând cu anul 2018, genotiparea HPV o dată la 5 ani pentru femeile cu vârste cuprinse între 30 și 65 de ani a devenit suficientă ca și test de screening pentru cancerul de col uterin.
În România, INSP (Institutul Național de Sănătate Publică) a demarat în 2014 proiectul național de depistare activă precoce pentru cancerul de col uterin. Recomadările de screening sunt de a efectua testarea prin frotiu Papanicolau, o dată la 3 ani, la femeile cu vârste cuprinse între 21 și 65 de ani. Însă nici acest pogram nu s-a dovedit a fi eficient, fiind cel de-al doilea exemplu negativ prezentat în cadrul evenimentului menționat mai sus:
„O femeie cu cancer de col uterin, care locuiește în România, are de 16 ori mai multe șanse să moară decât o femeie care locuiește în Italia” – Ursula von der Leyen, președintele Comisiei Europene.
Cancerul colorectal
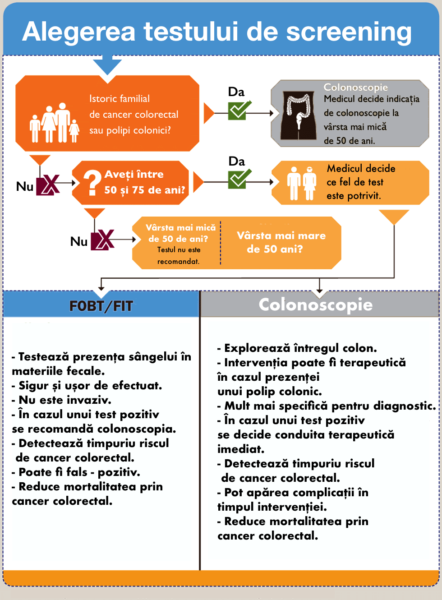
Screeningul pentru cancerul colorectal este indicat la persoanele cu vârsta mai mare de 50 de ani și constă în testarea probei de scaun (pentru prezența de sânge sau de fragmente de ADN anormale, care sugerează modificări neoplazice) și/sau rectosigmoidoscopie. Cu toate acestea, conform raportul IHE, incidența și mortalitatea cancerului colorectal este în creștere pentru persoanele mai tinere:
- Riscul în jurul vârstei de 30 de ani este de 2 ori mai mare pentru cancerul de colon, și de 4 ori mai mare pentru cancerul rectal, decât riscul în jurul vârstei de 70 de ani;
- Mortalitatea a crescut în rândul pacienților cu vârste sub 55 de ani.
Astfel, indicațiile pentru screening în cancerul colorectal vor fi modificate în viitor și extinse și la persoanele cu vârsta sub 50 de ani. În Statele Unite, anumite organizații deja au adoptat debutul screeningului la vârsta de 45 de ani, însă există discuții contradictorii privind acest subiect – unii experți consideră că vârsta nu este singurul factor care ar trebui luat în calcul, iar prioritatea la screening ar trebui să o aibă pacienții cu istoric familial de cancer colorectal.
În prezent, screeningul pentru cancerul colorectal poate fi efectuat prin testarea materiilor fecale pentru sângerări intra-colonice sau direct, prin colonoscopie.
Cancerul pulmonar
Screeningul pentru cancer pulmonar cu ajutorul tehnologiei low-dose CT (LDCT) este recomandat în SUA încă din 2013. În Europa, Croația este singura țară care a demarat un program național pentru screening prin LDCT, indicația fiind ca în următorii ani să se alăture și celelalte țări europene. Potrivit studiului NELSON, cel mai mare studiu din Europa privind screeningul de cancer pulomanr, testarea prin LDCT determină o reducere cu 24% a mortalității prin cancer pulmonar, la 10 ani, pentru bărbați și 33% pentru femei.
Raportul IHE subliniază necesitatea implementării unor astfel de programe de screening la nivel european, însă atrage atenția cu privire la supra-diagnosticarea nodulilor benigni prin LDCT.
Cancerul de prostată
Modul de abordare optim al screeningului în cancerul de prostată este unul individualizat, adresat bărbaților cu vârste cuprinse între 55 și 69 de ani. Deși cel mai utilizat marker în prezent este PSA (Prostate-Specific Antigent), se discută analizarea și prin alte tehnici de screening, mai specifice.
PSA este un antigen specific prostatei care se poate doza în sânge. Nivelul crescut de PSA poate fi determinat și de o infecție urinară, prostatită sau de hipertrofia benignă de prostată, astfel încât nu este un marker foarte specific pentru cancerul de prostată. Diagnosticarea timpurie prin screening cu ajutorul PSA este utilă mai ales pentru bărbații care au factori de risc precum:
- istoric familial de cancer de prostată;
- obezitate;
- hipertrofie de prostată;
- mutații BRCA2.
În România, există programe pilot în desfășurare care formează inițiativele de screening ce vor debuta ulterior. Programul național de screening pentru cancerul de col uterin este deja într-un stadiu avansat, urmând ca în următorii ani să fie consolidat și un program de screening pentru cancerul colorectal. Este însă nevoie de un efort comun pentru a se reuși crearea unor programe de screening funcționale pentru toate neoplasmele menționate mai sus.
Citește și:
- Raport IHE. Cancerul în Europa: mai multe cazuri diagnosticate, dar și mai mulți supraviețuitori. Inovația face diferența, dar există diferențe între Est și Vest în materie de acces
- Coaliția pentru Sănătatea Femeii a lansat primul studiu despre povara cancerului la sân și beneficiile unui program de screening în România
- Croația, prima țară din UE care introduce un program național de screening pentru cancerul pulmonar

